Способ лечения хронических локтевых и препателлярных бурситов
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к травматологии-ортопедии и хирургии, может быть использовано для лечения хронических локтевых и препателлярных бурситов. Для этого осуществляют пункцию бурсы, аспирацию ее содержимого, введение в ее полость лечебного препарата, дренирование бурсы с постоянной активной аспирацией. При этом в качестве лечебного препарата в полость бурсы вводят 2 мл гепарина 10000 МЕ. После этого спустя 24 часа проводят аспирацию содержимого и вводят 2 мл гепарина 10000 МЕ и 10 мг трипсина. Далее через 3 часа после этого в полость бурсы устанавливают вакуумную систему активной аспирации. В последующем через день осуществляют удаление из системы аспирированной жидкости при перевязках. Систему активной аспирации используют до прекращения выделения экссудата из бурсы. Способ обеспечивает улучшение результатов лечения вследствие снижения болевой реакции на лечебную процедуру, уменьшения числа рецидивов в результате активного воздействия на синовиальную оболочку бурсы, тщательной эвакуации ее содержимого и активации процессов регенерации. 1 ил., 2 пр.
Реферат
Изобретение относится к медицине, а именно к травматологии-ортопедии и хирургии, может быть использовано для лечения хронических локтевых и препателлярных бурситов.
Бурсит - воспаление околосуставной синовиальной сумки с образованием и накоплением экссудата. Из-за высокой нагрузки и поверхностного расположения отдельных синовиальных сумок они подвергаются хроническому раздражению, травматизации и инфицированию. В хирургической практике широко распространены хронические локтевые и препателлярные бурситы.
Известен способ лечения локтевых и препателлярных бурситов путем иссечения пораженной синовиальной сумки (Ламм Я.Э. Травматические профессиональные бурситы. - М., 1966, С. 86-93). В окружности пораженной синовиальной сумки и под ней создают новокаиновый инфильтрат. На операцию расходуется до 300 мл 0,25% раствора новокаина. При локтевом бурсите проводят полукружный разрез по наружному краю локтевого сустава, огибая увеличенную подкожную синовиальную сумку. При препателлярном бурсите используют полукружный инфрапателлярный разрез. Остро и тупо препарируя мягкие ткани, выполняют иссечение пораженной синовиальной сумки. Операция заканчивается наложением узловых швов и дренирования раны резиновой дренажной трубкой, либо пластинкой из перчаточной резины. Накладывается асептическая повязка. В случае с препателлярным бурситом проводят иммобилизацию нижней конечности гипсовой шиной.
Недостатки способа. Приводит к нарушению условий взаимодействия между суставами, сухожилиями и мышцами, усилению давления и трения мышц и сухожилий при движении и образованию на месте иссеченной сумки новой с последующим развитием в ней патологического процесса, свойственного хроническому бурситу. Кроме этого при операции возможно неполное удаление пораженной синовиальной сумки, недостаточное спадение образующейся раневой полости и образование гематомы на месте иссеченной сумки, что приводит к рецидиву.
Наиболее близким по технической сущности к заявляемому способу является способ лечения хронических локтевых и препателлярных бурситов (МОЗДОН А.Г. Лечение больных с локтевыми и препателлярными бурситами // Автореф. дисс. на соиск. уч. ст. к.м.н. - Ульяновск: 2010, С. 12-13). После трехкратной обработки кожи по месту локализации бурсы спиртовым раствором хлоргексидина биглюконата под местной анестезией Sol.Novocaini 0,5%-10 мл выполняют пункцию локтевой или препателлярной бурсы толстой иглой. После аспирации содержимого в полость бурсы по проводнику вводят подключичный катетер диаметром 1,0-1,2 мм с двумя боковыми отверстиями и фиксируют шелковым швом или пластырем. В полость бурсы на 1-2 минуты вводят 10-15 мл 70% этилового спирта, что вызывает химический ожог слизистой бурсы и способствует ее адгезии и облитерации. К катетеру через короткую силиконовую трубку присоединяют резиновую грушу емкостью 50 мл в сжатом состоянии. Расправляясь, груша создает отрицательное давление в полости бурсы, что способствует эвакуации экссудата, адгезии стенок бурсы с последующей ее облитерацией. Затем груша фиксируется к коже пластырем и подбинтовывается к конечности, или фиксируется сетчатым бинтом. По мере заполнения груши экссудатом она отсоединяется от катетера и после опорожнения в сжатом состоянии вновь присоединяется к катетеру. Катетер остается в полости бурсы до прекращения выделения из него экссудата.
Недостатком известного способа является химический ожог слизистой бурсы, который возникает во время введения 10-15 мл 70% этилового спирта в полость бурсы и может вызывать дополнительный болевой синдром. Наличие рецидивов (5 случаев из 122 больных) при лечении с использованием 70% этилового спирта, говорит о недостаточном воздействии на синовиальную оболочку бурсы, либо недостаточной эвакуации содержимого из нее.
Задача заявляемого изобретения - снизить болевой эффект от лечебных процедур, уменьшить количество рецидивов, тем самым улучшить результаты лечения.
Указанная задача решается способом лечения хронических локтевых и препателлярных бурситов, включающим пункцию бурсы, аспирацию ее содержимого, введение в ее полость лечебного препарата, дренирование бурсы с постоянной активной аспирацией. В полость бурсы в качестве лечебного препарата вводят 2 мл гепарина 10000 МЕ, спустя 24 часа проводят аспирацию содержимого и вводят 2 мл гепарина 10000 МЕ и 10 мг трипсина. Через 3 часа в полость бурсы устанавливают вакуумную систему активной аспирации, накладывают асептическую повязку, в последующем через день осуществляют удаление аспирированной жидкости при перевязках. Систему активной аспирации удаляют после прекращения выделения экссудата из бурсы.
Новизна изобретения.
- В полость бурсы в качестве лечебного препарата вводят 2 мл гепарина 10000 МЕ, спустя 24 часа проводят аспирацию содержимого и вводят 2 мл гепарина 10000 МЕ и 10 мг трипсина. При местном применении гепарин препятствует образованию тромбов, обладает противовоспалительным эффектом, способствует регенерации мягких тканей. Трипсин способствует лизису глюкозаминогликанов синовиальной жидкости, что обеспечивает тщательную эвакуацию содержимого бурсы при дренировании, приводит к фрагментации и отслоению некротических тканей, стимулирует фагоцитарную активность лейкоцитов крови и их антибактериальное действие, запускает и ускоряет процесс репаративной регенерации.
- Через 3 часа в полость бурсы устанавливают вакуумную систему активной аспирации, накладывают асептическую повязку, в последующем через день осуществляют удаление аспирированной жидкости при перевязках. Вакуумную систему активной аспирации удаляют после прекращения выделения экссудата из бурсы.
Совокупность существенных признаков позволяет снизить болевой эффект от лечебных процедур, уменьшить количество рецидивов за счет активного воздействия на синовиальную оболочку бурсы, тщательной эвакуации ее содержимого и активации процессов регенерации.
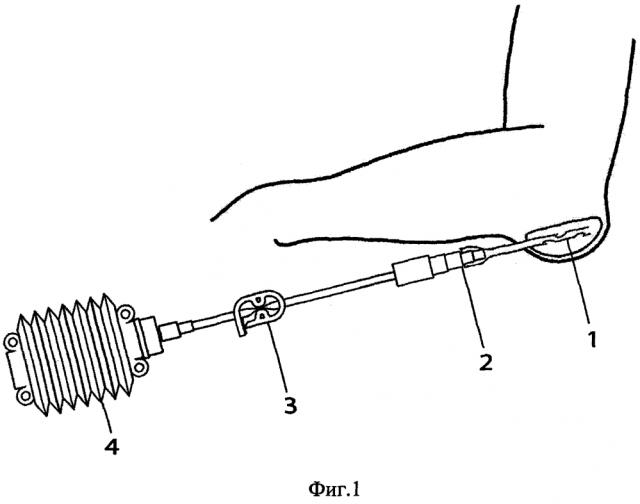
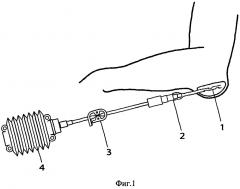
Изобретение поясняется рисунком, представленным на фиг. 1. Система активной аспирации состоит из дренажной трубки 1, которая с помощью разнокалиберного переходника 2 вместе с пластиковым перекрывателем трубки 3 соединяется с пластиковой емкостью «гармошка» 4.
Заявленный способ лечения локтевых и препателлярных бурситов осуществляется следующим образом: кожу над выбранным участком трижды обрабатывают спиртовым раствором хлоргексидина. Далее проводят пункцию бурсы иглой. Содержимое бурсы аспирируют шприцем и вводят в полость бурсы 2 мл гепарина 10000 МЕ, кожные покровы обрабатывают антисептиками, накладывают асептическую повязку. Спустя 24 часа проводят пункцию бурсы иглой, шприцем удаляют содержимое и в полость вводят 10 мг трипсина, растворенного в 2 мл гепарина 10000 МЕ, кожные покровы обрабатывают антисептиком и накладывают асептическую повязку. Через 3 часа (по клиническим наблюдениям данного времени достаточно для воздействия трипсина на синовиальную оболочку) в полость бурсы при помощи троакара или небольшого разреза устанавливают вакуумную систему активной аспирации, дренажную трубку 1 фиксируют к коже двумя швами или лейкопластырем, кожные покровы обрабатывают антисептиком и накладывают асептическую повязку. Активная аспирация осуществляется за счет подсоединения пластиковой емкости «гармошка» 4 в сжатом состоянии, что создает условия для постоянного отсоса экссудата из бурсы. Через день при перевязках осуществляют удаление аспирированной жидкости из пластиковой емкости. После прекращения выделения экссудата обычно на 12 день вакуумную систему активной аспирации удаляют, швы снимают. Больной выписывается к труду.
Пример 1.
Больной К., 41 год. При поступлении предъявлял жалобы на наличие объемного, безболезненного округлого образования по задней поверхности правого локтевого сустава в проекции локтевого отростка. Образование появилось 2 года назад спонтанно. Лечился амбулаторно, консервативно (проводились пункции правой локтевой бурсы с введением в полость глюкокортикостероидов, физиолечение) после чего отмечал короткий незначительный положительный эффект от лечения.
При обследовании: движения в локтевых суставах в полном объеме, безболезненные. По задней поверхности правого локтевого сустава, в проекции локтевого отростка определяется округлое объемное образование размерами 4×3×2 см. Пальпация образования безболезненная, положительный симптом «флюктуации».
На R-граммах правого локтевого сустава в прямой и боковой проекциях: без костной патологии.
Выставлен диагноз: хронический рецидивирующий правосторонний локтевой бурсит.
В первый день лечения была выполнена пункция правой локтевой бурсы, эвакуировано 17 мл серозной жидкости, в полость бурсы введено 2 мл гепарина 10000 МЕ, наложена асептическая повязка. На следующий день, спустя 24 часа после первой пункции, повторно выполнена пункция правой локтевой бурсы, эвакуировано до 18 мл серозно-геморрагической жидкости, в полость бурсы введено 2 мл гепарина 10000 МЕ и 10 мг трипсина, растворенного в гепарине. Болевого синдрома от проводимого лечения не было. Через 3 часа от последней пункции в полость правой локтевой бурсы по проводнику установлена дренажная трубка, которая подвязана 2 кожными швами. К дренажной трубке в сжатом состоянии подсоединена пластиковая емкость «гармошка» объемом 50 мл, наложена асептическая повязка, пластиковая «гармошка» подвязана бинтом к нижней трети предплечья. В дальнейшем проводились перевязки через день, содержимое пластиковой «гармошки» удалялось. К 12 дню лечения дренажная система продолжала функционировать, отделяемого из локтевой бурсы не определялось, дренаж и швы были удалены, наложена асептическая повязка.
Отдаленные результаты прослежены через 3 месяца после удаления дренажа и швов: больной жалоб не предъявляет, активные и пассивные движения в обоих локтевых суставах в полном объеме и безболезненны. Пальпаторно флюктуации, болезненности в проекции правой локтевой бурсы не определяется.
Пример 2.
Больной З., 54 года. При поступлении предъявлял жалобы на наличие объемного, безболезненного округлого образования по передней поверхности левого коленного сустава в проекции собственной связки надколенника. Образование появилось около года назад, после длительной, в течение нескольких часов нагрузки на кожу передней поверхности левого коленного сустава. Лечился амбулаторно, консервативно (проводились пункции левой препателлярной бурсы с введением в полость глюкокортикостероидов, физиолечение, гипсовая иммобилизация) без положительной динамики.
При обследовании: движения в коленных суставах в полном объеме, безболезненные. По передней поверхности левого коленного сустава, в проекции собственной связки надколенника определяется округлое объемное образование размерами 4×4×2 см. Пальпация образования безболезненная, положительный симптом «флюктуации».
На R-граммах левого коленного сустава в прямой и боковой проекциях: без костной патологии.
Выставлен диагноз: хронический препателлярный бурсит слева.
В первый день лечения была выполнена пункция левой препателлярной бурсы, эвакуировано 20 мл серозной жидкости, в полость бурсы введено 2 мл гепарина 10000 МЕ, наложена асептическая повязка. На следующий день, спустя 24 часа после первой пункции, повторно выполнена пункция левой препателлярной бурсы, эвакуировано до 25 мл серозно-геморрагической жидкости, в полость бурсы введено 2 мл гепарина 10000 МЕ и 10 мг трипсина, разведенного в гепарине. Болевого синдрома от проводимого лечения не было. Через 3 часа от последней пункции в полость левой препателлярной бурсы по проводнику установлена дренажная трубка, которая подвязана 2 кожными швами. К дренажной трубке в сжатом состоянии подсоединена пластиковая емкость «гармошка» объемом 75 мл, наложена асептическая повязка, пластиковая «гармошка» подвязана бинтом к поясу туловища. В дальнейшем проводились перевязки через день, содержимое пластиковой «гармошки» удалялось. К 12 дню лечения дренажная система продолжала функционировать, отделяемого из препателлярной бурсы не определялось, дренаж и швы были удалены, наложена асептическая повязка.
Отдаленные результаты прослежены через 1 месяц после удаления дренажа и швов: больной жалоб не предъявляет, оба коленных сустава симметричны, активные и пассивные движения в полном объеме и безболезненны. Пальпаторно флюктуации, болезненности в проекции левой препателлярной бурсы не определяется.
В отдаленном периоде наблюдения за пациентами от 6 месяцев до 1 года рецидивов не было выявлено.
Способ лечения хронических локтевых и препателлярных бурситов, включающий пункцию бурсы, аспирацию ее содержимого, введение в ее полость лечебного препарата, дренирование бурсы с постоянной активной аспирацией, отличающийся тем, что в полость бурсы в качестве лечебного препарата вводят 2 мл гепарина 10000 МЕ, спустя 24 часа проводят аспирацию содержимого и вводят 2 мл гепарина 10000 МЕ и 10 мг трипсина, через 3 часа в полость бурсы устанавливают вакуумную систему активной аспирации, в последующем через день осуществляют удаление аспирированной жидкости при перевязках, систему активной аспирации удаляют после прекращения выделения экссудата из бурсы.