Способ ранней дифференциальной диагностики острого аппендицита и острой кишечной инфекции
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к хирургии, и может быть использовано для ранней дифференциальной диагностики острого аппендицита и острой кишечной инфекции. Для этого из образцов крови больного выявляют биомаркеры и вычисляют интегральный показатель, полученный в результате регрессионного анализа. В качестве биомаркеров используют число моноцитов, уровни общего билирубина и глюкозы. Интегральный показатель представлен как дифференциально-диагностический критерий (ДДК), который рассчитывают по формуле: ДДК=0,165*[общий билирубин]+0,475*[глюкоза]-0,18*[моноциты], где [общий билирубин] - уровень билирубина крови в мкмоль/л, [глюкоза] - уровень глюкозы крови в моль/л, [моноциты] - процент моноцитов среди лейкоцитов крови. При величине ДДК<4,0 ставят диагноз острой кишечной инфекции, а при значениях ≥4,0 диагностируют острый аппендицит. 2 табл., 2 пр.
Реферат
Изобретение относится к области медицины, в частности хирургии и инфекционным болезням, и может использоваться для ранней дифференциальной диагностики острого аппендицита с диарейным синдромом и острой кишечной инфекции в первые сутки поступления больного в стационар. Для осуществления способа у больных с сочетанием диарейного синдрома и острой боли в животе определяют в крови процентное содержание моноцитов среди лейкоцитов крови, уровень глюкозы и уровень билирубина и по разработанной формуле рассчитывают дифференциально-диагностический критерий (ДДК). При значениях ДДК<4,0 делают вывод о наличии у больного острой кишечной инфекции, а при значениях 4,0 и выше - о наличии острого аппендицита.
Лечебная тактика при остром аппендиците заключается в возможно раннем удалении патологически измененного червеобразного отростка [1], при этом социальная значимость проблемы острого аппендицита обусловлена его высокой распространенностью [2, 3]. В то же время диагностические ошибки в стационаре, обнаруживаемые уже в ходе оперативного вмешательства, по данным разных авторов, составляют от 3% до 15%, а на догоспитальном этапе и в первый день поступления больного в стационар до 50% [3, 4]. Особенно много вопросов и разногласий по показаниям к оперативному вмешательству возникает в тех случаях, когда острый аппендицит протекает на фоне острых кишечных инфекций [5, 6]. Проблема заключается в том, что клиническая картина острых кишечных инфекций и острого аппендицита включает боли в животе, явления интоксикации, признаки воспаления, при этом является довольно схожей по своей симптоматике, особенно при наличии диарейного синдрома [5, 6]. Эта особенность может приводить к гипердиагностике и ненужным операциям или, наоборот, к гиподиагностике и поздним оперативным вмешательствам с развитием угрожающих жизни осложнений [5, 7], при этом, чем позднее поставлен диагноз острого аппендицита, тем выше процент летальности [8]. По этой причине вопросы ранней дифференциальной диагностики острого аппендицита и острых кишечных инфекций являются актуальными.
В современной дифференциальной диагностике острого аппендицита ведущее место занимают методы визуализации - ультразвуковое исследование, компьютерная томография, магнитно-резонансная томография органов брюшной полости, а также диагностическая лапароскопия, которые значительно увеличивают точность диагностики по сравнению с клиническим исследованием, в том числе в сочетании с лабораторными тестами [9]. Основным недостатком этих методов является их недоступность для большинства отечественных лечебных учреждений, особенно, в первые сутки поступления больного в стационар, как и более низкая эффективность в условиях ранней дифференциальной диагностики [7]. При острых кишечных инфекциях основу диагностики составляет обнаружение микробных возбудителей этих заболеваний в биологическом материале от больного методом полимеразной цепной реакции (ПНР) или путем посева на искусственные питательные среды, что требует определенных временных затрат [10]. С этой точки зрения особого внимания заслуживают более простые и надежные методы ранней диагностики, основанные на клинико-лабораторных признаках.
В настоящее время в отечественной и международной патентной базе содержится определенное количество сведений о способах лабораторной диагностики острого аппендицита и о способах дифференциальной диагностики острого аппендицита и острых кишечных инфекций с использованием лабораторных данных.
Так как целью дифференциальной диагностики в рассматриваемом аспекте является все-таки исключение острого аппендицита, то заслуживают внимания попытки его лабораторной диагностики на основе определения количественной доли таксономически значимых для данного заболевания микроорганизмов [11], индекса нейтрофильного сдвига [12], сорбционной способности эритроцитов [13], уровней ортогидроксигиппуровой кислоты [14] или уроэритрина в моче больных людей [15]. Недостатком этих методов является их ориентация на определение только одного из многих неспецифических биомаркеров острого аппендицита, которые, в силу своего суррогатного характера, должны использоваться, по меньшей мере, в виде диагностического комплекса.
На данный момент самым популярным методом ранней диагностики острого аппендицита является предложенная за рубежом шкала Альварадо [16, 17], которую рекомендуется использовать еще до инструментальных методов исследования [18, 19]. Шкала Альварадо включает в себя 6 клинических симптомов и 2 рутинных лабораторных теста [16, 17].
С этой точки зрения большего внимания заслуживают способы, основанные на расчете шкал, критериев, индексов на базе нескольких показателей. К числу таких способов диагностики острого аппендицита относятся: (1) расчет диагностического индекса по числу лейкоцитов, палочкоядерных и сегментоядерных нейтрофилов в крови с учетом числа сердцебиений [20], (2) определение индекса риска развития острого аппендицита аллергического генеза с использованием комплекса, включающего лейкоцитарный индекс интоксикации; уровень С-реактивного белка; уровни иммуноглобулинов классов G и E в периферической крови; уровень циркулирующих иммунных комплексов [21]; (3) характеристика посттрансляционных изменений белковых комплексов методом масс-спектрометрии [22]. Большинство этих методов не относится к категории рутинных и широко доступных для целей дифференциальной диагностики на догоспитальном уровне и/или не подкреплены в достаточной мере математическим аппаратом, что сказывается на их чувствительности, специфичности, воспроизводимости.
Известен способ оценки аппендицита [23], заключающийся в том, что в образцах крови детей с подозрением на аппендицит определяют наличие биомаркеров, сопутствующих высокому риску развития данного заболевания - число лейкоцитов в крови (WBC), уровень C-реактивного белка (CRP) и комплекс 2-х белков, входящих в состав фактора, угнетающего миграцию лейкоцитов - MRP 8/14 (кальпротектин). В соответствии со специально разработанной математической формулой на основе значений этих трех биомаркеров расчитывают количественный индекс, который сравнивают с определенной референсной величиной индекса. В процессе разработки формулы для расчета индекса авторы патента предварительно отобрали целую серию лабораторных показателей больных острым аппендицитом, которые подвергли регрессионному анализу и получили уравнение логистической регрессии, включающее только 3 показателя из 10. Полученное уравнение было использовано в качестве формулы для расчета диагностического индекса (AppyScore): AppyScore = 0.1177*WBC SI Unit + 0.0202* [CRP] μg/ml + 1.6* [MRP] μg/ml + (C) Cutoff. При значениях ≤4,0 результат теста на наличие острого аппендицита считают отрицательным. Тест рекомендуется для ранней диагностики заболевания (до 72 часов от начала развития симптоматики), а его диагностическое значение составляет: AUROC=0,81 [23]. Этот способ выбран за прототип. Однако входящие в набор биомаркеры не являются рутинными, их определение требует специальной подготовки лабораторных работников, наличия в лаборатории специальной техники и дорогостоящих реактивов, временных затрат, не позволяющих легко выполнить исследование на догоспитальном этапе или в приемном отделении стационара.
Задачей изобретения является проведение ранней дифференциальной диагностики острого аппендицита и острой кишечной инфекции.
Технический результат заключается в обеспечении доступности дифференциальной диагностики острого аппендицита и острой кишечной инфекции на догоспитальном этапе или в приемном отделении стационара.
Это достигается за счет того, что в качестве биомаркеров острого аппендицита используют процент моноцитов среди лейкоцитов крови, уровни общего билирубина и глюкозы в крови, на основе которых вычисляют интегральный показатель - дифференциально-диагностический критерий (ДДК), рассчитываемый по формуле: ДДК = 0,165*[общий билирубин] + 0,475*[глюкоза] - 0,18*[моноциты] - и при величине ДДК<4,0 ставят диагноз острой кишечной инфекции, а при значениях ≥4,0 диагностируют острый аппендицит.
В процессе разработки способа под наблюдением находились 277 260 пациентов, из них 144 пациента с бактериологически подтвержденным диагнозом острой кишечной инфекции и 116 пациентов с диагнозом острого аппендицита, подтвержденным инструментально и в ходе оперативного вмешательства, а также 17 человек с сочетанием острого аппендицита и острой кишечной инфекции. Все больные подписали информированное согласие на исследование их образцов крови. Половые и возрастные характеристики пациентов в группах сопоставления достоверно не различались.
Всем больным выполнялось клиническое исследование периферической крови с подсчетом форменных элементов в единице объема на гематологическом анализаторе фирмы "BECMAN-COULTER" (США) в соответствии с инструкцией по применению аппаратуры и реактивов. Биохимические обследования, включающие количественное определение уровней билирубина, мочевины, креатинина, общего холестерина, общего белка, альбумина, глюкозы, активности аланинаминотрансферазы, аспаратаминотрансферазы (ACT), щелочной фосфатазы, L-амилазы, гамма-глутамилтранспептидазы, протромбинового индекса проводили на биохимических анализаторах Hitachi Roche - 902 Automatic analyzer (Япония), Erba XL-600 (Германия), A-25 Bio Systems (Испания) в соответствии с инструкцией по применению приборов и реактивов. Исследование кислотно-щелочного состояния крови определялось на анализаторе газов крови и электролитов GASTAT-604ox (Япония) в соответствии с инструкцией по применению прибора и реактивов. В спектр анализируемых параметров кислотно-щелочного состояния крови входили: водородный показатель (pH), парциальное давление кислорода и углекислого газа, содержание ионов натрия, калия, кальция, отклонение концентрации буферных оснований от нормального уровня (BE).
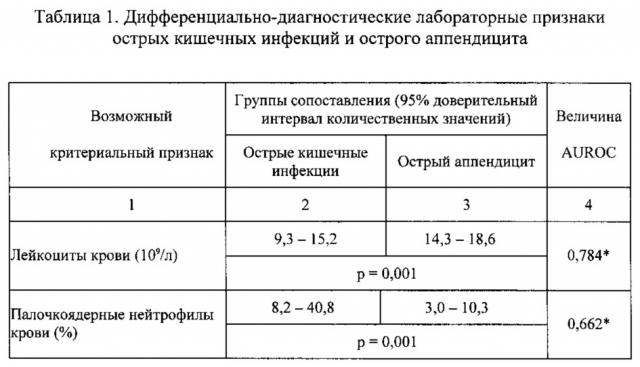
Было установлено, что к числу рутинных лабораторных показателей, потенциально обладающих на статистически достоверном уровне признаками дифференциальных критериев острого аппендицита по сравнению с острой кишечной инфекцией, можно отнести:
- более выраженный лейкоцитоз,
- отсутствие палочкоядерного сдвига нейтрофилов,
- более выраженную лимфопению,
- более выраженную моноцитопению,
- более высокое содержание в крови общего белка,
- более высокое содержание в крови общего билирубина,
- более высокое содержание в крови холестерина,
- более высокую активность в крови щелочной фосфатазы,
- более высокую активность в крови общей амилазы,
- более высокое содержание в крови глюкозы,
- более выраженный щелочной сдвиг pH крови,
- менее выраженное напряжение углекислого газа в артериальной крови,
- более выраженное напряжение кислорода в артериальной крови,
- более низкое содержание в крови ионов натрия,
- более низкое содержание в крови ионов калия,
- более низкое содержание в крови ионов кальция
- более выраженное отклонение BE от контроля.
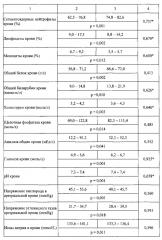
95% доверительные интервалы этих и других показателей крови в сравниваемых группах больных и вероятность их различий (p), а также диагностическая точность, выраженная величиной AUROC, для каждого показателя при сопоставлении данных по группам сравнения представлены в таблице 1.
Определение диагностической точности теста по соотношению его чувствительности и специфичности (построение ROC-кривой), выраженное в величинах AUROC, позволило выбрать из числа информативных признаков следующие диагностически значимые показатели:
- число лейкоцитов в крови,
- процент палочкоядерных нейтрофилов среди лейкоцитов крови,
- процент сегментоядерных нейтрофилов среди лейкоцитов крови,
- процент лимфоцитов среди лейкоцитов крови,
- процент моноцитов среди лейкоцитов крови,
- уровень общего билирубина в крови,
- уровень холестерина в крови,
- уровень глюкозы в крови,
- pH крови,
- парциальное давление углекислого газа в артериальной крови,
- парциальное давление кислорода в артериальной крови.
Все указанные признаки использовались как независимые переменные при проведении регрессионного анализа, в котором в качестве зависимой переменной применялась пограничная сумма оценки клинических признаков острой кишечной инфекции и острого аппендицита, равная 8 баллам (Табл. 2).
В ходе проведения регрессионного анализа с использованием пакета статистических программ SPSS (версия 21) было получено уравнение линейной регрессии, в которое программным обеспечением из 9 тестированных показателей было выбрано только 3 параметра, оказывающих достоверное влияние на результат и способных выполнять функции дифференциально значимых биомаркеров. Полученное уравнение регрессии имело следующий вид: ДДК = 0,165*[общий билирубин] + 0,475*[глюкоза] - 0,18*[процент моноцитов], где [общий билирубин] - уровень билирубина крови в мкмоль/л, [глюкоза] - уровень глюкозы крови в моль/л, [моноциты] - процент моноцитов среди лейкоцитов крови. В результате подстановки конкретных значений показателей больного в формулу был получен интегральный показатель, обозначенный как дифференциально-диагностический критерий (ДДК) острой кишечной инфекции и острого аппендицита.
Для определения величин дифференциально-диагностического критерия, позволяющих дифференцировать острый аппедицит и острые кишечные инфекции, расчитывались 95% доверительные интервалы ДДК в различных группах больных и определялась
диагностическая точность значения (соотношение чувствительности и специфичности) этого критерия путем построения ROC-кривых и
определения величины AUROC (площади под ROC-кривой) (Рис. 1).
Как следует из рисунка, группа больных острыми кишечными инфекциями при значениях дифференциально-диагностического критерия <4 довольно четко отличалась от группы больных острым аппендицитом при значениях ДДК≥4,0. Как видно из величины AUROC, диагностическая точность такого разграничения была довольно высокой и составляла 0,822.
Таким образом, в результате проведенных исследований среди всего массива информационных показателей для дифференциальной диагностики острых кишечных инфекций и острого аппендицита удалось отобрать только три лабораторных параметра (биомаркера) - число моноцитов, уровни общего билирубина и глюкозы; определить диапазоны величин интегрального показателя - дифференциально-диагностического критерия (ДДК), характерные только для острого аппендицита или только для острых кишечных инфекций: ДДК при значениях <4,0 с диагностической точностью (AUROC) 0,82 свидетельствует о наличии у больного острой кишечной инфекции, а при значениях ≥4 указывает на наличие острого аппендицита.
Способ иллюстрируется фиг. 1:
- 95% доверительные интервалы ДДК и ROC-кривые для оценки диагностической значимости различий по ДДК между группами сравнения.
Способ осуществляется следующим образом:
у больного с подозрением на острый аппендицит или острую кишечную инфекцию осуществляют забор венозной крови.
Для подсчета числа моноцитов венозную кровь помещают в пробирку с антикоагулянтом, например BDVacutainerK2E. Определение содержания моноцитарной фракции лейкоцитов производят автоматически, (например, цитохимическим методом с использованием гематологического анализатора Beckman Coulter АсТ 5diff (США)).
Для определения общего билирубина и глюкозы в сыворотке крови венозную кровь, полученную без антикоагулянтов, отстаивают в центрифужной пробирке при комнатной температуре (15-20°C) в течение 30 минут до полного образования сгустка. После ретракции сгустка пробу центрифугируют при 1000-1200 g в течение 10 минут. После центрифугирования сыворотку сливают во вторичные пробирки. Определение уровней общего билирубина и глюкозы в сыворотке крови производят автоматически (например, с использованием биохимического анализатора; например, анализатора-автомата Roche Hitachi 902 (Франция), с применением диазореагента на общий билирубин (например, Bilirubin DPD Bil-T производства Roche и набора реагентов для определения глюкозы СИС1 глюкозооксидазным методом).
Полученные результаты подставляют в формулу:
ДДК = 0,165*[общий билирубин] + 0,475*[глюкоза] - 0,18*[моноциты], где [общий билирубин] - уровень билирубина крови в мкмоль/л, [глюкоза] - уровень глюкозы крови в моль/л, [моноциты] - процент моноцитов среди лейкоцитов крови. Вычисляют величину ДДК и при величине ДДК<4,0 ставят диагноз острой кишечной инфекции, а при значениях ≥4,0 диагностируют острый аппендицит.
Клинический пример 1.
Больной М., 19 лет, утром 28 апреля 2014 года отметил появление боли в животе преимущественно в правой подвздошной области, ноющего характера, через некоторое время присоединились следующие симптомы: тошнота, слабость, повышение температуры тела до 37,1°C, в дальнейшем к имеющимся симптомам присоединилась многократная рвота (10 раз, в течение суток) и жидкий стул без патологических примесей (15 раз в течение суток). Без диагноза 29 апреля больной был доставлен каретой скорой помощи в приемное отделение ИКБ №2, где после осмотра пациента и консультации хирурга был поставлен диагноз «Острый аппендицит. Острая кишечная инфекция». Больной был переведен в хирургическое отделение ИКБ №2 для дальнейшего обследования и лечения.
При повторном осмотре в хирургическом отделении состояние больного оценивалось как среднетяжелое, кожный покров бледной окраски, тургор кожи снижен, температура тела 37,1°C. В легких дыхание везикулярное, хрипов нет, ЧДД 20 в минуту. Тоны сердца ритмичные, шумов нет. Пульс 80 ударов в минуту, АД 100/80 мм рт.ст. Язык сухой, обложен белым налетом, при пальпации живот мягкий, не вздут, участвует в акте дыхания, болезненный в правой подвздошной области. При аускультации: перистальтика кишечника не усилена, равномерная, патологические шумы не выслушиваются. Печень и селезенка не увеличены. Симптомы Ровзинга, Ситковского, Воскресенского сомнительные. Мочеиспускание не нарушено, стул в отделении отсутствовал.
Клинический анализ крови в день поступления в стационар: лейкоциты - 17,2*109/л, эритроциты - 5,17*1012/л, гемотокрит - 45,5%, гемоглобин - 150 г/л, тромбоциты - 249*109/л, СОЭ - 4*мм/ч, эозинофилы - 2%, палочкоядерные - 3%, сегментоядерные - 78%, моноциты - 5%, лимфоциты - 12%.
Биохимический анализ крови в день поступления в стационар: общий белок - 86 г/л, мочевина - 5,4 моль/л, креатинин - 110 мкмоль/л, общий билирубин - 14 мкмоль/л, холестерин - 4,5 моль/л, АЛТ - 17 ед/л, ACT - 24 ед/л, щелочная фосфатаза - 71 моль/л, амилаза общая - 78 мЕд/л, глюкоза - 4,9 ммоль/л.
Коагулограмма в день поступления в стационар: АЧТВ - 27 с, ПТИ - 80%, фибриноген - 4,38 г/л, MHO - 1,25.
Анализ кислотно-щелочного состава крови в день поступления в стационар: pH - 7,396, рСO2 - 47 mmHg, pO2 - 49 mmHg, Na - 141 mmol/L, K - 4,51 mmol/L, Са - 1,29 mmol/L, BE - 3,6 mmol/L.
Так как у больного были выявлены сомнительные аппендикулярные симптомы, лейкоцитоз, пациенту была проведена диагностическая лапароскопия, по результату которой диагноз острого аппендицита был снят. Больной с диагнозом «Бактериальная кишечная инфекция, гастроэнтеритический вариант» переведен в отделение кишечной инфекции ИКБ №2 для дальнейшего лечения.
Ретроспективно проведенный расчет дифференциально-диагностического критерия (ДДК) у больного М. по результатам клинического и биохимического анализов крови показал следующее:
ДДК = 0,165*14 + 0,475*4,9 - 0,18*5 = 3,74
Значения ДДК<4 в данном случае свидетельствуют в пользу острой кишечной инфекции.
Как следует из примера в целом, что своевременное определение ДДК позволило бы избежать диагностической лапароскопии у больного и своевременно поставить предварительный диагноз «Острая кишечная инфекция», что удалось через несколько дней подтвердить данными бактериологического исследования испражнений.
Клинический пример 2.
Больной Л., 34 лет, заболел 14 августа 2013 г., когда почувствовал режущую боль в животе, преимущественно в правых отделах, в дальнейшем появилась тошнота, многократная рвота (за сутки 8 раз), многократный жидкий стул, без патологических примесей (за сутки 10 раз), в дальнейшем отметил повышение температуры тела до 38°C. После ухудшения состояния 15 августа больной госпитализирован в ИКБ №2 скорой медицинской помощью с диагнозом «Острая кишечная инфекция. Острый аппендицит? Острый перитонит?». При осмотре в приемном отделении и консультации хирурга больному был поставлен предварительный диагноз «Острая кишечная инфекция. Острый аппендицит», и он был переведен в хирургическое отделение для дальнейшего наблюдения и лечения.
При повторном осмотре в хирургическом отделении состояние больного среднетяжелое, кожные покровы бледной окраски, тургор кожи снижен. Температура тела 38°C. В легких дыхание везикулярное, хрипов нет, ЧДД 20 в минуту. Тоны сердца ритмичные, шумов нет. Пульс 80 ударов в минуту, АД 110/70 мм рт.ст. Язык суховат, обложен белым налетом, при пальпации живот мягкий, не вздут, участвует в акте дыхания, болезненный в правой подвздошной области. При аускультации: перистальтика кишечника не усилена, равномерная, патологические шумы не выслушиваются. Печень и селезенка не увеличены. Симптомы Кохера, Ровзинга, Ситковского, Воскресенского, Щеткина-Блюмберга положительные. Мочеиспускание не нарушено, стул в отделении отсутствовал.
Клинический анализ крови в день поступления в стационар: лейкоциты - 18,3*109/л, эритроциты - 4,82*1012/л, гемотокрит - 43,6%, гемоглобин - 156 г/л, тромбоциты - 326*109/л, СОЭ - 11*мм/ч, эозинофилы - 0%, палочкоядерные - 2%, сегментоядерные - 94%, моноциты - 3%, лимфоциты - 1%.
Биохимический анализ крови в день поступления в стационар: общий белок - 64 г/л, мочевина - 6,3 моль/л, креатенин - 82 мкмоль/л, общий билирубин - 23 мкмоль/л, холестерин - 5,6 моль/л, АЛТ - 31 ед/л, ACT - 24 ед/л, щелочная фосфатаза - 99 моль/л, амилаза общая - 47 мЕд/л, глюкоза -6,5 ммоль/л.
Коагулограмма в день поступления в стационар: ПТИ - 83%, фибриноген - 4,8 г/л, MHO - 1,2.
Анализ кислотно-щелочного состава крови в день поступления в стационар: pH - 7,419, pCO2 - 48 mmHg, pO2 - 25,4 mmHg, Na - 136 mmol/L, K - 3,83 mmol/L, Ca - 1,06 mmol/L, BE - 4,8 mmol/L.
Общий анализ мочи в день поступления в стационар: Относительная плотность мочи - 1,083 г/л, белок - 0,47 г/л, РН - 6,5, лейкоциты - 2, эритроциты - 2.
После проведения аппендэктомии и гистологического исследования червеобразного отростка больному был поставлен диагноз «флегмонозный аппендицит».
Ретроспективно проведенный расчет дифференциально-диагностического критерия (ДДК) у больного М. по результатам клинического и биохимического анализов крови показал следующее:
ДДК = 0,165*23 + 0,475*6,5 - 0,18*3 = 6,35
Значения ДДК>4 свидетельствовали в пользу диагноза острого аппендицита, что и подтвердили результаты оперативного вмешательства, как и также отрицательный результат бактериологического исследования на наличие в испражнениях больного возбудителей острой кишечной инфекции.
Клинический пример 3.
Пациент Г., 35 лет, ночью 12 сентября 2014 г. почувствовал слабость, боли в животе и повышение температуры тела до 37,5°C, отмечалась однократная рвота. На следующий день к имеющимся симптомам добавились многократный жидкий стул без патологических примесей и схваткообразная боль в животе. Была вызвана скорая медицинская помощь, с диагнозом «Кишечная инфекция неясной этиологии» больной был госпитализирован в ИКБ №2. В приемном отделении пациенту был подтвержден предварительный диагноз «Кишечная инфекция неясной этиологии? Острый аппендицит?», было решено для дальнейшего обследования и лечения перевести больного в хирургическое отделение.
В хирургическом отделении было констатировано у больного состояние средней степени тяжести. Температура тела 37,5°C. В легких дыхание везикулярное, хрипов нет, ЧДД 19 в минуту. Тоны сердца ритмичные, шумов нет. Пульс 88 ударов в минуту, АД 110/70 мм рт.ст. Язык сухой, обложен белым налетом, при пальпации живот мягкий, вздут, участвует в акте дыхания, болезненный во всех отделах. При аускультации: перистальтика кишечника вялая, патологические шумы не наблюдаются. Печень и селезенка не увеличены. Симптомы Кохера, Щеткина-Блюмберга положительные. Мочеиспускание не нарушено, стул в отделении отсутствовал.
Клинический анализ крови в день поступления в стационар: лейкоциты - 22*109/л, эритроциты - 5,24*1012/л, гемотокрит - 41,8%, гемоглобин - 139 г/л, тромбоциты - 301*109/л, СОЭ - 27*мм/ч, эозинофилы - 1%, палочкоядерные - 29%, сегментоядерные - 59%, моноциты - 1%, лимфоциты - 11%.
Биохимический анализ крови в день поступления в стационар: общий белок - 72 г/л, мочевина - 5,6 моль/л, креатинин - 119 мкмоль/л, общий билирубин - 10 мкмоль/л, холестерин - 3,5 моль/л, АЛТ - 26 ед/л, ACT - 40 ед/л, щелочная фосфатаза - 59 моль/л, амилаза общая - 39 мЕд/л, глюкоза - 4,6 ммоль/л.
Коагулограмма в день поступления в стационар: АЧТВ - 22 сек, ПТИ - 76%, фибриноген - 448 г/л, MHO - 1,25.
Анализ кислотно-щелочного состава крови в день поступления в стационар: pH - 7,4, pCO2 - 46 mmHg, pO2 - 57 mmHg, Na - 135 mmol/L, K - 3 mmol/L, Са - 0,98 mmol/L, BE - 6,6 mmol/L.
По результатам лабораторных исследований был произведен расчет ДДК, который показал следующий результат:
ДДК = 0,165*10 + 0,475*4,6 - 0,18*1 = 4,0.
Несмотря на сомнительный диагноз, больному, ориентируясь на величину ДДК=4,0, была выполнена экстренная аппендэктомия. Гистологическое исследование удаленного червеобразного отростка подтвердило наличие флегмонозного аппендицита.
Литература
1. Николаев Н.Е. Современные проблемы острого аппендицита [Текст] / Н.Е. Николаев, И.Л. Бибик, И.Б. Потапенко и др. // Медицинский журнал, 2009. - №1: - С. 78-79.
2. Кузин М.И. Хирургические болезни [Текст] / М.И. Кузин // М.: Медицина, 2006. - 778 с.
3. Ярема И.В. Острый аппендицит. Неблагоприятные исходы оказания медицинской помощи [Текст] / И.В. Ярема, В.М. Казарян, Б.С. Корняк, П.В. Деркачев // Хирург, 2007. - №2: - С. 20-24.
4. Bergeron Е. Clinical judgment remains of great value in the diagnosis of acute appendicitis [Text] / E. Bergeron // Can J Surg, 2006. - V. 49, N 2: - P. 96-100.
5. Ющук Н.Д. Острые кишечные инфекции, 2-е издание, переработанное и дополненное [Текст] / Н.Д. Ющук, Ю.В. Мартынов, М.Г. Кулагина, Л.Е. Бродов // М.: ГЭОТАР-Медиа, 2012. - 400 с.
6. Мидлина А.Л. Заболеваемость кишечными инфекциями в России [Текст] / А.Л. Мидлина // Вестник Российской Академии медицинских наук, 2010. - №11: - С. 30-33.
7. Кригер А.Г. Острый аппендицит [Текст] / А.Г. Кригер, А.В. Федоров, П.К. Воскресенский, А.Ф. Дронов // М.: Медпрактика-М, 2002. - 244 с.
8. Борисов А.В. Ошибки, осложнения и летальность у больных с острыми хирургическими заболеваниями органов брюшной полости [Текст] / А.В. Борисов, А.В. Федоров, В.П. Земляной // С.-П.: Наука, 2000. - 162 с.
9. Gracey, D. The impact of ultrasound in suspected acute appendicitis [Text] / D. Gracey, M.J. McClure // Clin Radiol, 2007. - V. 62, N 6: - P. 573-578.
10. Ющук Н.Д. Инфекционные болезни. Национальное руководство [Текст] / Н.Д. Ющук, Ю.Я. Венгеров // М.: ГЭОТАР-Медиа, 2009. - 1030 с.
11. Zeichner S.L. Compositions and methods for determining the likelihood of appendicitis / S.L. Zeichner, C. Fraser, A. Sandler, K. Davenport, H. Jackson, E. Mongodin; applicants - Children's Research Institute, Children's National Medical Center, University of Maryland, Baltimore // Patent WO 2015123205 (A1), publ. 2015-08-20.
12. Mykhailovych V.V. Method for diagnostics of acute appendicitis / V.V. Mykhailovych; applicant - LVIV National Danylo Halytskyi Medical University // Patent UA 30686 (U), publ. 2008-03-11.
13. Atamaniuk O. Yu. Method for differential diagnosis between acute appendicitis and apoplexy of ovary / O. Yu. Atamaniuk, M.H. Honchar; applicants - O. Yu. Atamaniuk, M.H. Honchar // Patent UA 30166 (U), publ. 2008-02-11.
14. Bar-or, D. Detection of appendicitis by measurement of ortho-hydroxyhippuric acid / D. Bar-or; applicant - Appenditech Inc. // Patent ZA9009070 (A), publ. 1993-02-24.
15. Bar-or D. Detection of appendicitis by measurement of uroerythrin / D. Bar-or, S.L. Greisman, J.G. Kastendieck; applicants - D. Bar-or, S.L. Greisman, J.G. Kastendieck // Patent WO 9013820 (A1), publ. 1990-11-15.
16. Alvarado A. A practical score for the early diagnosis of acute appendicitis [Text] / A. Alvarado // Ann Emerg Med, 1986. - V. 15, N 5: - P. 557-564.
17. Ohle R. The Alvarado score for predicting acute appendicitis: a systematic review [Text] / R. Ohle, F. O'Reilly, K.K. O'Brien et al. // BMC medicine, 2011. - V. 9: - P. 139.
18. Abdeldaim Y. The Alvarado score as a tool for diagnosis of acute appendicitis [Text] / Y. Abdeldaim, S. Mahmood, D. Mc Avinchey // Ir Med J, 2007. - V. 100, N 1:- P.342.
19. Shrivastava U.K. Evaluation of the Alvarado score in the diagnosis of acute appendicitis [Text] / U.K. Shrivastava, A. Gupta, D. Sharma // Trop Gastroenterol, 2004. - V. 25, N 4: - P. 184-186.
20. Tkach Yu. I. Method for diagnosing of acute appendicitis / Yu. I. Tkach; applicant - Kharkiv Medical Academy of Post-Graduate Education // Patent UA 27382 (U), publ. 2007-10-25.
21. Смирнова С.В. Способ диагностики острого аппендицита аллергического генеза / С.В. Смирнова, У.В. Малык; патентообладатель - УРАМН Научно-исследовательский институт медицинских проблем Севера Сибирского отделения РАМН // Патент РФ №2434573 (С2), опубл. 27.11.2011.
22. Anderberg J. Methods and compositions for diagnosis and prognosis of appendicitis and differentiation of causes of abdominal pain / J. Anderberg, J. Gray, P. Mcpherson, K. Nakamura, J.P. Kampf, T. Kwan; applicant - Astute Medical, Inc. // Patent WO 2015042465 (A1), publ. 2015-03-26.
23. Compositions and methods for assessing appendicitis / S.P. Tyrrell, B.P. Vant-Hull, M.A. Colgin, M.J. Flipse, J.C. Gogain, K. Copeland; applicant - Venaxis Inc. // Patent HK1202625 (A1), publ. 2015-10-02.
Способ ранней дифференциальной диагностики острого аппендицита и острой кишечной инфекции, включающий выявление биомаркеров из образцов крови больного и вычисление интегрального показателя, полученного в результате регрессионного анализа, отличающийся тем, что в качестве биомаркеров используют число моноцитов, уровни общего билирубина и глюкозы, а интегральный показатель представлен как дифференциально-диагностический критерий (ДДК), который рассчитывают по формуле: ДДК=0,165*[общий билирубин]+0,475*[глюкоза]-0,18*[моноциты], где [общий билирубин] - уровень билирубина крови в мкмоль/л, [глюкоза] - уровень глюкозы крови в моль/л, [моноциты] - процент моноцитов среди лейкоцитов крови, и при величине ДДК<4,0 ставят диагноз острой кишечной инфекции, а при значениях ≥4,0 диагностируют острый аппендицит.