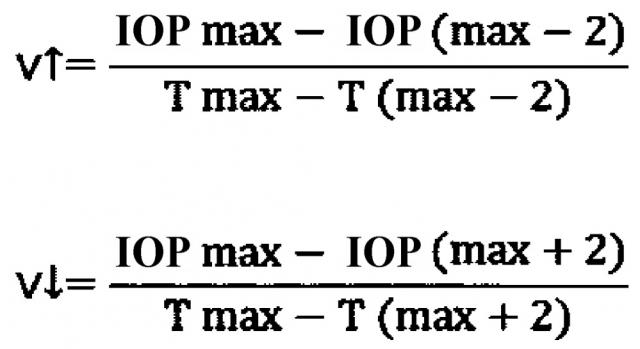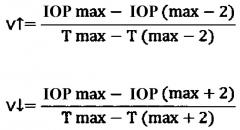Способ определения показаний к хирургическому лечению первичной открытоугольной глаукомы
Иллюстрации
Показать всеИзобретение относится к офтальмологии и предназначено для определения показаний к хирургическому лечению первичной открытоугольной глаукомы (ПОУГ). Проводят суточное непрерывное мониторирование значения внутриглазного давления (ВГД). Вычисляют скорость подъема и снижения ВГД в течение суток по формулам:
где V↑ - скорость подъема ВГД (мм рт.ст./мин), V↓ - скорость снижения ВГД (мм рт.ст./мин), ВГД max - уровень максимального значения ВГД, в мм рт.ст., ВГД (max-2) - уровень ВГД за 2 часа до максимального значения ВГД, в мм рт.ст., ВГД (max+2) - уровень ВГД спустя 2 часа после максимального значения ВГД, в мм рт.ст., Т max - время суток, когда ВГД имеет максимальное значение, в часах и минутах, Т (max-2) - время суток за 2 часа до максимального значения ВГД, в часах и минутах (120 мин), Т (max+2) - время суток спустя 2 часа после максимального значения ВГД, в часах и минутах (120 мин). При значении скорости подъема уровня ВГД, равном или больше, значения скорости снижения уровня ВГД, считают хирургическое лечение показанным. Способ обеспечивает возможность оптимального выбора показаний для хирургического лечения у пациентов с ПОУГ. 1 ил., 3 пр.
Реферат
Изобретение относится к офтальмологии и предназначено для определения показаний к хирургическому лечению первичной открытоугольной глаукомы (ПОУГ).
Уровень техники
Главной целью лечения глаукомы является сохранение функции органа зрения. В основе лежит мониторинг заболевания для предупреждения прогрессирования глаукомной оптической нейропатии (ГОН), стабилизации зрительных функций путем поддержания целевого уровня внутриглазного давления (ВГД). Несмотря на очевидные достижения в медикаментозном и лазерном лечении глаукомы хирургический метод является наиболее эффективным способом снижения уровня внутриглазного давления и сохранения зрительных функций.
В «Национальном руководстве по глаукоме для практикующих врачей» сформулированы показания к хирургическому лечению пациентов с глаукомой: при отсутствии гипотензивного эффекта консервативного лечения (достижение «целевого давления») и/или невозможности проведения лазерного лечения. Основные показания - высокий уровень ВГД с выраженными признаками ретенции (С<0,14) и отсутствие стабилизации зрительных функций независимо от уровня ВГД (Егоров Е.А., Астахов Ю.С., Еричев В.П. Национальное руководство по глаукоме для практикующих врачей. Гэотар-Медиа. М. 2015. С. 262-263). Однако в каждом отдельном случае вопрос о показаниях к оперативному лечению глаукомы неоднозначен. Цель любого антиглаукомного лечения - это, в первую очередь, достижение стойкой нормализации уровня ВГД, так как без достижения «целевого» уровня ВГД любое другое лечение является неэффективным. В этом отношении хирургическое лечение превосходит по своей эффективности любые консервативные методы. Однако на практике нет единого мнения о показаниях к хирургическому лечению первичной открытоугольной глаукомы. Противоречивость взглядов можно объяснить тем, что, во-первых, любое хирургическое вмешательство, особенно со вскрытием полости глаза, сопряжено с опасностью осложнений как во время операции, так и в послеоперационном периоде, которые могут значительно снизить зрительные функции. Во-вторых, известно, что даже после успешно выполненной антиглаукомной операции и стабилизации уровня ВГД у части пациентов продолжается прогрессирование ГОН (Алексеев В.Н. Осложнения и причины неуспеха антиглаукоматозных операций. Дис. … д-ра мед. наук. - Л., 1986). Указанные моменты нередко ставят перед офтальмологом трудно разрешимый вопрос: как достоверно определить показания к хирургическому лечению глаукомы в каждом конкретном случае.
Известен способ определения показаний к антиглаукомной операции на основании гидродинамических показателей глаза, который заключается в определении коэффициента легкости оттока и истинного внутриглазного давления до и после электростимуляции глаза в проекции цилиарной борозды через контакты стимулирующего электрода биполярными электрическими импульсами с частотой 1-10 кГц в виде пачек длительностью 1-15 мс с частотой повторения пачек 1-30 Гц и амплитудой тока от 0,5 до 10 мА (патент RU 2062081, 20.06.1996). Способ осуществляют следующим образом: после местной инсталляционной анестезии накладывают векорасширитель и устанавливают датчик тонографа. Затем проводят тонографию и расчет гидродинамических показателей. После этого осуществляют накладывание линзы-электрода электростимулятора под веки на конъюнктиву вокруг роговицы в области проекции цилиарного тела. Плавно увеличивая амплитуду стимулирующих импульсов, добиваются появления у пациента ощущения "толчков" под электродами. По окончании электростимуляции проводят повторное тонографическое исследование. В случае снижения истинного внутриглазного давления до нормальных значений (не выше 22 мм рт.ст.) и повышения коэффициента легкости оттока внутриглазной жидкости не менее чем до 0,14 мм3 в мин на мм рт.ст. считают, что гидродинамика глаза в результате электростимуляции нормализовалась и оперативное лечение не показано. По данным авторов предложенный способ позволяет уточнить состояние дренажных путей оттока внутриглазной жидкости и по динамике гидродинамических показателей до и после электростимуляции отменить антиглаукомную операцию при получении положительных изменений офтальмотонуса. При достижении коэффициента легкости оттока и истинного внутриглазного давления критических для глаукомы значений после электростимуляции оперативное вмешательство считают показанным. К недостаткам метода следует отнести вероятную неточность тонографии, которая зависит от положения тела пациента, некоторых соматических показателей (например, уровень артериального давления), а также малую повторяемость методики (результаты предполагается получить после однократного исследования, а повторяемость метода может быть затруднена вследствие необходимости повторной анестезии).
Известен способ определения показаний к хирургическому лечению первичной открытоугольной глаукомы на основании визуализации ДЗН, определения его стереометрических показателей в динамике методом лазерной сканирующей ретинотомографии HRT-3 (Heidelberg Engineering, Germany) (Тарасова Л.H., Шаимова В.Α., Шаимов Р.Б. Ретинальная томография (HRT-3) в оптимизации показаний к раннему хирургическому лечению первичной открытоугольной глаукомы // Сборник научных статей IV Международной конференции «Глаукома: Теории, Тенденции, Технологии», М., 2006, с. 325-331). Пациентам выполнялись «базовые» исследования и «последующие» в 2 периода: от 1 до 4 месяцев (I период), от 5 до 9 месяцев (II период). Было установлено, что при отсутствии компенсации уровня ВГД наиболее значимыми изменениями по данным ретинотомографии зрительного нерва были: уменьшение средней толщины нервных волокон, увеличение объема экскавации, уменьшение объема нейроретинального пояска по сравнению с «базовыми» показателями. Изменения данных показателей могут быть использованы как объективные критерии к хирургическому лечению первичной открытоугольной глаукомы. К недостаткам данного метода можно отнести состояние оптических сред, которые препятствуют четкой визуализации ДЗН, величину рефракции и в какой-то мере остроту зрения пациента в плане правильной его фиксации зеленого квадрата, на который необходимо смотреть во время исследования. Кроме того, данный способ можно отнести к полуобъективным, поскольку расчет параметров ДЗН, которые затем используются для динамического наблюдения и определения показаний к хирургическому лечению глаукомы, основывается на контурной линии по краю ДЗН, нанесенной оператором. К еще одному недостатку данного способа можно отнести кратность исследований, которые для обоснованного суждения о характере заболевания должны выполняться не менее трех последовательных раз с разницей в 4-6 месяцев.
Известен способ статической компьютерной периметрии для диагностики дефектов в поле зрения, динамического наблюдения за пациентами с ПОУГ и определения показаний к антиглаукомной операции (Шамшинова A.M., Волков В.В. Функциональные методы исследования в офтальмологии. - М., 2004. С.99-118). Существует несколько компьютерных программ выполнения компьютерной периметрии, позволяющих уменьшить время обследования и одновременно повысить надежность результатов порогового тестирования, особенно у пожилых пациентов. Так, известная программа SWAP (Short Wavelength Automated Perimetry, синяя-на-желтом или коротковолновая компьютерная периметрия) позволяет обнаружить зрительные нарушения намного раньше, чем стандартная компьютерная периметрия, в том числе у 12-42% пациентов, которым предварительно был выставлен диагноз офтальмогипертензии. Однако компьютерное тестирование полей зрения необходимо повторять не менее двух раз в разные дни, особенно если первое исследование имеет низкие индексы надежности. При этапных посещениях, если риск начала глаукомы низкий, повторное исследование может выполняться один раз в год. Если существует высокий риск развития глаукомного поражения, кратность проведения тестов может быть изменена (но не чаще 1 раза в 2 месяца). Однако этот тест занимает длительное время (более 15 минут для одного глаза), что достаточно тяжело переносится пациентами. В то же время по изолированным результатам периметрии нельзя принимать решение о тактике лечения глаукомы, поскольку дефекты полей зрения могут быть неочевидными до тех пор, пока не произошла потеря до 40% слоя нервных волокон, и, кроме того, при определении характера лечения необходим учет полной клинической картины заболевания. Кроме того, компьютерная периметрия является субъективным методом, точность которого во многом зависит от состояния центральной нервной системы человека, способности к концентрации внимания и собранности.
Известен способ определения показаний к хирургическому лечению глаукомы на основании оценки объективных электрофизиологических показателей зрительной системы больного, которые отражают компенсаторные возможности сетчатки в условиях возрастания уровня ВГД (патент RU 2262882, 27.10.2005). Способ осуществляется следующим образом: с интервалом 1-3 минуты в зависимости от стабилизации системных показателей дыхания и кровообращения (частота дыхания и сердечных сокращений) - сначала в горизонтальном, а затем в антиортостатическом положениях (головной конец поворотного стола располагается на -30-45 градусов ниже горизонтальной плоскости) одновременно с обоих глаз регистрируют 2-3 серии общих электроретинограмм (ЭРГ) с возрастанием засветки сетчатки между сериями от 1000 до 3000 мккд/м2, определяют амплитудно-временные показатели полученных электроретинограмм, абсолютные значения волн «а» и «b» общей ЭРГ, значения латентных периодов волн «а» и «b» общей ЭРГ, отношение усредненной амплитуды волн «а»/«b» общей ЭРГ в последовательных сериях ЭРГ (ЭРГ-коэффициент) и при совпадении значений или выходе за пределы нормативных менее половины их значений для обоих положений больного или при выходе не менее половины значений амплитудно-временных показателей за пределы нормативных в одном из положений больного рекомендуют консервативное лечение, а при выходе не менее половины этих значений в обоих положениях больного за пределы статистической нормы функциональное состояние глаза считают декомпенсированным и рекомендуют хирургическое лечение. Недостатками метода следует считать необходимость изменения положения тела пациента, что и у здоровых лиц приводит к колебаниям уровня офтальмотонуса, а также зависимость полученных показателей от возраста пациента, т.к. в настоящий момент еще отсутствует классификация электроретинограмм в зависимости от возраста испытуемых, что в конечном итоге может привести к искажению результатов в силу наличия системных заболеваний.
Ближайшим аналогом предлагаемого изобретения, является способ того же назначения, включающий циркадианное (околосуточное) измерение уровня ВГД у пациентов с глаукомой (патент RU 2284757, 23.03.2005). Проводят хронобиологические исследования в утренние, дневные и вечерние часы. Для исследования внутриглазного давления используют 9-11 измерений с интервалом 1-2,5 часа, причем измерения производят в течение 4-5 суток таким образом, чтобы на каждые сутки приходилось 2-3 соседних измерения, не дублирующих друг друга. Внутриглазное давление во всех исследованиях измеряется тонометром Маклакова грузом 10 граммов. Амплитуда колебаний офтальмотонуса в здоровых глазах находится в пределах 3-5 мм рт.ст., разница между значениями ВГД на парных глазах также не должна превышать 3-5 мм рт.ст. в течение суток. Если амплитуда колебаний офтальмотонуса составляет более 5 мм рт.ст. у пациента с ПОУГ на максимальном гипотензивном режиме, то это является показанием для хирургического лечения глаукомы. К недостаткам данного способа можно отнести то, что частые измерения ВГД трудноосуществимы и утомительны для больных. Кроме того, способ является энергозатратным, зачастую сложен в исполнении, требует достаточных усилий для его проведения, обладает умеренной степенью погрешности, а также может способствовать возникновению осложнений у пациентов (например, при многократной инсталляции анестетиков или красителя в течение суток).
Задачей предлагаемого изобретения является разработка нового подхода в определении показаний к хирургическому лечению пациентов с первичной открытоугольной глаукомой.
Техническим результатом изобретения является возможность оптимального выбора показаний для хирургического лечения у пациентов с ПОУГ.
Технический результат достигается за счет круглосуточного непрерывного мониторирования и оценки скорости подъема и снижения уровня ВГД.
Согласно современным представлениям, именно уровень ВГД является наиболее доказанным фактором риска развития и прогрессирования ПОУГ. В настоящее время к общепринятым показателям офтальмотонуса относятся его следующие параметры: среднее значение в течение суток, минимальные и максимальные значения в течение суток, объем суточных флюктуаций офтальмотонуса и объем ортостатических колебаний. Указанные выше показатели офтальмотонуса отражают лишь один параметр уровня ВГД - его величину. Никакие другие показатели офтальмотонуса до настоящего времени не принимались во внимание при изучении развития и прогрессирования заболевания. Устройство Triggerfish (Sensimed, Швейцария) позволяет непрерывно оценивать показатели уровня ВГД в течение суток, в том числе и во время сна пациента (без необходимости его пробуждения). Leonardi M. et al. (Leonardi M., Leuenberger P., Bertrand D. First steps toward noninvasive intraocular pressure monitoring with a sensing contact lens. Invest. Ophthalmol. Vis. Sci. 2004; 45(9): 3113-3117) впервые протестировали систему в эксперименте на энуклеированных свиных глазах. Для проверки принципа измерения прибора в полость глазного яблока была введена канюля с шприцевым насосом и датчик давления для точного контроля уровня ВГД. С помощью канюли с шприцевым насосом изменяли уровень ВГД в свиных глазах. При этом значения уровня ВГД, полученные от датчика контактной линзы системы и от датчика давления в полости свиного глаза, показали очень хорошую корреляцию, что говорило о высоком потенциале этого нового принципа измерения. В дальнейшем целый ряд исследований подтвердил диагностическую ценность этого метода, обнаружив прямые средние и высокие корреляции между данными, поступающими от линзы в милливольтах (мВ) и абсолютными значениями офтальмотонуса. Система Triggerfish была одобрена Европейскими контролирующими органами (класс СЕ, отметка устройства IIa) в 2009 году и введена в протокол обследования больных глаукомой в ряде европейских клиник. В марте 2016 года управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (англ. Food and Drug Administration, FDA) официально разрешило ее применение в клинической практике (U.S. Food and Drug Administration [Электронный ресурс]. URL: http://www.accessdata.fda.gov/cdrh_docs/pdf14/den140017.pdf (дата обращения 02.04.2016)).
На базе офтальмологического отделения ФКУ «ЦВКГ им. П.В. Мандрыка» МО РФ было выполнено научно-клиническое комбинированное динамическое исследование у пациентов с ПОУГ. Во всех случаях диагноз был установлен в соответствии с системой дифференциальной диагностики заболеваний и подтвержден специальными методами исследования. Средний уровень ВГД составил по Гольдману 17,1 мм рт.ст., роговично-компенсированный уровень ВГД - 20,4 мм рт.ст., истинный уровень ВГД (измерительная линейка Нестерова-Егорова) - 20 мм рт.ст. Несмотря на уровень офтальмотонуса, который находился в пределах компенсаторного «коридора», пациентам выполняли оперативное лечение, необходимость которого была подтверждена наличием отрицательной динамики зрительных функций при динамическом наблюдении на фоне неэффективности других методов лечения. Всем пациентам до и после хирургического вмешательства было проведено круглосуточное мониторирование уровня ВГД, которое выполняли с применением специальной системы (ST 5000, №2-R32-0105, TriggerFish, Sensimed, Щвейцария). Следующим этапом исследования стало сопоставление данных офтальмотонуса и времени его изменений в течение суток с целью определения новых производных показателей - скорости подъема и снижения уровня ВГД.
Максимальный уровень ВГД (пик) до операции бы отмечен около 4-х часов утра (24,43 мм рт.ст.), и после хирургического лечения он снизился до 14,97 мм рт.ст. (около половины восьмого утра). Минимальный пик офтальмотонуса до операции был зафиксирован днем (около 16 часов) и составил 21,1 мм рт.ст., а после операции «сместился» на 2 часа в зону вечера (18 часов; 13,11 мм рт.ст.). Таким образом, относительное понижение уровня ВГД от исходного для обоих пиковых значений составило 38,72% и 37,88% соответственно. В целом был зафиксирован сдвиг пиковых значений офтальмотонуса на 4 часа (при анализе максимальных пиковых значений) и на 2 часа (при анализе минимальных показателей). Также было отмечено уменьшение суточных флюктуаций уровня ВГД до и после операции: изменения составили почти 100%. Зная минимальные и максимальные значения уровня офтальмотонуса и соответствующие им временные показатели, была вычислена средняя скорость изменения уровня ВГД для данного промежутка времени. После оперативного лечения скорость понизилась до 0,00129 мм рт.ст./мин, или на 43,9% от предоперационного уровня. Эти изменения согласуются со снижением показателя «скорости подъема» офтальмотонуса, составившего 0,00183 мм рт.ст./мин (-65,7%) после операции (р<0,001). Вместе с тем, после хирургического лечения значительно повысился показатель «скорости снижения» уровня ВГД (с 0,00183 до 0,00558 мм рт.ст./мин, в два раза (р<0,001)). Кроме этого, было обнаружено, что до операции в 34,3% случаев колебания уровня офтальмотонуса были в интервале от 2 до 3 мм рт.ст. и еще в 0,05% случаев превышали этот порог, в то время как после оперативного лечения во всех случаях наблюдений порог колебаний не превысил 2 мм рт.ст. Анализ полученных результатов показал, что до операции происходит быстрый подъем суточного уровня офтальмотонуса и его медленное снижение, что является свидетельством недостаточной эффективности максимально возможной гипотензивной антиглаукомной терапии, которую пациенты получали на тот момент. После операции суточное повышение уровня офтальмотонуса происходит более медленно, чем его снижение, что подтверждает эффективность проведенного оперативного лечения вследствие и, по всей видимости, определяется размером сформированной фистулы. Во всех случаях изменения носили статистически достоверный характер (р<0,001). Результаты «скорости подъема» и «скорости снижения» офтальмотонуса в интервале 2-х часов наблюдения схематически наглядно представлены на Фиг. 1 - график схематического изменения скорости уровня ВГД до и после операции. Ряд 1 - график показателей скорости офтальмотонуса до операции, ряд 2 - после операции.
Эти данные позволили нам сделать вывод, что определение нового показателя - скорости подъема и снижения уровня ВГД в течение суток - можно считать объективным параметром для определения показаний к хирургическому лечению глаукомы. По окончании 24-часового периода мониторинга формируют график офтальмотонуса с учетом суточных временных показателей. Затем выбирают минимальное и максимальное значение уровня офтальмотонуса и соответствующие им минутные значения. Учитывая тот факт, что максимальные и минимальные значения уровня ВГД в течение суток могут встречаться неоднократно, для определения скорости подъема и спуска уровня ВГД выбирали показатели уровня ВГД за 2 часа до и 2 часа после максимальных значений ВГД. Для вычисления скорости подъема и снижения уровня ВГД использовали формулы:
где V↑ - скорость подъема ВГД (мм рт.ст./мин);
V↓ - скорость снижения ВГД (мм рт.ст./мин);
ВГД max - уровень максимального значения ВГД в мм рт.ст.;
ВГД (max-2) - уровень ВГД за 2 часа до максимального значения ВГД в мм рт.ст.;
ВГД (max+2) - уровень ВГД через 2 часа после максимального значения ВГД, в мм рт.ст.;
Т max - время суток, когда ВГД имеет максимальное значение, в часах и минутах;
Т (max-2) - время суток за 2 часа до максимального значения ВГД, в часах и минутах;
Т (max+2) - время суток спустя 2 часа после максимального значения ВГД, в часах и минутах.
Как показали наши исследования, если значение скорости подъема уровня ВГД у пациента равно или больше значения скорости снижения уровня ВГД, то считают хирургическое антиглаукомное лечение показанным.
Способ осуществляют следующим образом: пациенту проводят суточное мониторирование уровня ВГД (в частности, с помощью устройства Triggerflsh (Sensimed, Швейцария)). По окончании 24-часового периода посредством формулы высчитывают суточные значения скорости подъема и снижения уровня ВГД по формулам:
где V↑ - скорость подъема ВГД (мм рт.ст./мин);
V↓ - скорость снижения ВГД (мм рт.ст./мин);
ВГД max - уровень максимального значения ВГД, в мм рт.ст.;
ВГД (max-2) - уровень ВГД за 2 часа до максимального значения ВГД, в мм рт.ст.;
ВГД (max+2) - уровень ВГД спустя 2 часа после максимального значения ВГД, в мм рт.ст.;
Т max - время суток, когда ВГД имеет максимальное значение, в часах и минутах;
Т (max-2) - время суток за 2 часа до максимального значения ВГД, в часах и минутах;
Т (max+2) - время суток спустя 2 часа после максимального значения ВГД, в часах и минутах.
При значении скорости подъема уровня ВГД, равном или большем значения скорости снижения уровня ВГД, считают хирургическое антиглаукомное лечение показанным.
Клинический пример 1
Пациент С., 68 лет, находился на лечении в офтальмологическом стационаре ЦВКГ им. П.В Мандрыка с диагнозом: первичная открытоугольная III А нестабилизированная оперированная глаукома правого глаза. Первичная открытоугольная I А стабилизированная глаукома левого глаза. Артифакия обоих глаз.
Краткий анамнез: глаукома диагностирована в 1992 году, в этом же году левый глаз оперирован по поводу глаукомы. Правый глаз оперирован по поводу глаукомы в 2006 году. В 2007-2008 году последовательно были выполнены факоэмульсификация катаракты на левом и правом глазах. Режим инсталляций в оба глаза: фиксированную комбинацию бринзоламид 1% и тимолол 0,5% (Азарга) по 1 капле 2 раза в день, в правый глаз - капли латанопрост 0,005% по 1 капле 1 раз в день на ночь. Регулярно проходил диспансерное обследование, жалоб на зрительные функции не предъявлял.
При офтальмологическом обследовании: острота зрения Visus OD=0,1sph-1,0D=0,9 OS=0,1 sph-1,75D=1,0. Биомикроскопия на щелевой лампе: правый глаз - придаточный аппарат глаза без изменений. Конъюнктива век и переходных складок розовая, блестящая. Фильтрационная подушка слабо дифференцируется. Размеры роговицы обычные, чувствительность не снижена, форма не изменена. Сосудов в роговице нет. Передняя камера глубокая. Зрачок округлой, правильной формы, до 3,5 мм в диаметре. Радужка атрофичная, на ее поверхности распыление пигмента. ИОЛ в правильном положении. На глазном дне отмечены признаки глаукомной оптиконейропатии с отношением Э/Д=0,8-0,9, размер диска средний, сдвиг центрального сосудистого пучка в носовую сторону диска, секторальное побледнение нейроретинального пояска в нижнетемпоральном и верхнетемпоральном отделах ДЗН, перипапиллярная атрофия, умеренные изменения ретинальных сосудов (ангиоретинопатия по смешанному типу). Левый глаз - придаточный аппарат глаза без изменений. Конъюнктива век и переходных складок розовая, блестящая. Фильтрационная подушка плоская, слабо конструируется. Размеры роговицы обычные, чувствительность не снижена, форма не изменена. Сосудов в роговице нет. Передняя камера средней глубины. Зрачок округлой, правильной формы, до 3,5 мм в диаметре. Радужка атрофичная, на ее поверхности распыление пигмента. ИОЛ в правильном положении. На глазном дне отмечены признаки глаукомной оптиконейропатии с отношением Э/Д=0,6, сдвиг центрального сосудистого пучка в носовую сторону диска, перипапиллярная атрофия, секторальное побледнение нейроретинального пояска в нижнетемпоральном отделе ДЗН, умеренные изменения ретинальных сосудов (ангиоретинопатия по смешанному типу). Данные компьютерной периметрии Humphrey (пороговый центральный тест 24-2 и фовеолярная светочувствительность): MD=-20,31 dB, PSD=13,91 dB на правом глазу, MD=-2,31 dB, PSD=2,06 dB на левом глазу. Динамика показателей MD на правом глазу составила не более 2,0 dB за год. Тонометрия по Маклакову: 21 мм рт.ст. для правого и 20 мм рт.ст. для левого глаза. Ретинотомография OD/OS: ЭД 0,81/0,63, средняя площадь НРП 0,77/1,39, объем НРП 0,15/0,31, слой нервных волокон сетчатки 0,16/0,22.
Для определения тактики дальнейшего лечения, с целью предупреждения возможного ухудшения зрительных функций, пациенту была установлена система TriggerFish (Sensimed, Швейцария) для суточного мониторирования уровня ВГД на правом глазу. Данные от датчика контактной линзы с помощью беспроводных технологий передавались периорбитальной антенне, фиксированной медицинским пластырем вокруг глаза пациента. Далее информация передавалась по кабелю, который связан с портативным записывающим устройством, расположенным вокруг талии пациента. По окончании 24-часового периода мониторинга персональные данные передавались в компьютер, где посредством формулы пересчитывались. Далее формировался график офтальмотонуса с учетом суточных временных показателей. Затем были выбраны максимальные значения уровня офтальмотонуса и соответствующие им минутные значения, которые заносились в таблицу. Для расчета скорости подъема и снижения уровня ВГД выбирали показатели уровня ВГД за 2 часа до и 2 часа после максимальных значений ВГД. Скорость повышения и снижения уровня ВГД была вычислена по формуле и составляла:
V↑=(27,01-26,12)/120=0,0074 мм рт.ст./мин,
V↓=(27,01-26,72)/120=0,0024 мм рт.ст./мин.
Как оказалось, скорость подъема уровня ВГД больше скорости его снижения. На основании полученных данных сделан вывод об отсутствии стабилизации глаукомного процесса и наличии показаний для хирургического лечения. Пациенту была выполнена непроникающая синустрабекулоэктомия с аллодренированием на правом глазу.
При динамическом наблюдении пациента через 3 месяца на правом глазу: компьютерная периметрия Humphrey (пороговый центральный тест 24-2 и фовеолярная светочувствительность) MD=-20,24 dB, PSD=13,8 dB. Тонометрия по Маклакову: 16 мм рт.ст. Ретинотомография OD: ЭД 0,82, средняя площадь НРП 0,75, объем НРП 0,11.
Пациенту повторно была установлена система TriggerFish (Sensimed, Щвейцария) для суточного мониторирования уровня ВГД на правом глазу. Аналогично описанному выше способу было проведено 24-тонометрия и расчет показателей. Скорость повышения и снижения уровня ВГД была вычислена по формуле и составляла:
V↑=(21,12-20,81)/120=0,00258 мм рт.ст./мин,
V↓=(21,12-20,45)/120=0,00558 мм рт.ст./мин.
Скорость повышения уровня ВГД после операции оказалась меньше скорости снижения уровня ВГД.
На основании полученных данных сделан вывод о стабилизации глаукомного процесса. Пациенту рекомендовано продолжить динамическое наблюдение.
Клинический пример 2
Пациент К., 60 лет, находился на лечении в офтальмологическом стационаре ЦВКГ им. П.В Мандрыка с диагнозом: первичная открытоугольная III А нестабилизированная глаукома левого глаза. Первичная открытоугольная I А стабилизированная глаукома правого глаза. Псевдоэксфолиативный синдром обоих глаз.
Краткий анамнез: глаукома диагностирована в 2013 году. Получает медикаментозный режим: в левый глаз фиксированную комбинацию дорзоламид 2% и тимолол 0,5% по 1 капле 2 раза в день, в оба глаза латанопрост 0,005% по 1 капле на ночь. Амбулаторно при ежемесячных измерениях уровня ВГД выявлены его колебания до 3-5 мм рт.ст. на левом глазу в течение последних 6 месяцев. Пациент предъявляет жалобы на периодическое затуманивание зрения.
При офтальмологическом обследовании: острота зрения Visus OD=1,0, OS=0,8 не коррегируется. Биомикроскопия на щелевой лампе: придаточный аппарат глаза без изменений. Конъюнктива век и переходных складок розовая, блестящая. Размеры роговицы обычные, чувствительность не снижена, форма не изменена. Сосудов в роговице нет. Передняя камера средней глубины. Зрачок округлой, правильной формы, до 3,5 мм в диаметре. Радужка дистрофичная, распыление пигмента по ее поверхности. Деструкция пигментной каймы, отложения псевдоэксфолиаций по зрачковому краю и на передней капсуле хрусталика. Факосклероз. На глазном дне отмечены признаки глаукомной оптиконейропатии с отношением Э/Д=0,5 справа и Э/Д=0,9 слева, сдвиг центрального сосудистого пучка в носовую сторону диска, умеренные изменения ретинальных сосудов (ангиоретинопатия по смешанному типу). Данные компьютерной периметрии Humphrey (пороговый центральный тест 24-2 и фовеолярная светочувствительность) MD=-2,85 dB, PSD=1,53 dB на правом глазу, MD=-17,96 dB, PSD=10,09 dB на левом глазу. Динамика показателей MD на левом глазу составила до 1,14 dB за год. Тонометрия по Маклакову: 17 мм рт.ст. для правого и 20 мм рт.ст. для левого глаза. Ретинотомография OD/OS: ЭД 0,49/0,77, средняя площадь НРП 1,4/0,84, объем НРП 0,36/0,12, слой нервных волокон сетчатки 0,26/0,18. По данным показателей ретинотомографии отрицательной динамики по сравнению с предыдущими исследованиями не выявлено. Для определения тактики дальнейшего лечения, с целью предупреждения возможного ухудшения зрительных функций, пациенту была установлена система TriggerFish (Sensimed, Щвейцария) для суточного мониторирования уровня ВГД на правом глазу. Аналогично описанному выше способу была проведена 24-часовая тонометрия и расчет показателей. Для расчета скорости подъема и спуска уровня ВГД выбирали показатели уровня ВГД за 2 часа до и 2 часа после максимальных значений ВГД. Скорость повышения и снижения уровня ВГД была вычислена по формуле и составляла:
V↑=(21,21-20,78)/120=0,00358 мм рт.ст./мин,
V↓=(21,21-20,86)/120=0,002917 мм рт.ст./мин.
Как оказалось, скорость подъема уровня ВГД больше скорости его снижения. На основании полученных данных сделан вывод об отсутствии стабилизации глаукомного процесса. Пациенту была выполнена непроникающая синустрабекулоэктомия с аллодренированием на левом глазу.
При динамическом осмотре пациента через 3 месяца на левом глазу: компьютерная периметрия Humphrey (пороговый центральный тест 24-2 и фовеолярная светочувствительность) MD=-17,56 dB, PSD=10,11 dB. Тонометрия по Маклакову: 17 мм рт.ст. Ретинотомография OS: ЭД 0,75, средняя площадь НРП 0,88, объем НРП 0,12, слой нервных волокон сетчатки 0,17.
Пациенту повторно была установлена система TriggerFish (Sensimed, Щвейцария) для суточного мониторирования уровня ВГД на правом глазу. Аналогично описанному выше способу было проведено 24-тонометрия и расчет показателей. Скорость подъема и снижения уровня ВГД была вычислена по формуле и составляла:
V↑=(17,03-16,35)/120=0,00567 мм рт.ст./мин,
V↓=(17,03-16,10)/120=0,00775 мм рт.ст./мин.
Скорость подъема уровня ВГД после операции оказалась меньше скорости снижения уровня ВГД.
На основании полученных данных сделан вывод о стабилизации глаукомного процесса. Пациенту рекомендовано динамическое наблюдение.
Клинический пример 3.
Пациентка Г., 64 года, находилась на лечении в офтальмологическом стационаре ЦВКГ им. П.В. Мандрыка с диагнозом: первичная открытоугольная III А нестабилизированная глаукома правого глаза. Первичная открытоугольная I А стабилизированная глаукома левого глаза. Осложненная начальная катаракта, псевдоэксфолиативный синдром обоих глаз.
Краткий анамнез: глаукома диагностирована в 2012 году. Пациентка находится на диспансерном учете у офтальмолога. Получает гипотензивную инсталляционную терапию в правый глаз - фиксированную комбинацию дорзоламид 2% и тимолол 0,5% по 1 капле 2 раза в день, в оба глаза - капли латанопрост 0,005% по 1 капле 1 раз в день на ночь. В ЦВКГ им. П.В. Мандрыка наблюдается в течение года. Предъявляет жалобы на быструю утомляемость при зрительной нагрузке, частую смену очков для чтения. При офтальмологическом обследовании: острота зрения Visus OD=0,7 не корригируется, OS=0,6sph+1,75D=1,0. Биомикроскопия на щелевой лампе: правый глаз - придаточный аппарат глаза без изменений. Конъюнктива век и переходных складок розовая, блестящая. Размеры роговицы обычные, чувствительность не снижена, форма не изменена. Сосудов в роговице нет. Передняя камера средней глубины. Зрачок округлой, правильной формы, до 3,5 мм в диаметре. Радужка атрофичная, на ее поверхности скопления рассыпанного пигмента, особенно ближе к корню. Полная деструкция пигментной каймы, отложения псевдоэксфолиаций по зрачковому краю и на передней капсуле хрусталика. В хрусталике начальные помутнения в кортикальных слоях. На глазном дне отмечены признаки глаукомной оптиконейропатии с отношением Э/Д=0,7, размер диска средний, сдвиг центрального сосудистого пучка в носовую сторону диска, секторальное побледнение нейроретинального пояска в нижнетемпоральном отделе ДЗН, перипапиллярная атрофия, умеренные изменения ретинальных сосудов (ангиоретинопатия по смешанному типу). Левый глаз - придаточный аппарат глаза без изменений. Конъюнктива век и переходных складок розовая, блестящая. Размеры роговицы обычные, чувствительность не снижена, форма не изменена. Сосудов в роговице нет. Передняя камера средней глубины. Зрачок округлой, правильной формы, до 3,5 мм в диаметре. Дистрофия радужки, распыленного пигмента на ее поверхности значительно меньше, чем на парном глазу. Частичная деструкция пигментной каймы зрачкового края радужки, единичные отложения псевдоэксфолиаций по зрачковому краю. В хрусталике начальные помутнения в кортикальных слоях. На глазном дне ДЗН среднего размера, бледно-розовый с четкими границами, экскавация 0,4, сдвиг центрального сосудистого пучка в носовую сторону диска, умеренные изменения ретинальных сосудов (ангиоретинопатия по смешанному типу). Данные компьютерной периметрии Humphrey (пороговый центральный тест 30-2 и фовеолярная светочувствительность: MD=-20,22 dB, PSD=10,51 dB на правом глазу, MD=-2,37 dB, PSD=1,65 dB на левом глазу. Тонометрия по Маклакову: 21 мм рт.ст. для правого и 18 мм рт.ст. для левого глаза. Ретинотомография OD/OS: ЭД 0,66/0,33, средняя площадь НРП 0,84/1,15, объем НРП 0,21/0,43, слой нервных волокон сетчатки 0,22/0,33. По данным компьютерной периметрии динамика показателей MD на правом глазу составила 0,7 dB за год. Однако длительность наблюдения пациентки в клинике (1 год) и данные статической периметрии не позволяют однозначно рекомендовать хирургическое антиглаукомное лечение в данном случае. Для выбора стратегии лечения (хирургического или консервативного) пациентке было выполнено суточное мониторирование уровня ВГД на правом глазу с помощью системы TriggerFish (Sensimed, Щвейцария). Аналогично описанному выше способу была проведена 24-часовая тонометрия и расчет показателей. Для расчета скорости подъема и снижения уровня ВГД выбирали показатели уровня ВГД за 2 часа до и 2 часа после максимальных значений ВГД. Скорость повышения и снижения уровня ВГД была вычислена по формуле и составляла:
V↑=(26,39-25,26)/120=0,0094 мм рт.ст./мин,
V↓=(26,39-25,72)/120=0,0056 мм рт.ст./мин.
У данной пациентки скорость подъема уровня ВГД больше скорости его снижения.
Основываясь на представленных ранее наблюдениях о том, что у пациентов с нестабилизированным течением глаукомы скорость повышения уровня ВГД выше скорости его снижения, было принято решение о хирургическом лечении правого глаза. Пациентке была выполнена непроникающая синустрабекулоэктомия с аллодренированием на правом глазу. При динамическом наблюдении пациентки через 3 месяца на правом глазу: компьютерная периметрия Humphrey (пороговый центральный тест 30-2 и фовеолярная светочувствительность) MD=-20,96 dB, PSD=10,93 dB. Тонометрия по Маклакову: 15 мм рт.ст. Ретинотомография OD: ЭД 0,65, средняя площадь НРП 0,85, объем НРП 0,23, слой нервных волокон сетчатки 0,23.
Пациентке повторно была установлена системы TriggerFish (Sensimed, Щвейцария) для суточного мониторирования уровня ВГД на правом глазу. Аналогично описанному выше способу было проведено 24-тонометрия и расчет показателей. Скорость повышения и снижения уровня ВГД была вычислена по формуле и составляла:
V↑=(13,27-13,15)/120=0,001 мм рт.ст./мин,
V↓=(13,27-12,39)/120=0,0073 мм рт.ст./мин.
Скорость повышения уровня ВГД после операции оказалась меньше скорости его снижения.
На основании полученных данных сделан вывод о стабилизации глаукомного процесса. Пациентке рекомендовано продолжить динамическое наблюдение.
Таким образом, предложенный способ позволяет однозначно определить показания к хирургическому лечению глаукомы.
Способ определения показаний к хир