Способ предупреждения несостоятельности культи бронха после пульмонэктомии
Иллюстрации
Показать всеИзобретение относится к медицине, хирургии. Культю бронха формируют путем подхватывания адвентиции и мышечного слоя стенки пищевода атравматической иглой. Накладывают узловые швы. Вкол и выкол осуществляют на стенке пищевода на расстоянии 0,5 см. Затем вкол в мембранозной части бронха и выкол в его хрящевой части, отступив 0,3 см от места их соединения. Лигатуру не завязывают. Последующие швы накладывают аналогично, на расстоянии 0,3 см. Затем узлы затягивают, начиная с лигатуры, которая расположена ближе к середине поперечного сечения культи бронха. Культю погружают в жидкость и подают в нее воздушное давление для проверки герметичности. Способ обеспечивает снижение частоты несостоятельности культи бронха, за счет пластической изоляции линии шва стенкой пищевода. 3 пр., 4 ил.
Реферат
Изобретение относится к медицине, а именно к торакальной хирургии.
Известны способы формирования культи бронха, в большинстве случаев имеется ввиду главный бронх, предполагающие применение ауто- и аллотканей для изолирования культи бронха от свободной плевральной полости.
Известен способ закрытия культи бронха (см. RU №2148953 от 20.05.2000, А61В 17/00, А61В 17/24), в котором производят резекцию легкого, оставляют культю бронха длиной 1 см. Вводят в просвет культи бронха объемный аллотрансплантат. Фиксируют аллотрансплантат швами. При фиксации накладывают продольные П-образные швы по периметру бронха в хрящевой части и один поперечный шов в мембранозной.
Недостатком данного способа является необходимость формирования и использования аллотрансплантанта.
Известен способ профилактики несостоятельности культи бронха (см. В.А. Тарасов, Ю.К. Шаров, В.В. Ставровиецкий, Е.С. Побегалов, М.В. Виноградова, Г.М. Бояркин. Профилактика несостоятельности культи бронха в хирургическом лечении распространенных форм немелкоклеточного рака легкого / Юбилейная научно-практическая конференция, посвященная 100-летию кафедры госпитальной хирургии СПбГМУ им. акад. И. П. Павлова. Сборник тезисов. - Санкт-Петербург, 2001. - С. 22-23).
Недостатками данного способа являются: частота развития несостоятельности культи бронха (3%), необходимость формирования дефекта в околосердечной сумке, недостаточно высокие пластические свойства перикарда по сравнению с другими тканями и необходимость абдоминального доступа при полном иссечении перикарда.
Известен способ профилактики несостоятельности культи бронха (см. Приедецкий Юрий Валентинович, Автореферат и диссертация: Оментопластика на сосудистой ножке как способ профилактики несостоятельности культи бронха после пневмоэктомии. 1992, 14.00.43).
Недостатками данного способа являются: травматичность выполняемого оперативного вмешательства, длительный послеоперационный период и необходимость длительного формирования трансплантанта.
Известен способ профилактики несостоятельности культи бронха после пневмонэктомии, в котором культю бронха обрабатывают ручным или аппаратным швом. Дополнительно культю бронха укрывают плацентарной оболочкой с имплантированными на ней эмбриональными фибробластами (см. RU №2190358 от 10.10.2002, А61В 17/00, А61В 17/24, А61K 35/50).
Недостатками данного способа являются: необходимость использования редкого и технически сложно создаваемого аллотрансплантанта.
Наиболее близким аналогом по техническому решению является укрытие культи бронха П-образным лоскутом перикарда, обеспечивающее изоляцию терминального отдела культи бронха аутотканью от свободной плевральной полости. Авторы описывают такую технику - бронх обрабатывают ручным способом по способу Оверхольта атравматическими нитями (Пролен), формируя культю минимальной длины. Концы нитей не срезают. Из перикарда выкраивают П-образный лоскут размерами 3×8 см на сосудистой ножке и фиксируют его к культе бронха оставленными нитями. Создаваемый при этом дефект перикарда ушивается без технических трудностей. В случае опухолевой инвазии перикарда лоскут выкраивают из непораженной его части, а дефект перикарда замещают лавсановой сеткой. После полного иссечения перикарда последний закрывают прядью большого сальника на сосудистой ножке и одновременно им же укрепляют шов культи бронха или трахеи. При необходимости замещения диафрагмы и перикарда (мезотелиома плевры) используют несвободный лоскут широчайшей мышцы спины, им же укрепляют шов бронха (см. В.А. Тарасов, Ю.К. Шаров, В.В. Ставровиецкий, Е.С. Побегалов, М.В. Виноградова, Г.М. Бояркин. Профилактика несостоятельности культи бронха в хирургическом лечении распространенных форм немелкоклеточного рака легкого / Юбилейная научно-практическая конференция, посвященная 100-летию кафедры госпитальной хирургии СПбГМУ им. акад. И.П. Павлова. Сборник тезисов. - Санкт-Петербург, 2001. - С. 22-23) - прототип.
Недостатками прототипа являются: частота развития несостоятельности культи бронха (3%), необходимость формирования дефекта в околосердечной сумке, недостаточно высокие пластические свойства перикарда по сравнению с другими тканями и необходимость абдоминального доступа при полном иссечении перикарда.
Задачей изобретения является - снижение частоты несостоятельности культи бронха.
Поставленная задача достигается тем, что в способе предупреждения несостоятельности культи бронха после пульмонэктомии путем формирования культи бронха ручным швом с использованием аутоткани, культю бронха формируют путем подхватывания адвентиции и мышечной стенки пищевода атравматической иглой с наложением отдельных узловых швов, вкол и выкол осуществляют на расстоянии 0,5 см на мышечной стенке пищевода, затем вкол в мембранозной части бронха и выкол в его хрящевой части, отступив 0,3 см от места их соединения, лигатуру не завязывают, потом аналогично накладывают последующие швы, причем расстояние между соседними лигатурами равно 0,3 см, затем узлы затягивают, при этом начинают с затягивания лигатуры, которая расположена максимально близко к срединной линии поперечного сечения культи бронха, далее культю погружают в жидкость и подают в нее воздушное давление для проверки герметичности.
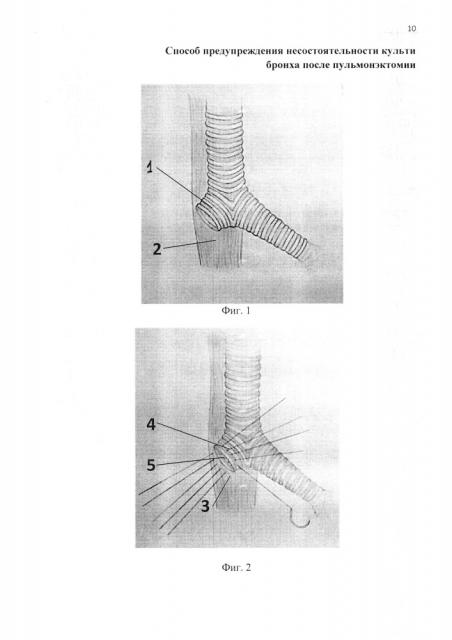
Для пояснения способа предложены изображения, где:
1 - культя бронха
2 - уровень пищевода для пластики
3 - мышечная стенка пищевода
4 - хрящевая часть бронха
5 - мембранозная часть бронха
6 - затянутый узловой шов
7 - наложенная лигатура
8 - наложенные узловые швы с подхватыванием стенки пищевода.
На фиг. 1 изображен выбор уровня пищевода для последующей пластики;
на фиг. 2 - наложение отдельных лигатур на культю бронха;
на фиг. 3 - затягивание узловых швов при формировании культи бронха;
на фиг. 4 - сформированная культя бронха методом подхватывания стенки пищевода.
Способ осуществляется следующим образом.
Формируется культя бронха с подхватыванием адвентиции и мышечной стенки пищевода. Используется шовный материал викрил 2/0 с атравматической иглой. Соответственно уровню культи бронха выбирается уровень пищевода для последующей пластики (фиг. 1). Накладываются отдельные узловые швы (фиг. 2): вкол и выкол на расстоянии 0,5 см на мышечной стенке пищевода. В последующем вкол в мембранозной части бронха и выкол в его хрящевой части отступя 0,3 см от места их соединения. Лигатуру оставляют как держалку, не завязывают. Последующие швы накладывают аналогично. Расстояние между соседними лигатурами равняется приблизительно 0,3 см. В последующем узловые швы затягивают (фиг. 3, фиг. 4), при этом начинают с затягивания лигатуры, которая расположена максимально близко к срединной линии поперечного сечения культи бронха, во избежание растяжения мембранозной части культи бронха. Подается воздушное давление в культю, перед этим погруженную в жидкость, для проверки герметичности.
Технический результат - снижение частоты несостоятельности культи бронха.
Имеются конкретные примеры предлагаемого изобретения.
Пример 1
Больной В. 1950 года рождения поступил в плановом порядке, с жалобами на малопродуктивный кашель, одышку при физической нагрузке. Из анамнеза известно, что считает себя больным с октября 2015, когда стали беспокоить вышеописанные жалобы, был обследован по месту жительства, выявлена патология правого легкого, направлен к торакальному хирургу. Обследован: рентгенологически, лабораторно, эндоскопически. На рентгенограммах и мультиспиральной компьютерной томограмме органов груди - картина центрального рака правого легкого. На бронхоскопии - новообразование промежуточного бронха справа. Гистология - комплексы плоскоклеточного рака с метастазами в бронхопульмональные лимфатические узлы. 04.12.15 выполнена операция - расширенная пульмонэктомия справа с формированием культи бронха с подхватыванием мадвентиции и мышечной стенки пищевода. В послеоперационном периоде получал симптоматическую, инфузионную, антибактериальную (цефтриаксон) терапию, ингаляции. На контрольной обзорной рентгенограмме органов груди признаков гемопневмоторакса не выявлено, справа состояние после пульмонэктомии. Послеоперационная рана без признаков воспаления, швы сняты. В удовлетворительном состоянии на 8 сутки после оперативного вмешательства выписался на лечение по месту жительства, в последующем был осмотрен торакальным хирургом спустя 2 недели, признаков несостоятельности не выявлено.
Пример 2
Больной К. 1949 года рождения поступил в экстренном порядке, с жалобами на продуктивный кашель, снижение массы тела, общую слабость. Из анамнеза известно, что считает себя больным в течение 3 недель, когда на флюорографии была выявлена патология правого легкого, был направлен к торакальному хирургу. Обследован: рентгенологически, лабораторно, эндоскопически. На рентгенограммах и мультиспиральной компьютерной томограмме органов груди - картина может соответствовать правосторонней нижнедолевой полисегментарной пневмонии с лимфаденопатией внутригрудных лимфатических узлов. На бронхоскопии - новообразование нижнедолевого бронха справа. 28.10.15 выполнена операция - расширенная пульмонэктомия справа с формированием культи бронха с подхватыванием адвентиции и мышечной стенки пищевода. Гистология - умеренно дифференцированный плоскоклеточный рак с метастазом в одном из четырех бронхопульмональных лимфатических узлов; край отсечения - опухолевого роста нет; отдельно в лимфоузлах - гистиоцитоз, антракоз. В послеоперационном периоде получал симптоматическую, инфузионную, антибактериальную (ципрофлоксацин) терапию, ингаляции. На контрольной обзорной рентгенограмме органов груди - справа состояние после пульмонэктомии, слева пневмотизация сохранена. Послеоперационная рана без признаков воспаления, швы сняты. В удовлетворительном состоянии на 9 сутки после оперативного вмешательства выписался на лечение по месту жительства, в последующем был осмотрен торакальным хирургом спустя 2 недели, признаков несостоятельности не выявлено.
Пример 3
Больная С. 1958 года рождения поступила в плановом порядке, с жалобами на сухой кашель. Из анамнеза известно, что 07.03.2015 на флюорографии впервые выявили инфильтрат левого легкого, была направлена к торакальному хирургу и госпитализирована. Обследована: рентгенологически, лабораторно, эндоскопически. На рентгенограммах и мультиспиральной компьютерной томограмме органов груди новообразование верхней доли левого легкого. На бронхоскопии - двусторонний катаральный эндобронхит. 20.04.2015 выполнена операция - расширенная пульмонэктомия слева с формированием культи бронха с подхватыванием адвентиции и мышечной стенки пищевода. Гистология - низкодифференцированная аденокарцинома с эмболизацией сосудов и прорастанием в стенку бронхов, метастазы в бронхопульмональные и медиастинальные лимфатические узлы. В послеоперационном периоде получала симптоматическую, инфузионную терапию, ингаляции. На контрольной обзорной рентгенограмме органов груди - состояние после пульмонэктомии слева. Послеоперационная рана без признаков воспаления, швы сняты. В удовлетворительном состоянии на 8 сутки после пульмонэктомии выписалась на лечение по месту жительства, в последующем была осмотрена торакальным хирургом спустя 2 недели, признаков несостоятельности не выявлено.
Предлагаемый способ позволяет получить сохранение и обеспечение трофики терминального отдела культи бронха, предупреждение реканализации культи бронха, изоляцию терминального отдела культи бронха от свободной плевральной полости за счет превосходных пластических и трофических свойств стенки пищевода. Данный способ не предусматривает дополнительной травматичности, существенного удлинения времени операции и длительного формирования трансплантанта во время оперативного вмешательства. Также значительно снижает количество койко-дней после проведения пульмонэктомии. Предложенный способ за год практического применения в нашей клинике (кафедра Госпитальной хирургии Института медицинского образования (ИМО) НовГУ) использован у 63 пациентов при выполнении пульмонэктомий, во всех 63 случаях несостоятельности культи бронха не наблюдалось.
Способ предупреждения несостоятельности культи бронха после пульмонэктомии путем формирования культи ручным швом с использованием аутоткани, отличающийся тем, что культю бронха формируют путем подхватывания адвентиции и мышечной стенки пищевода атравматической иглой с наложением отдельных узловых швов, вкол и выкол осуществляют на расстоянии 0,5 см на мышечной стенке пищевода, затем вкол в мембранозной части бронха и выкол в его хрящевой части, отступив 0,3 см от места их соединения, лигатуру не завязывают, потом аналогично накладывают последующие швы, причем расстояние между соседними лигатурами равно 0,3 см, затем узлы затягивают, при этом начинают с затягивания лигатуры, которая расположена максимально близко к срединной линии поперечного сечения культи бронха, культю погружают в жидкость и подают в нее воздушное давление для проверки герметичности.