Способ лечения дегенеративно-дистрофических заболеваний и последствий травм опорно-двигательного аппарата
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к ортопедии и травматологии, и может быть использовано для лечения дегенеративно-дистрофических заболеваний и последствий травм опорно-двигательного аппарата. Для этого предварительно готовят аутоплазму, обогащенную тромбоцитами, в объеме 2,0-6,0 мл. В патологический участок внутрисуставно и/или в околосуставные триггерные точки вводят композицию из глюкозамина сульфата и хондроитина сульфата в объёме соответственно 3,0 и 4,0 мл. Непосредственно после этого медленно вводят в те же участки приготовленную аутоплазму. На область точек вкола иглы наклеивают стерильный фиксатор. После этого через несколько минут выполняют сеанс экстракорпоральной ударно-волновой терапии (ЭУВТ) в режиме исключения у больного ощущений выраженного дискомфорта во время сеанса. В дни процедур пациент выполняет охранительный ортопедический режим. Процедуры проводят через каждые 10-12 дней курсом 2-6 раз. Способ обеспечивает сокращение числа рецидивов и увеличение периода ремиссии заболевания, в том числе за счёт ускорения процессов регенерации, исключение риска возникновения побочных постинъекционных явлений при малоинвазивности вмешательства. 3 табл., 2 пр.
Реферат
Предлагаемое изобретение - способ лечения дегенеративно-дистрофических заболеваний (ДДЗ), последствий скелетных и мягкотканных травм костно-мышечно-суставной системы организма, в том числе в послеоперационный период, относится к медицине, а именно к ортопедии и травматологии, и может быть использовано при комплексной консервативной терапии деформирующих остеоартрозов суставов, остеохондроза позвоночника и межпозвонковых неосложненных грыж, плечелопаточном периартрозоартите, инсерциитов, тендинитов, синовиитов, бурситов и т.д. дегенеративного или посттравматического генеза, при реабилитации после травм и травматолого-ортопедичесих операций на суставах и конечностях, при купировании затянувшихся стойких воспалительных процессов и болевых синдромов, фибромиалгиях, для стимуляции и ускорения регенерации поврежденных связок, мышц, сухожилий, вялоконсолидирующихся переломов и псевдоартрозов.
Неудовлетворительные результаты консервативного лечения опорно-двигательного аппарата (ОДА) и последствий его травм, как правило, объясняются стадией, степенью поражения тех или иных анатомических областей и их количеством, возрастом пациента и наличием сопутствующей патологии, отягощающей традиционное лечение, индивидуальными особенностями организма, степенью его восприимчивости к препаратам и физиовоздействиям, а также отсутствием комплексного и более целостного подхода к терапии той или иной патологии ОДА.
Несмотря на значительное количество способов лечения указанных патологий, результаты не всегда удовлетворяют больного и врача, так как следствием консервативного лечения являются: недостаточное купирование болевого синдрома и ранний рецидив заболевания, длительное заживление поврежденных тканей ОДА вплоть до формирований ложных суставов, рубцовых перерождений и посттравматического остеосклероза, в результате чего снижается качество жизни больного из-за потери функциональности, опороспособности конечностей, приводящее к полному выключению функций и невозможности самообслуживания. Медико-социальная реабилитация пациента становится крайне длительной и заканчивается при этом его стойкой инвалидизацией.
В консервативной терапии дегенеративных заболеваний ОДА широко известно применение нестероидных противовоспалительных препаратов и глюкокортикостероидных средств, хондропротекторов, физиопроцедур, магнитотерапии, УВЧ-терапии, лечебной физкультуры и др. [«Ортопедия: национальное руководство». Под редакцией С.П. Миронова, Г.П. Котельникова, М.: «ГЭОТАР-Медиа», 2008 г., стр. 448-452]. Однако стандартная схема терапии накладывает свои рамки в виде побочных действий препаратов и передозировок, их возможной и подчас непредсказуемой индивидуальной непереносимости и всевозможных побочных явлений, в частности аллергических реакций и осложнений со стороны различных органов и систем. Это, в свою очередь, ведет к дополнительному назначению других препаратов и излишней лекарственной нагрузке и, как следствие, к возможной лекарственной интоксикации организма и удорожанию стоимости лечения. В качестве возможной альтернативы при таких ситуациях является сочетанное одновременное применение инъекционных форм хондропротекторов - хондроитина сульфата и глюкозамина сульфата как максимально приближенных по свойствам и структуре к матриксу нативной соединительной ткани человека, PRP-терапии (Platelet Rich Plasma или БоТП - богатая тромбоцитами плазма, или «Плазмолифтинг ТМ» - коммерческое запатентованное название метода PRP-терапии) как естественного аутологичного биогенного стимулятора, выраженно активирующего процессы жизнедеятельности тканей организма, и экстракорпоральной ударно-волновой терапии (ЭУВТ).
В отечественной медицине родоначальником БоТП-терапии можно по праву считать знаменитого врача-хирурга В.Ф. Войно-Ясенецкого [Войно-Ясенецкий В.Ф. «Очерки гнойной хирургии», Москва, 2000, стр. 128-132], успешно применившего в 1904-1905 гг. во время русско-японской войны аутогемотерапию в виде инфильтрации цельной аутокрови в очаг воспалительного процесса мягких тканей. По мере развития методики в конце XX столетия стали использовать компоненты крови, а именно аутоплазму, обогащенную тромбоцитами, в которых содержится весь комплекс билогически активных факторов роста, стимуляции и заживления поврежденных тканей [найдено в интернете в опубликованной 27.05.2015 года научной статье http://prp-rost.ru/news/inektsii-plazmy-obogashchennoy-trombotsitami-v-lechenii-travm-oporno-dvigatelnogo-apparata-obzor-tem/, оригинальная статья Curr Rev Musculoskelet Med DOI 10.1007/s12178-008-9032-5, «Platelet rich plasma injection grafts for musculoskeletal injuries:a review», Steven Sampson, Michael Gerhardt, Bert Mandelbaum, Humana Press, 2008]. Экстракорпоральная ударно-волновая терапия (ЭУВТ) впервые была удачно применена отечественными врачами в 1988 году [Valchanov V. et al., 1991]. Конец XX - начало XXI вв. явились экспериментальным началом использования ЭУВТ и выявления его полезных свойств и эффектов, а именно обезболивающее действие, активизация микроциркуляции и неоангиогенеза, стимуляция метаболических процессов, уменьшение выраженности фиброзно-склеротических изменений, противовоспалительное и антибактериальное действие [Гарилевич Б.А., 1992; Valchanov V. et al., 1991; Гарилевич Б.А., 1992; Миронов СП. с соавт., 1999; Николаев А.П. с соавт., 1999; Егорова Е.А., 1999; Гарилевич Б.А., Олефир Ю.В., 2004; Siebert W., Bush М., 1997; von Eiff С. et al., 2000; Haake M. et al., 2002; Wess O., 2003; Thiele R., Schaden W., 2003; Yeung-Jen Chen et al., 2004; Gerdesmeyer L. et al., 2004; Gollwitzer H. et al., 2004; Takahiro Nishida et al., 2004; Gerdesmeyer L. et al., 2005 Haupt G., 1997; Valchanov V. et al., 1991; Loshe-Busch H. et al., 1997; Siebert W., Bush M., 1997].
Ближайшим аналогом предлагаемого способа является применение экстракорпоральной ударно-волновой терапии при лечении дегенеративно-дистрофических заболеваний опорно-двигательной системы [«Вестник травматологии и ортопедии», 1999 г., 1; 26-9; Шарабчиев Ю.Т., Дудина Т.В., Полянская О.Ю.]. Он предполагает воздействие ударной акустической волной в заданном режиме приборного воздействия. В зависимости от оборудования и принципа генерации ударной волны (пневматический, пьезоэлектрический, электромагнитный) меняются и широко варьируют показания и противопоказания к ЭУВТ. При лечении руководствуются следующими параметрами: давление воздействия (Бар), плотность энергии волны (Дж/мм2), частота генерации волн (Гц), общее количество ударов. Как правило, сеансы проводят стандартно: 1 раз в 7 дней, общее количество сеансов от 3-5 до 10 максимум, общее количество ударов на область за сеанс - 2000.
Недостатки: болевые дискомфортные ощущения во время сеанса ЭУВТ и частое усиление болевого синдрома - обострение хронического воспаления после сеанса, шаблонность и стереотипность проведения сеансов ЭУВТ, ограниченная площадь воздействия на триггерные точки без учета особенностей течения заболевания, стадии протекающих процессов, наличия сопутствующей патологии, недостаточное купирование болевого синдрома, затяжные стадии рецидива, значительный срок реабилитационного периода и периода нетрудоспособности.
Задачи: исключить потребность в системно назначаемых фармакологических средствах, обеспечить наиболее высокую биологическую доступность лекарств к патологическому очагу, снизить риски возникновения побочных явлений и нежелательных последствий в местах инъекций, аллергических реакций и индивидуальной непереносимости компонентов лекарственных средств, непосредственно воздействовать на основной очаг поражения - орган-мишень, снизить потери трудоспособности, уменьшить финансовые затраты и время на проводимую комплексную терапию, повысить уровень реабилитации с конечным положительным наиболее стойким эффектом.
Сущностью способа лечения ДДЗ и последствий травм ОДА является то, что предварительно готовят аутоплазму, обогащенную тромбоцитами, в объеме 2,0-6,0 мл; в патологический участок, внутрисуставно и/или в околосуставные триггерные точки через каждые 10-12 дней курсом 2-6 раз вводят композицию из глюкозамина сульфата и хондроитина сульфата в объеме соответственно 3,0 и 4,0 мл, непосредственно после этого медленно вводят в те же участки приготовленную аутоплазму и на область точек вкола иглы наклеивают стерильный фиксатор, после этого через несколько минут на данную область патологического очага и прилежащие к нему сегменты осуществляют сеанс ЭУВТ в режиме исключения у больного ощущений сильных болей и дискомфорта во время сеанса, причем в дни процедур больной выполняет охранительный ортопедический режим. Методику введения лекарственной композиции и аутологичной плазмы заявитель просит оставить в качестве «ноу-хау».
Техническим результатом предложения является минимальная инвазивность и сокращение времени проводимой комплексной терапии, обеспечение надежного доступа «строительного материала» для соединительнотканного матрикса, многократно в 3-4 раза превышающего количества биологически активных компонентов - факторов роста тромбоцитов, непосредственно поступающих к органу-мишени, и равномерное распределение их в зоне патологического очага, сведение к минимуму побочных явлений и аллергических осложнений, обеспечение лучшего локального регенеративного и стимуляционного ответа поврежденных тканей и исключение риска возникновения постинъекционных последствий, улучшение медико-социальной реабилитации и качества жизни больного, сокращение частоты рецидивов с увеличением периода ремиссии заболеваний вплоть до формирования устойчивой ремиссии.
Способ апробирован в течение 3,5 лет с 2012-2016 года у свыше 60 больных. При этом подтвержден вышеизложенный технический результат.
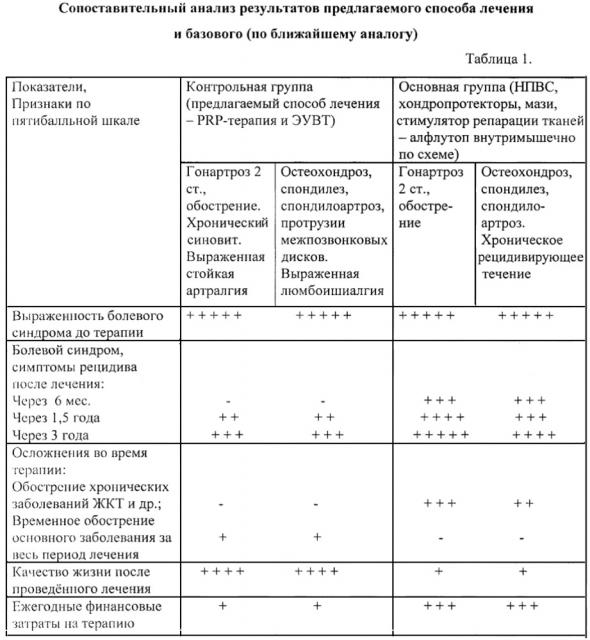
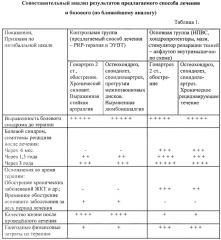
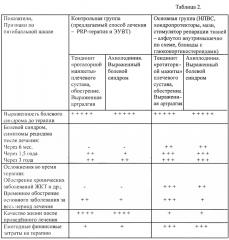
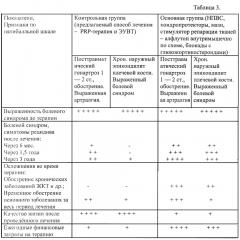
В контрольную группу было выбрано 66 пациентов с наиболее выраженными клиническими проявлениями и стадиями проявления заболевания от I до III ст. и посттравматическими последствиями. Из них с гонартрозом - 16 пациентов (24%), остеохондрозом позвоночника - 14 пациентов (21%), с посттравматическим тендинитом мышц «ротаторной манжеты» плеча - 16 пациентов (24%), с посттравматической ахиллодинией - 14 пациентов (21%), с эпикондилитом - 6 пациентов (10%). Средний возраст пациентов 40,8 лет. 58 пациентов (88%) были трудоспособного возраста. Из них 29 человек - мужчины (50%), 29 - женщины (50%). Данные клинических результатов проведенной комплексной и базовой терапии приведены в таблицах 1, 2, 3.
Предлагаемый способ лечения осуществляют следующим образом: предварительно, соблюдая правила асептики и антисептики, в условиях процедурного кабинета в зависимости от задаваемого объема PRP, необходимой для лечения патологического состояния, выполняют забор венозной крови общим объемом от 10 до 20 мл в специально заготовленные стерильные пробирки, например «Плазмолифтинг ТМ», или «Arthrex». Затем пробирку с кровью помещают в центрифугу и центрифугируют ее в течение 5 мин при 3000-3200 об/мин. Отделенную плазму, обогащенную тромбоцитами, извлекают из пробирки одним или несколькими стерильными шприцами. Далее последовательно в один стерильный шприц объемом 10,0 мл набирают 3,0 мл глюкозамина сульфата (например, препарат «Дона», или «Эльбона») и 4,0 мл хондроитина сульфата (например, препарат «Хондрогард», или «Мукосат», или «Хондролон») общим объемом 7,0 мл и вводят лекарственную смесь непосредственно в патологический очаг, внутрисуставно и/или околосуставные триггерные точки в зависимости от конкретной клинической ситуации, а именно: в крупные суставы (например, коленный, плечевой, голеностопный суставы) вводят внутрисуставно и в околосуставные триггерные точки, в мелкие суставы (например, пястнофаланговые, плюснефаланговые суставы) вводят в околосуставные триггерные точки, в случаях последствий травм и операций вводят непосредственно в область патологического очага. Сразу после введения композиции в этот же очаг, или орган-мишень, также соблюдая правила асептики и антисептики, вводят приготовленную аутоплазму в необходимом объеме. Объем такой плазмы (2,0-6,0 мл) соответствует стадии заболевания и выраженности болевого синдрома, воспаления, физических и анатомических особенностей суставов и околосуставных тканей. Аккуратно медленно выполняют данную манипуляцию. Вынимают иглу со шприцем, обрабатывают место инъекции раствором антисептика и плотно на него наклеивают маленький стерильный фиксатор типа «Фиксопор» или «Космопор» для прекращения капиллярного кровотечения. Далее в течение первых нескольких минут приступают к сеансу ударно-волновой терапии непосредственно на очаг заболевания и прилежащие к нему сегменты в режиме исключения у больного ощущений сильных болей и дискомфорта во время сеанса, причем в дни процедур больной выполняет охранительный ортопедический режим. При этом используют, например, аппарат «MASTERPULS МР200», STORZ MEDICAL FG (Serial number: BS.1324; Model: 2009 IPX1). Параметры воздействия зависят от индивидуальной болевой восприимчивости пациента в каждой клинической ситуации и варьируют в следующих предусмотренных инструкцией к применению аппарата минимальных и максимальных диапазонах: давление - от 1,0 до 4,0 Бар, частота - от 4 до 8 Гц, общее количество ударов на одну область (очаг и сегменты) - от 4000 до 8000 ударов. В день инъекций и сеанса УВТ пациенту необходимо соблюдать охранительный ортопедический режим. Далее инъекции и сеанс ЭУВТ повторяют 1 раз в 10-12 дней. Общее количество процедур колеблется от 2 до 6 в зависимости от показаний назначения лечащего врача, например: 2 инъекции и сеанса - это малый курс терапии, 3-4 инъекции и сеанса - средний курс терапии, 5-6 инъекций и сеансов - полный курс терапии. Объем вводимой аутоплазмы варьируется в индивидуальном порядке в каждом конкретном клиническом случае, как указано выше. В соответствие с сущностью изобретения лекарственную композицию и аутологичную плазму, обогащенную тромбоцитами, вводят в патологический очаг и непосредственно после этого проводят сеанс ЭУВТ с должными индивидуальными параметрами и в режиме исключения у больного ощущений сильных болей и дискомфорта во время сеанса, причем в дни процедур больной выполняет охранительный ортопедический режим.
Предлагаемый способ комплексного лечения применяют при деформирующих остеоартрозах суставов, периартропатиях, при хронических болевых синдромах после травм и травматологических операций, при тендомиогенных контрактурах суставов, тендинопатиях, инсерциитах, затянувшихся стойких воспалительных процессах, фибромиалгиях, для стимуляции и ускорения регенерации поврежденных связок, мышц, сухожилий, вялоконсолидирующихся переломов и псевдоартрозов и других дегенеративно-дистрофических заболеваниях опорно-двигательного аппарата в тех случаях, когда имеется индивидуальная непереносимость НПВС и ГКС, при аллергических реакциях к лекарственным препаратам и сопутствующей патологии систем органов, при которой противопоказано введение НПВС, ГКС и иных лекарств.
Пример 1. Больная О., 1973 года рождения, находилась на амбулаторном лечении с 17.06.2013 по 8.08.2013 г. с диагнозом: «посттравматический деформирующий остеоартроз правого голеностопного сустава 3 ст. Состояние после металлоостеосинтеза трехлодыжечного перелома справа (17.10.2012 г.). Стойкая выраженная артралгия. Комбинированная контрактура правого голеностопного сустава, отек мягких тканей правой стопы и нижней трети голени» (МРТ от 11.06.2013 года: MP-признаки дегенеративных изменений гиалинового хряща, капсулы, связочного аппарата правого голеностопного сустава, трабекулярный отек костного мозга таранной кости, дистального эпифиза правой большеберцовой кости). Со слов пациентки, травму получила 11.10.2012 года, после операции голеностопный сустав болит при ходьбе и в покое, постоянно отечен, почти не двигается. Прошла курс терапии по предложенному способу, состоявший из пяти инъекций лекарственной композиции глюкозамина сульфата и хондроитина сульфата и аутоплазмы, обогащенной тромбоцитами, и пяти сеансов ЭУВТ. Способ заключался в следующем: предварительно в процедурном кабинете у пациентки выполнили забор венозной крови общим объемом 18 мл в специально заготовленные стерильные пробирки «Плазмолифтинг ТМ». Затем пробирку с кровью поместили в центрифугу и центрифугировали ее в течение 5 мин при 3200 об/мин. Отделенную плазму, обогащенную тромбоцитами (БоТП), объемом 6 мл извлекли из пробирки стерильным шприцем. Далее в другой стерильный десятимиллилитровый шприц согласно правилам асептики и антисептики набрали последовательно 3,0 мл глюкозамина сульфата («Дона») и 4,0 мл хондроитина сульфата («Мукосат»). Больная на кушетке лежа на спине с валиком под голеностопные суставы. По боковым поверхностям правого голеностопного сустава после обработки раствором антисептика в триггерные зоны ввели дробно 7,0 мл лекарственной композиции. По передней поверхности правого голеностопного сустава после обработки области предполагаемой инъекции ввели внутрисуставно аккуратно медленно БоТП объемом 1,0 мл, остальные 5,0 мл ввели в околосуставные триггерные точки. Обработали места инъекций раствором антисептика и плотно заклеили точки вколов иглы маленькими стерильными фиксаторами типа «Фиксопор». Далее в течение первых нескольких минут приступили к сеансу ЭУВТ непосредственно на правый голеностопный сустав, а также мышцы голени и периартикулярные ткани. При этом использовали аппарат «MASTERPULS МР200», STORZ MEDICAL FG (Serial number: BS.1324; Model: 2009 IPX1) и следующие индивидуальные параметры воздействия, предусматривающие исключение у пациентки сильных болевых и дискомфортных ощущений во время каждого сеанса: первый сеанс - давление 2,0 Бар, частота - 8 Гц, количество ударов - 8000 за сеанс, второй сеанс - давление 2,4 Бар, частота - 7 Гц, количество ударов - 7000 за сеанс, третий сеанс - давление 2,8 Бар, частота - 6 Гц, количество ударов - 6000 за сеанс, четвертый сеанс - давление 3,0 Бар, частота 5 Гц, количество ударов - 7000 за сеанс, пятый сеанс - давление 3,6 Бар, частота 5 Гц, количество ударов за сеанс - 8000 ударов. В день инъекций лекарственной композиции и БоТП и сеанса ЭУВТ пациентка соблюдала охранительный ортопедический режим, выраженных побочных эффектов отмечено не было. Всего было выполнено 5 инъекций по 7,0 мл лекарственной смеси и по 6,0 мл БоТП и 5 сеансов ЭУВТ с интервалом в 10 дней. За время лечения болевой синдром купирован на 90-95%. Угол сгибания и разгибания составили 90 и 170 градусов соответственно. Отдаленные результаты (1,5 года) удовлетворительные, жалоб не предъявляет.
Пример 2. Больной Т., 1964 года рождения, находился на амбулаторном лечении с 20.03.2014 г. по 25.04.2014 г. с диагнозом: «закрытый разрыв Ахиллова сухожилия слева. Состояние после открытой теноррафии (6.02.2014 год). Стойкий выраженный болевой синдром. Комбинированная контрактура левого голеностопного сустава». Со слов пациента, травму получил 2.02.2014 года. На момент обращения жалобы на резкое ограничение движений, постоянный отек и боли в покое и при движениях в левом голеностопном суставе, невозможность встать на носок. Больной лечился консервативно после проведенной операции (НПВС, ФТЛ, ЛФК), положительные результаты носили нестойкий кратковременный характер. Провели терапию по предложенному способу: в положении больного лежа на кушетке на животе с валиком под голеностопные суставы, последовательно в проекции оперированного Ахиллова сухожилия, соблюдая правила асептики и антисептики, инъекционно вводили лекарственную смесь, содержащую хондроитина сульфата («Хондрогард») и глюкозамина сульфата («Дона») объемом 7,0 мл, и заранее приготовленную БоТП объемом 4,0 мл. Непосредственно после инъекций сразу проводили сеанс ЭУВТ аппаратом «MASTERPULS МР200», STORZ MEDICAL FG (Serial number: BS.1324; Model: 2009 IPX1). Параметры воздействия были следующие и носили характер, исключающий ощущения сильных болей и дискомфорта во время каждого сеанса: первый сеанс - давление 1,8 Бар, частота - 7 Гц, количество ударов - 6000 за сеанс, второй сеанс - давление 2,2 Бар, частота - 6 Гц, количество ударов - 7000 за сеанс, третий сеанс - давление 3,0 Бар, частота - 5 Гц, количество ударов - 8000 за сеанс. В день инъекций и сеанса ЭУВТ пациент соблюдал охранительный ортопедический режим, после первого сеанса и с каждым последующим сеансом наступало постепенное улучшение состояния. Всего было выполнено 3 инъекции по 7,0 мл лекарственной композиции и по 4,0 мл БоТП и 3 сеанса УВТ с интервалом в 12 дней. За время лечения болевой синдром купирован полностью, объем движений в суставе увеличился. Больному дополнительно назначена ЛФК, плавание, дозированная разработка мышц обеих нижних конечностей. Контроль состояния через 6 месяцев, 1,5 года: больной жалоб не предъявляет.
Способ лечения дегенеративно-дистрофических заболеваний и последствий травм опорно-двигательного аппарата, включающий экстракорпоральную ударно-волновую терапию (ЭУВТ), отличающийся тем, что предварительно готовят аутоплазму, обогащенную тромбоцитами, в объеме 2,0-6,0 мл; в патологический участок, внутрисуставно и/или в околосуставные триггерные точки через каждые 10-12 дней курсом 2-6 раз вводят композицию из глюкозамина сульфата и хондроитина сульфата в объеме соответственно 3,0 и 4,0 мл, непосредственно после этого медленно вводят в те же участки приготовленную аутоплазму и на область точек вкола иглы наклеивают стерильный фиксатор, после чего через несколько минут выполняют сеанс ЭУВТ в режиме исключения у больного ощущений выраженного дискомфорта во время сеанса, причем в дни процедур больной выполняет охранительный ортопедический режим.