Иридохрусталиковая диафрагма
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно к офтальмологии. Иридохрусталиковая диафрагма выполнена из эластичного материала в виде окрашенного кольца с расположенными по периферии дугообразными незамкнутыми опорными элементами для точечного касания, способными подгибаться в плоскости окрашенного кольца. При этом толщина опорных элементов превышает толщину окрашенного кольца. Применение данного изобретения позволит повысить жесткость и надежность фиксации опорных элементов при сохранении легкости иридохрусталиковой диафрагмы. 5 з.п. ф-лы, 4 ил., 3 пр.
Реферат
Изобретение относится к области медицины, а именно к офтальмологии, и предназначено для реконструктивной хирургии патологии радужки или сочетанной патологии радужки и хрусталика.
Сочетание помутнения хрусталика с большими дефектами радужки вплоть до полной аниридии может быть результатом врожденной патологии или следствием тяжелой травмы глаза. Нарушение или отсутствие диафрагмальной функции радужки приводит не только к снижению остроты зрения, но и к возникновению выраженного косметического дефекта, препятствуя социальной адаптации и профессиональной деятельности человека. В клинической практике используют различные модели искусственных радужек в сочетании с искусственным хрусталиком глаза или без, имплантация которых проводится в полость глаза через малый разрез с помощью инжектора.
Известна искусственная радужка - иридохрусталиковая диафрагма (ИХД) и способ ее изготовления, патент RU 2526245, опубл. 20.08.2014, A61F 9/007, A61F 2/14. Данная ИХД содержит оптическую и гаптическую части, которые выполнены монолитно из эластичного материала. Гаптическая часть выполнена в виде окрашенного кольца с расположенными по периферии опорными элементами. Окрашенное кольцо содержит рисунок, имитирующий по форме и цвету сетчато-радиальный рисунок радужной оболочки парного глаза человека. Опорный элемент имеет дугообразную незамкнутую форму и способен подгибаться частично или полностью в паз, расположенный на периферии кольца у основания опорного элемента. Указанную ИХД принимаем за ближайший аналог.
Как показывает практика, в ряде случаев выполнения операций по поводу имплантации модели ИХД по патенту RU 2526245 в послеоперационном периоде опорные элементы в силу недостаточной жесткости изгибались и выводили ИХД из плоскости. Предложенный в патенте RU 2526245 способ производства ИХД, позволяет увеличить жесткость опорных элементов лишь путем увеличения общей толщины гаптической части или путем выполнения ИХД из более упругого материала, что недопустимо, поскольку приведет к невозможности инжекторной имплантации ИХД через малый разрез.
Недостатком ближайшего аналога является то, что его опорные элементы обладают недостаточной жесткостью для надежной фиксации ИХД в послеоперационном периоде.
Технический результат направлен на обеспечение необходимой жесткости и надежности фиксации опорных элементов при сохранении легкости имплантации ИХД.
Технический результат достигается за счет того, что предложенная ИХД выполнена из эластичного материала в виде окрашенного кольца с расположенными по периферии дугообразными незамкнутыми опорными элементами для точечного касания, способными подгибаться в плоскости окрашенного кольца, при этом толщина опорных элементов превышает толщину окрашенного кольца.
В предложенной ИХД упругость материала опорных элементов может превышать упругость материала окрашенного кольца. Предложенная ИХД может содержать борт по периферии окрашенного кольца. Преимущественно толщина окрашенного кольца составляет 0,1-0,4 мм, а толщина опорных элементов - 0,3-0,6 мм. В зависимости от клинического применения ИХД может содержать оптическую часть.
Предложенное устройство поясняется следующим графическим материалом.
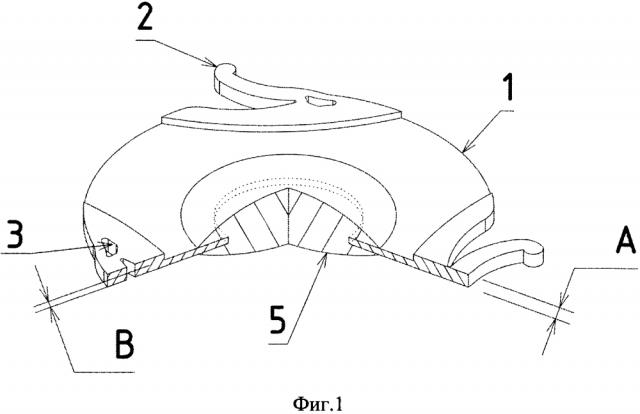
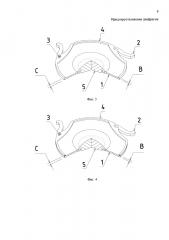
На Фиг. 1-4 изображен общий вид ИХД.
На Фиг. 1-4 ИХД выполнена в виде окрашенного кольца 1 с расположенными по периферии дугообразными незамкнутыми опорными элементами 2 для точечного касания. Окрашенное кольцо 1 содержит рисунок (не показан), имитирующий по форме и цвету сетчато-радиальный рисунок радужной оболочки парного глаза человека. В основании опорных элементов 2 содержатся отверстия 3 для подшивания (в случае необходимости) и проведения манипуляций с ИХД в ходе операции. Опорные элементы 2 способны подгибаться в плоскости окрашенного кольца 1. ИХД может содержать борт 4 по периферии окрашенного кольца 1, как показано на фиг. 3, 4. Борт 4 может быть выполнен из того же материала, что и опорные элементы 2, как показано на фиг. 3, либо из другого материала, как показано на фиг. 4.
Толщина С бортовой части ИХД преимущественно совпадает с толщиной А опорных элементов 2. Толщина А опорных элементов 2 превышает толщину В окрашенного кольца 1, при этом А - 0,3-0,6 мм, В - 0,1-0,4 мм. В зависимости от клинического применения ИХД может содержать оптическую часть 5.
В заявляемом устройстве окрашенное кольцо 1 и опорные элементы 2 могут быть выполнены из одного материала, как показано на фиг. 1, так и из разного по упругости материала, как показано на фиг. 2, при этом упругость материала опорных элементов 2 превышает упругость материала окрашенного кольца. ИХД может быть выполнена, в частности, с использованием метода фотополимеризации композиции, в состав которой входят метакрилаты различного строения: актилметактрилаты, метакрилаты с линейной углеводородной боковой цепью, метакрилаты с разветвленной углеводородной боковой цепью. Различия в упругости материалов, из которых выполнены составляющие части ИХД, достигаются различным соотношением ранее указанных компонентов. Однако приведенный пример способа изготовления не ограничивает всевозможные варианты способов изготовления ИХД, которые могут быть и другими.
Работа предложенного изобретения осуществляется следующим образом.
ИХД фиксируется в области цилиарной борозды. Опорные элементы 2 точечно упираются в цилиарную борозду и подгибаются в плоскости окрашенного кольца 1, адаптируясь под индивидуальный диаметр цилиарной борозды, который обычно варьирует в пределах 11,0-12,5 мм. Опорные элементы 2 делают ИХД самоцентрирующейся. Предложенное соотношение толщины и упругости материала опорных элементов 2 и окрашенного кольца 1 позволяет обеспечить надежность позиционирования ИХД в цилиарной борозде в постоперационном периоде. При этом за счет более тонкого и эластичного окрашенного кольца ИХД легко сворачивается до размеров, достаточных для имплантации с помощью инжектора через малый разрез длиной от 2,6 мм при использовании модели без оптической части до 3,2-4,0 мм в зависимости от оптической силы ИХД при применении модели с оптической частью и расправляется до плоской формы при выходе из инжектора, что снижает риск операционной травматизации глаза. Борт 4 снижает нагрузку на тонкое окрашенное кольцо 1 со стороны опорных элементов 2 и позволяет исключить нежелательные изгибы и децентрацию ИХД в постоперационном периоде.
Представленные ниже клинические примеры демонстрируют варианты имплантации предложенной ИХД изобретения.
Клинический пример 1.
Пациент К, 37 лет, обратился в клинику с жалобами на слабое зрение, слепящие засветы, непереносимость солнечного и яркого дневного света после травмы левого артифакичного глаза с выпадением радужной оболочки. Диагноз: OS - полная посттравматическая аниридия, артифакия, кореосклеральный рубец роговицы, смешанный астигматизм, состояние после субтотальной витрэктомии по поводу гемофтальма. Пациенту предложена имплантация ИХД предложенной модели без оптической части, учитывая наличие в глазу ранее установленного искусственного хрусталика. Через роговичный тоннельный разрез длиной 2,6 мм при помощи инжектора была имплантирована указанная модель ИХД на поверхность ИОЛ, находящейся в капсульном мешке. Опорные элементы ИХД своими кончиками упирались в цилиарную борозду, сама ИХД заняла правильное центральное положение. При последующих осмотрах пациента в сроки 1, 3, 6, 12 мес не наблюдалось дислокации, децентрации ИХД, изгибов опорных элементов в какую-либо сторону.
Клинический пример 2.
Пациентка С, 28 лет, обратилась в клинику с жалобами на монокулярное двоение, низкую остроту зрения, повышенную слепимость и значительный косметический дефект правого глаза. В анамнезе - тяжелая травма правого глаза в подростковом возрасте с частичным выпадением радужной оболочки через корнеосклеральный разрыв. После травмы пациентке была выполнена первичная хирургическая обработка с ушиванием раны, частичным сохранением ткани радужной оболочки, вымыванием хрусталиковых масс с сохранением капсульной сумки. При нашем осмотре правого глаза: частичная аниридия (отсутствует ткань радужки в проекции часовых меридианов с 10:30 до 18:30 по окружности), афакия, фиброз капсулы хрусталика, незначительная деструкция стекловидного тела. Предложено и выполнено хирургическое вмешательство: имплантация ИХД+19 дптр при помощи инжектора через тоннельный разрез 3,5 мм. ИХД установлена на поверхность имевшейся в глазу капсулы хрусталика, заняла правильную центральную позицию, опираясь на кончики опорных элементов в проекции цилиарной борозды. После этого была выполнена дисцизия капсулы хрусталика при помощи витреотома через установленный порт в плоской части цилиарного тела. При контрольных осмотрах пациентки в сроки 1, 3, 6, 12 мес дислокации, децентрации ИХД, изгибов опорных элементов в какую-либо сторону не наблюдалось. Пациентка была довольна косметическим эффектом, повышением остроты зрения, исчезновением диплопии и засветов.
Клинический пример 3.
Пациент Т., 46 лет, обратился в клинику с жалобами на низкую остроту зрения правого глаза, затруднения в повседневной деятельности, связанные с повышенной слепимостью, засветами, невозможностью нахождения вне помещения без затемненных очков. В анамнезе: в молодости перенес радиальную кератотомию по поводу близорукости высокой степени, 2 года назад перенес контузионную травму, в результате которой произошел разрыв рубца роговицы с выпадением радужной оболочки. Пациенту была выполнена ПХО с ушиванием рубца роговицы, удалением хрусталиковых масс и частичным сохранением капсулы в верхней половине. Через полгода была прооперирована с хорошим анатомическим результатом развившаяся впоследствии отслойка сетчатки. На момент осмотра диагноз: полная посттравматическая аниридия, афакия с частично сохранной капсулой в верхней половине, оперированная отслойка сетчатки (прилежит), периферическая и центральная сухая дистрофия сетчатки, рубцы роговицы (после РКТ). Пациенту предложена и в дальнейшем выполнена имплантация ИХД (оптической силы +11 дптр) в область цилиарной борозды через корнеосклеральный тоннель 3,5 мм с транссклеральной шовной фиксацией в нижнем сегменте через отверстие, имеющееся в области основания опорного элемента. ИХД в послеоперационном периоде центрирована, опорные элементы не смещаются и удерживают ИХД в правильном положении, несмотря на то, что подшивание выполнено только в одной нижней точке. Т.е. ИХД имеет достаточную жесткость и эластичность одновременно. При осмотрах в динамике в сроки 1, 3, 6, 12 мес дислокации, децентрации ИХД, изгибов опорных элементов в какую-либо сторону не наблюдалось. Пациент отмечает повышение остроты зрения, исчезновение повышенной слепимости.
Предложенная ИХД позволяет обеспечить необходимую жесткость и надежность фиксации опорных элементов при сохранении легкости имплантации ИХД.
1. Иридохрусталиковая диафрагма, выполненная из эластичного материала в виде окрашенного кольца с расположенными по периферии дугообразными незамкнутыми опорными элементами для точечного касания, способными подгибаться в плоскости окрашенного кольца, отличающаяся тем, что толщина опорных элементов превышает толщину окрашенного кольца.
2. Иридохрусталиковая диафрагма по п. 1, отличающаяся тем, что упругость материала опорных элементов превышает упругость материала окрашенного кольца.
3. Иридохрусталиковая диафрагма по п. 1, отличающаяся тем, что содержит борт по периферии окрашенного кольца.
4. Иридохрусталиковая диафрагма по п. 1, отличающаяся тем, что толщина окрашенного кольца составляет 0,1-0,4 мм.
5. Иридохрусталиковая диафрагма по п. 1, отличающаяся тем, что толщина опорных элементов составляет не более 0,6 мм.
6. Иридохрусталиковая диафрагма по п. 1, отличающаяся тем, что содержит оптическую часть.