Способ дистанционной мультиволновой электромагнитной радионейроинженерии головного мозга человека
Иллюстрации
Показать всеИзобретение относится к медицине, лечению заболеваний и повреждений головного мозга (ГМ) человека. Способ дистанционной мультиволновой электромагнитной радионейроинженерии головного мозга включает следующие стадии: а) проектирования и разметки путем проведения комплексной диагностики методами МРТ-исследования ГМ, МРТ-трактографии проводящих путей зон повреждений (ЗП) ГМ, МРТ-ангиографии сосудов ГМ, позитронно-эмиссионной томографии (ПЭТ) ГМ или ПЭТ всего тела пациента, компьютерной томографии (КТ) ГМ, церебрального электроэнцефалографического картирования (ЭЭГ) и/или магнитоэнцефалографии (МЭГ) ГМ с созданием индивидуальной 3D-карты моделирования повреждений нервной ткани (НТ) путем программного мультиуровневого слияния данных диагностики для последующего определения ЗП НТ путем их разметки на коже головы пациента с использованием аппарата стереотаксической радиотерапии и радиохирургии для определения углов наклона и радиусов воздействия последующего неионизирующего стереотаксического воздействия фокусированного ультразвука (ФУЗ) на НТ; b) ремоделирования сосудистого русла ЗП НТ с использованием ФУЗ под контролем МРТ ионизирующего излучения (ИИ) или структурно-резонансной терапии (СРТ); с) клеточной реставрации ЗП НТ путем направленной клеточной интервенции в ЗП НТ мобилизованных в периферический кровоток аутологичных мезенхимальных стромальных стволовых клеток (МССК), гемопоэтических стволовых клеток (ГСК) и прогенеторных клеток (ПК); d) коррекции вегетативного обеспечения ЗП НТ путем сочетания воздействия на ЗП НТ электромагнитного неионизирующего излучения в виде СРТ с одновременным или последовательным воздействием ФУЗ; е) динамической интеграции соматических и вегетативных компонентов путем сочетания воздействия ФУЗ с одновременным или последующим воздействием СРТ; f) реабилитации функционального состояния поврежденной НТ ГМ путем использования сочетания СРТ и ФУЗ. Способ обеспечивает дистанционное, неинвазивное, сфокусированное, целенаправленное восстановление НТ ГМ при лечении целого ряда нервных и психических заболеваний человека при постадийном комбинировании воздействий разных типов электромагнитного излучения, что нивелирует недостатки и осложнения от использования этих известных методов облучения ФУЗ, ИИ, СРТ по отдельности, при минимальном достаточном объеме клеточной интервенции в мозг пациента. 5 з.п. ф-лы, 2 ил., 7 табл., 2 пр.
Реферат
Изобретение относится к области медицины, в частности к способам лечения заболеваний и повреждений головного мозга (ГМ) человека. Изобретение предназначено для проведения дистанционной мультиволновой электромагнитной радионейроинженерии (ДМВ ЭМ РНИ) нервной ткани (HT) ГМ человека и может быть использовано в комплексном лечении различных нервных и психических заболеваний в неврологии, психиатрии, нейрохирургии, нейроонкологии и регенеративной медицине.
Актуальность разработки и социально-экономическая потребность в данном изобретении обусловлена угрожающими тенденциями роста количества неврологических и психиатрических больных с органическими заболеваниями и травмами ГМ в мире за последние 50 лет и очень низкой эффективностью современной терапии нервных и психических болезней. По данным Всемирной Организации Здравоохранения (ВОЗ) за 2013 год, каждый третий человек на Земле страдает заболеванием головного мозга. Это стало следствием того, что закономерным исходом современного многомесячного, а в ряде случаев многолетнего, лечения большинства больных с тяжелыми заболеваниями и повреждениями мозга почти во всех ведущих клиниках мира является высокий уровень смертности пациентов, выраженный необратимый неврологический дефицит и исход тяжелого неврологического заболевания в распад, дезинтеграцию психической деятельности и слабоумие, а также глубокая инвалидизация и десоциализация неврологических и психиатрических пациентов после их лечения и полная дезадаптация этого контингента больных в обществе. Несмотря на низкие показатели эффективности поражений мозга, стоимость их лечения постоянно растет. Например, только одному Евросоюзу лечение заболеваний мозга обходится в 80 млрд. евро ежегодно (Human Brain Project, 2012). Другими словами, современное лечение нервных и психических болезней на практике пока малоэффективно и безуспешно, стоит очень дорого и занимает от нескольких недель до нескольких десятков лет.
В настоящее время современный стандарт лечения заболеваний мозга человека включает в себя в основном различные фармакологические препараты и известные способы реабилитационно-восстановительного лечения (физиотерапевтические процедуры, лечебная физкультура, гипербарическая оксигенация, массаж, акупунктура и т.д.). Поиск новых средств лечения нервных болезней и психиатрических расстройств и методов нейрореставрации мозга ведется постоянно.
За последние 20 лет предпринимались неоднократные, но малоэффективные попытки реставрации поврежденного мозга человека путем нейрохирургического реконструктивно-восстановительного лечения. Основными методами этого лечения были большие открытые реконструктивно-восстановительные нейрохирургические операции, технологии тканевой инженерии и методики имплантации в мозг нейроинженерных систем и устройств. На сегодня в мире не существует ни одного стандарта или официально одобренного протокола нейрореставрации, а все существующие медицинские технологии реконструкции поврежденного ГМ человека и млекопитающих представляют собой большей частью нейрохирургические и микрохирургические «импровизационные» схемы больших или малых операций на мозге и его сосудах или реконструктивно-восстановительных операций по тканевой инженерии мозга с применением стволовых клеток (СК) и различных биополимерных матриксов.
В мировой клинической практике реконструкции поврежденного мозга имеются также попытки применения различных способов восстановления морфологической структуры мозга, основанные на стандартных подходах применения технологий интервенционной рентгеноангионеврологии и функциональной нейрохирургии. Они базируются на методиках нейронавигации и малоинвазивных нейрохирургических вмешательствах (баллонная ангиопластика сосудов мозга, стереотаксическая радио- и криодеструкция нервной ткани, имплантация нейростимуляторов и т.д.) и стандартных манипуляциях сосудистой хирургии (симпатэктомия, блокады симпатических ганглиев, программная перфузия фармакологических препаратов и т.д.), применяемых в современной сосудистой нейрохирургии, функциональной нейрохирургии, нейроэндоскопической хирургии и рентгенохирургии. Все микронейрохирургические технологии, независимо от степени их инвазивности, пока еще никому в мире не позволили добиться полного излечения от нервных и психических заболеваний, а также получить реальное морфофункциональное восстановление поврежденного ГМ у человека, независимо от этиологии и патогенеза патологического процесса в мозге.
Усилия нейрохирургов и нейрореаниматологов по внедрению высокотехнологичных методов лечения нервных болезней привели к резкому увеличению количества выживших пациентов после перенесенных мозговых катастроф, почти несовместимых с жизнью (травм мозга, инсультов, интоксикаций) с массивным поражением мозговой ткани и мозговым дефектом. Обратной стороной этих фантастических «победных успехов» по выживанию острых неврологических пациентов с травмами мозга, несовместимыми с жизнью, и очевидных достижений современной реанимационно-анестезиологической медицины стал значительный рост числа нервно-психиатрических пациентов с крайне тяжелыми органическими поражениями мозга. Особенностью и спецификой этого контингента больных с органической патологией мозга является их клиническая бесперспективность в терапии существующими методами фармакологического лечения и невозможность восстановления продуктивной интеллектуальной жизни пациентов на современном этапе развития нейронаук. Как правило, наиболее частым исходом тяжелого неврологического заболевания или травмы мозга является хроническое вегетативное состояние в виде апаллического синдрома или синдрома акинетического мутизма (синдром запертого человека) или деменции (слабоумие). В большинстве своем пациенты, выжившие после таких тяжелых травм мозга, это глубокие инвалиды с полной трудовой и социальной дезадаптированностью в семье, быту и обществе.
Предполагается, что существенный прорыв в эффективности лечении органических заболеваний ГМ, возможно, будет достигнут в ближайшие 10 лет как следствие внедрения в современную неврологию и нейрохирургию инновационных технологий регенеративной медицины (тканевой инженерии, клеточной нейротрансплантации и клеточной терапии). Только за 2012-2013 годы в странах Евросоюза для лечения неврологических и психических больных были открыты более 80 государственных институтов регенеративной медицины и более 300 аналогичных институтов были организованы в США. Министерство обороны США сформировало на базе Wake-Forest University военный институт регенеративной медицины (IRM) и два научных консорциума (каждый из которых состоит из 16 государственных университетов) для решения этой проблемы и выделило на исследования более 300 млн долларов США. В функциональные обязанности этих новаторских учреждений входит создание инновационных технологий регенеративной медицины и, в том числе, разработка различных нейротехнологий реставрации поврежденного мозга. В последние годы это направление в медицине получило новое название - нейрореставрология. Создана Международная ассоциация по нейрореставрологии (IANR), которая считает основными инструментами и способами нейрореставрации инвазивные нейрохирургические технологии клеточной трансплантации и тканевой инженерии и биоинженерии ГМ.
Нейрореставрология - это быстро развивающееся мультидисциплинарное хирургическое направление биоинженерной науки, определяемой как новаторская область медицины, занимающаяся созданием «искусственных тканей» и восстановлением дефектов тканей. В этом новом научном медицинском направления выделена новая медицинская специальность - регенеративная медицина (РМ), которая описывает тканевую инженерию как хирургическую специальность, использующую клетки, инженерные материалы и подходящие биохимические факторы для улучшения или замещения биологических функций для развития медицины.
Создание имплантируемой биоконструкции или протеза искусственной ткани (в том числе и нервной) в современной биоинженерии и тканевой инженерии органов заставляет решать вопрос об оптимальном биоматериале, о типе используемых клеток, способе их культивирования in vitro в биореакторах, о разработке матриксов и возможности интегрировать живую биоинженерную конструкцию в мозг in vivo. При этом очевидно, что невозможно создать универсальную конструкцию a priori, которая полностью бы повторяла тончайшее равновесие структурных и биологических свойств естественных матриксов и клеточных систем ткани. Многие ткани, рассмотренные при большом увеличении, имеют случайную организацию. Однако природа функционирует таким образом, что все имеет свою системную организационную структуру. Именно по этой причине создание новой биологической организации в искусственной тканево-инженерной системе позволяет надеяться ученым на восстановление или замещение утраченной функции органа или ткани. Это в полной мере относится и к любой методологии реставрации ГМ человека.
Следует признать, что за более чем 30-летнюю историю существования научно-обоснованной методологии и технологии клеточной трансплантации и тканевой инженерии пока еще так и не были созданы реальные органы и ткани, структурно и функционально соответствующие естественным органам и тканям человека. Существующие искусственные «подобия» или «эквиваленты органов» человека (мочевой пузырь, трахея или кость) пока еще являются слабым подражанием естественной структуре органов человека и животных, а в функциональном плане они вообще требуют очень серьезной доработки. Несмотря на то, что многие из них уже даже «пересажены» человеку, они еще очень далеки от совершенства и пройдет еще немало времени, когда они будут близки к своим естественным прототипам.
В настоящее время одним из самых стремительно развивающихся трендов в фундаментальных разделах внутри биотехнологической платформы биоинженерии и тканевой инженерии ГМ человека является нейроинженерия. Википедия трактует нейроинженерию как научную дисциплину, входящую в состав биомедицинской инженерии и использующую различные инженерные методы для изучения, восстановления, замены или укрепления нервной системы. Нейроинженерия решает различные уникальные задачи по проблемам совмещения живых нейронных структур и неживых электронных конструкций.
Другой мировой тренд по разработке и созданию инновационных методов лечения болезней ГМ направлен на создание беспроводных, мобильных, бесконтактных и преимущественно дистанционных нейротехнологий и разработку информационно-коммутационных платформ для лечения поврежденного ГМ человека. Эти инновационные стратегии современной нейронауки, клинической неврологии и психиатрии нашли свое отражение в материалах глобальных международных научно-исследовательских проектов Brain Initiation (США) и Human Brain Project (Евросоюз). В рамках американского научно-исследовательского проекта Brain Initiation в декабре 2013 года Агентство по перспективным оборонным научно-исследовательским разработкам США (DARPA) объявило о выделении многомиллионных грантов для двух новых разработок в целях создания новой методологии и технологий беспроводного устройства, излечивающего неврологические расстройства, а также аппарата, восстанавливающего активную память. Первый грант направлен на работу с так называемыми нейротехнологиями подсетей (SUBNETS), в частности на создание нового беспроводного устройства, способного излечивать такие неврологические расстройства, как посттравматический стресс, сильная депрессия или хронические боли. Второй грант выдадут ученым, которые сумеют восстановить активную память (RAM). Планируется разработать отдельные беспроводные устройства, исправляющие повреждения ГМ и восстанавливающие память. Программа включает в себя возврат не только моторной памяти, но и сложных иерархических воспоминаний. Несмотря на то, что данные разработки изначально предназначены для травмированных бойцов американской армии, их можно будет применять для помощи гражданскому населению, страдающему потерей памяти, стрессовыми расстройствами, слабоумием и прочими неврологическими и психическими заболеваниями.
Ряд экспертов и исследователей в США и Европе считают этот бесконтактный подход DARPA к лечению неврологических больных нереальным, почти безумным и практически неосуществимым. Однако, сам факт того, что DARPA, основной генератор новых научных идей и ведущий производитель большинства мировых инноваций и новаторских технологий во всех областях науки и техники, уделяет столь пристальное внимание проблеме лечения данного контингента военных и гражданских больных неврологического и психического профиля еще раз подтверждает реальное отсутствие технологий лечения острой и хронической функциональной и органической патологии ГМ, а их технические условия для разработки и создания этих устройств задают очень высокую планку требований к созданию и проведению высокотехнологичных методов лечения заболеваний и повреждений ГМ, которой очень сложно соответствовать, не имея современного оборудования и достойной методологической и технологической базы.
За последние 25 лет был получен достаточно большой опыт разработки, создания и клинического применения технологий регенеративной медицины в лечении болевой патологии мозга человека и использования трансплантаций фетальных нервных клеток (ФНК) у 550 пациентов, применения в клинике аутологичных мобилизованных в периферическую кровь гемопоэтических стволовых клеток (ГСК) и прогениторных клеток (ПК) костного мозга у 5230 (пяти тысяч двухсот тридцати) пациентов с органическими заболеваниями центральной нервной системы (ЦНС). Около 12,5 лет применялись в эксперименте на животных и в клинических исследованиях на людях инновационные способы тканевой инженерии ГМ с использованием биоматериала ФНК и биополимерных матриксов (46 пациентов с повреждением СМ). Была создана, запатентована и успешно имплантирована человеку (52 пациентам с тяжелой травмой спинного мозга) аутологичная клеточно-биополимерная нейроэндопротезная система (патент RU 2394593 С2), созданная на базе разрешенного к клиническому применению в России биодеградируемого полимерного матрикса «СфероГель™» (патент RU 2249462 C1).
Наиболее близким к настоящему изобретению (прототипом) по совокупности существенных признаков является известный биоинженерный способ восстановления функций мозга, описанный в патенте RU 2152038 C1, МПК G01N 33/68, А61В 17/00, А61Р 25/00, 2000 г. В этом патенте была раскрыт способ нейрореставрации нервной ткани поврежденного мозга человека путем алгоритмированного постадийного хирургического использования малоинвазивных технологий, рентгеноконтрастного инструментария и расходных материалов (имплантируемые баллоны, стенты, перфузоры, проводники и т.д.) рентгенохирургии, функциональной стереотаксической нейрохирургии и клеточной трансплантации, имплантации нейростимуляторов, нейросистем и электронных устройств. Сама идея программной многоэтапной реконструкции поврежденной HT мозга человека оказалась жизнеспособной. Известный способ включает в себя выполнение ряда последовательных стадий биотехнологического процесса малоинвазивной биоинженерии: 1) стадии проектирования, 2) стадии ремоделирования сосудистого русла, 3) стадии клеточной трансплантации, 4) стадии динамической интеграции соматических и вегетативных компонент, 5) стадии реабилитации.
На стадии проектирования в известном способе-прототипе выявляют очаг поражения в ГМ и спинном мозге (СМ) путем визуального анализа данных КТ и МРТ головного мозга и этот очаг становится основным объектом реставрации ГМ или СМ. Стадию ремоделирования сосудистого русла в известном способе осуществляют путем хирургической транспозиции (хирургического перемещения) сальника на сосудистых связях к зоне реставрации ГМ или СМ или путем рентгенохирургического малоинвазивного внутриартериального вмешательства, реализованного путем пункции бедренной вены, постановки интрадьюсора и внутриартериальной рентгенохирургической установки перфузионного катетера, подведенного наиболее близко к зоне повреждения мозга в проекции реконструируемого сосудистого бассейна и проведении в течении 1-2 суток программной региональной перфузии вазоактивных фармакологических препаратов (вазопростан, папаверин, но-шпа и т.д.). Это позволило увеличить суммарную площадь капиллярной сети зоны реставрации в 5-6 раз. На стадии клеточной трансплантации в известном способе возмещают утраченный клеточный состав в месте повреждения ГМ и СМ с использованием технологий стереотаксической функциональной нейрохирургической или открытой хирургической нейротрансплантации клеток в паренхиму мозга. Восстановление клеточного состава нервной ткани в месте повреждения осуществляют путем прямой клеточной трансплантации, которая обеспечивает восстановление количественных параметров содержания клеток в зоне реконструкции и восстановление нарушенных синаптических связей между нейронами внутри нервной ткани. Эту стадию проводят путем трансплантации клеточных препаратов из фетальных клеток с использованием нейрохирургических приборов (аппарата для стереотаксиса и системы нейронавигации) или с помощью интравентрикулярной и интратекальной цитотрансфузии фетальных клеточных препаратов. Стадию динамической интеграции соматических и вегетативных компонент в известном способе выполняют путем проведения открытых хирургических мини-операций на вегетативных узлах или интервенционных манипуляций на вегетативных структурах автономной нервной системы. Для этого применяют операции по симпатэктомии на стороне повреждения ГМ, новокаиновые блокады региональных симпатических узлов или трансплантации нервных клеток в симпатические ганглии на стороне поражения мозга. Для восстановления вегетативных и клеточно-тканевых отношений в месте повреждения на этой стадии использовали субдуральную или внутримозговую имплантацию стандартных нейростимуляторов в проекции зоны тканевой реконструкции ГМ и СМ. Стадию реабилитации проводят путем применения стандартных современных методов восстановительного лечения неврологических больных (физическая реабилитация на тренажерах, физиотерапия, лечебная физкультура, массаж и т.д).
Эффективность применения известного способа-прототипа была проверена у военнослужащих в условиях Филиала №3 (32 Центральный военно-морской клинический госпиталь) ГВКГ им. Н.Н. Бурденко, клинически доказана в условиях ведения боевых действий Вооруженными Силами России в период различных локальных военных конфликтов (Афганистан, Чечня, Абхазия, Нагорный Карабах). Применение этой малоинвазивной нейрохирургической технологии в военной медицине за весь период второго чеченского военного конфликта в сравнении с результатами лечения боевой травмы мозга в первом чеченском локальном конфликте позволило снизить смертность у раненых с боевой травмой мозга на 15%, а инвалидность у раненых уменьшить на 35%, а также на 10,5% снизить смертность от острых травматических ишемических повреждений ГМ.
Однако, несмотря на очень позитивные результаты применения известного способа-прототипа в клинической практике военной медицины, главной нерешенной проблемой было большое количество грозных ятрогенных хирургических осложнений (субарахноидальных и субдуральных кровоизлияний в HT ГМ и СМ и ишемических инсультов, гнойно-септических менингитов и менингоэнцефалитов, коматозных состояний, септических осложнений и т.д.), возникающих почти на всех стадиях. Именно большое количество хирургических осложнений стало основной причиной ограничения применения этого известного способа в гражданском здравоохранении. Риск большого количества хирургических осложнений на войне недопустим в мирной жизни, особенно при оказании высокотехнологичной медицинской помощи мирному населению.
Другим недостатком известного способа-прототипа было то, что способ учитывал только визуально выявленный при МРТ и КТ-исследованиях большой морфологический субстрат повреждения ГМ и СМ и абсолютно не учитывал мелкие повреждения HT и нейрофизиологические, метаболические и функциональные особенности повреждения мозга, которые играют большую роль в нарушении функций мозга.
Еще одним серьезным недостатком способа-прототипа является крайне высокая себестоимость хирургического малоинвазивного лечения патологии мозга. Стоимость современного рентгенохирургического и нейронавигационного медицинского оборудования и специализированного расходного материала (катетеров, баллонов для ангиопластики, стентов и т.д.) для интервенционного рентгенохирургического вмешательства и проведения целого ряда последовательных операций биоинженерии мозга постоянно растет в арифметической прогрессии из-за применения инновационных зарубежных имплантационных материалов и мини-имплантов. Высокая стоимость расходных материалов определяет соответственно высокую себестоимость хирургических работ с этими материалами. Проблема снижения себестоимости лечения повреждений ГМ также заставляет искать новые импортозамещающие альтернативные и менее затратные способы лечения этих пациентов.
Недостаточная эффективность современных технологий тканевой инженерии и биоинженерии мозга в способе-прототипе связана также с тем, что существующие технологии цитотрансфузий аллогенных фетальных клеток, аутологичных ГСК и гемопоэтических прогенеторных клеток являются в целом процессом малоуправляемым или, точнее, вообще неуправляемым. Большая часть использованного для лечения дорогостоящего фетального, гаплоидентичного или аутологичного клеточного биоматериала, способного оказывать регенеративное, нейротрофическое, стимулирующее, пролиферативное или регуляторное действие на зоны повреждения в ГМ, при интратекальном введении оседает на оболочках мозга или уходит в системный кровоток и костный мозг или в различные органы, а другая часть клеточного препарата просто лизируется агрессивным ликвором. При внутривенном и внутриартериальном введении клеточный препарат не может попасть в зоны реконструкции ГМ пациента из-за существующей защитной физиологической непроницаемости гематоэнцефалического барьера (ГЭБ) для регуляторных мононуклеарных клеточных элементов крови, стволовых клеток (СК) и прогенеторных клеток (ПК) и большинства нейротропных фармакологических препаратов. Это создает условия невозможности преодолеть ГЭБ гемопоэтическими стволовыми клетками (ГСК), гемопоэтическими клетками-предшественниками (ГКП), стромальными мезенхимальными СК и другими молекулами биологически активных веществ (БАВ). Эти терапевтические агенты физически не способны попасть в достаточном количестве в зону реконструкции мозга. Как правило, большая часть клеточных систем препарата, полученного из мобилизованных в периферическую кровь ГСК и ПК костного мозга, оседают в различных органах и тканях или снова уходят в ниши костного мозга. Этот феномен хорошо известен и неоднократно демонстрировался в эксперименте и клинике.
Неопровержимым научным фактом является биологический феномен того, что в зоне реконструкции мозга необходимо обеспечение максимума концентрации клеточного препарата, и это служит фундаментальным ключевым элементом для восстановления ткани и регулирования ее функциональных свойств и качеств. Сегодня в тканевой инженерии органов это обеспечивается хирургически путем максимального удержания клеточных систем в биополимерных гетерогенных матриксах, имплантируемых в место реставрации ГМ или СМ. Усилия специалистов по обеспечению максимальной концентрации СК в зоне реконструкции является базовым элементом всей системы замены пострадавших клеточных систем.
В настоящее время поиск средств целенаправленной векторной доставки молекулярных компонентов фармакологического или клеточного препарата в место повреждения или реставрации ткани ГМ или СМ решается преимущественно биохимическим путем (липосомы, биополимерные капсулы вокруг клетки, наноструктуры и т.д.) и(или) иммунохимическим путем (иммунолипосомы, многокомпонентные векторы, которые создаются путем «пришивания» к клеткам и к молекулам антигенов или антител). Но эти подходы не являются физиологичными, наоборот, они становятся достаточно травматичными для внутренней структуры и гомеостаза ткани. «Мусор», остающийся в тканях после их применения, в виде остатков наноконструкций, обломков липосом, элементов антител или микрочастиц биополимерных и металлических шариков, технически невозможно и практически нереально удалить из межклеточной структуры органов и тканей человека.
Другой, не менее важной проблемой и клиническим парадоксом регенеративной медицины вообще и способа-прототипа, в частности, является проблема «структуры и функции» реконструированного участка нервной ткани. Многолетний опыт нейрохирургической реконструкции поврежденного мозга показал, что даже полная нейрохирургическая реставрация анатомической целостности нервной ткани в месте повреждения и в ряде случаев даже умеренное нейрофизиологическое восстановление электрической проводимости вновь реконструированного участка ГМ в большинстве случаев (56,2%) не позволяет полностью восстановить нарушенную функцию ГМ. В то же время, в ряде других случаев минимальное воздействие (2-3 трансфузии клеточного препарата) стволовых клеток на застарелый, морфологически грубый рубцово-спаечный или кистозный дефект нервной ткани ГМ, без восстановления его анатомической целостности, позволяет запустить у пациента нарушенную функцию ходьбы, восстановить чувствительность и наладить работу копулятивной (половой) функции или отсутствующую функцию тазовых органов (дефекацию и мочеиспускание). Причиной этого необычного клинического явления считаются проблемы в образовании новых синаптических контактов (синапсогенез) между аксонами поврежденных нейронов. Этот научный факт «неосинапсогенеза» - один из известных и убедительно доказанных биологических феноменов, объясняющих один из основных фундаментальных механизмов действия клеточных препаратов в мозге. Поэтому за счет хорошего неосинапсогенеза восстановление электрической проводимости в поврежденном участке мозга абсолютно реально и может быть осуществимо за счет молекулярного нейротрофического секреторного действия клеточного препарата на локальный синаптогенез и соответственно восстановления физиологической последовательности прохождения электрического сигнала между нейронами. Но это не решает проблему по существу, так как, несмотря на максимально большое восстановление количественных параметров электропроводимости по нервам HT, нейрорегенерация HT не гарантирует полного восстановления качества передачи информации восстановленного сигнала в HT и это не обеспечивает восстановление нарушенных функций поврежденного мозга.
Другой не менее важной и нерешенной проблемой способа-прототипа является компенсаторное формирование достаточно устойчивой морфофункциональной рубцово-кистозной трансформации ткани и недостаточность сосудисто-клеточной структуры нервной ткани в зоне повреждения. Вновь сформированные патологические сосудисто-клеточные связи в зоне поврежденного мозга очень прочны из-за глиозного соединительнотканного рубцового перерождения поврежденной HT. Такие связи, хотя и не обеспечивают функцию этого участка ткани, достаточно стабильны и устойчивы к любым внешним воздействиям клеток микроокружения, что не позволяют разрушить их обычным регуляторным сигналом трансплантируемых интактных СК и ПК.
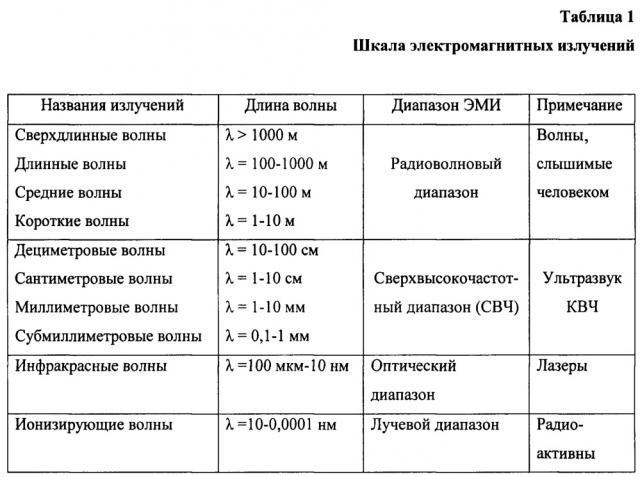
Все описанные недостатки способа-прототипа могут быть преодолены путем применения методов дистанционного (бесконтактного, т.е. без прямого контакта рук хирурга и хирургического инструментария с HT мозга человека) мультиуровневого электромагнитного волнового воздействия на ГМ человека с целью его направленной морфофункциональной реконструкции и нейрореставрации. Все методы реставрационного воздействия на мозг хорошо известны и описаны в научной литературе, поэтому в процессе создания настоящего изобретения было необходимо систематизировать все известные факты и экспериментальные данные о воздействии различных типов электромагнитного излучения на НТ ГМ и создать новую теорию и общую концепцию бесконтактной дистанционной реконструкции поврежденного мозга.
Принципиально новое решение проблемы нехирургической реконструкции нервной ткани мозга возможно только нетрадиционным, ассиметричным и нелинейным путем, то есть путем кардинального изменения базовых принципов лечения и существующей методологии и технологии подхода к реконструкции мозга. Поставленную задачу дистанционного реставрационного воздействия на нервную ткань ГМ возможно решить на основе принципиально нового биотехнологического способа. Таким инновационным и новаторским методологическим подходом и альтернативным принципом разработки и создания новой нейротерапевтической стратегии лечения патологии мозга может быть только дистанционное комбинированное и алгоритмированное электромагнитное мультиволновое ионизирующее (ИИ) и неионизирующее излучение (НеИИ), то есть программное реконструктивное лучевое воздействие на поврежденную НТ ГМ человека электромагнитных излучений разной длины волны.
Таким образом, задачей настоящего изобретения является разработка принципиально нового способа восстановления функций ГМ человека (способа тканевой инженерии) с использованием методов дистанционного мультиуровневого комбинированного воздействия различных типов электромагнитного излучения на ГМ.
Решение указанной задачи достигается тем, что согласно настоящему изобретению предложен способ дистанционной мультиволновой электромагнитной радионейроинженерии головного мозга, содержащий проводимые последовательно следующие стадии:
а) стадию проектирования и разметки, включающую в себя:
- проведение комплексной диагностики, включающей высокоразрешающее МРТ-исследование головного мозга (ГМ), МРТ-трактографию проводящих путей зон повреждений ГМ, МРТ-ангиографию сосудов ГМ, позитронно-эмиссионную томографию (ПЭТ) ГМ или ПЭТ всего тела пациента, компьютерную томографию (КТ) ГМ с разрешением не менее 32 слайсов, церебральное электроэнцефалографическое картирование (ЭЭГ) и/или магнитоэнцефалографию (МЭГ) ГМ;
- создание индивидуальной 3D-карты моделирования повреждений нервной ткани (НТ) путем программного мультиуровневого слияния полученных данных проведенной комплексной диагностики для последующего определения зон повреждения НТ;
- проведение разметки зон повреждений нервной ткани (НТ) ГМ на коже головы пациента путем использования аппарата стереотаксической радиотерапии и радиохирургии с определением углов наклона и радиусов воздействия последующего неионизирующего стереотаксического воздействия фокусированного ультразвука (ФУЗ) на НТ ГМ;
b) стадию ремоделирования сосудистого русла зон повреждения НТ, включающую в себя в зависимости от этиопатогенеза заболевания мозга:
- при опухолях, микроаневризмах, мальформациях, кровоизлияниях - деваскуляризацию зоны повреждения НТ в мозге путем деструкции питающих сосудов с использованием абляционного электромагнитного воздействия ФУЗ высокой интенсивности на сосуды зоны повреждения НТ под контролем МРТ и последующего электромагнитного воздействия путем стереотаксического ионизирующего излучения (ИИ) в режиме абляции, коагуляции и некротизации сосудов;
- при ишемии НТ, атрофии НТ, демиелинизации волокон НТ гиперваскуляризацию зоны повреждения НТ в мозге путем дистанционного микроциркуляторного ремоделирующего воздействия на мозг с использованием воздействия на НТ структурно-резонансной терапии (СРТ) в стандартных режимах «микроциркуляции» и одновременного применения ФУЗ низкой интенсивности в режиме равномерного механического колебания НТ в зонах повреждения НТ;
c) стадию клеточной реставрации зон повреждения НТ, осуществляемую путем направленной клеточной интервенции в зоны поврежденной НТ мобилизованных в периферический кровоток аутологичных мезенхимальных стромальных стволовых клеток (МССК), гемопоэтических стволовых клеток (ГСК) и прогенеторных клеток (ПК) и включающую в себя:
- мобилизацию МССК, ГСК и ПК из костного мозга в периферическую кровь пациента, проводимую с использованием гранулоцитарного колониестимулирующего фактора (Г-КСФ);
- активацию регенерации ГМ в зоне повреждения НТ и временное открытие гематоэнцефалического барьера (ГЭБ) для проникновения МССК, ГСК и ПК в зону повреждения НТ путем проведения стереотаксического облучения этой зоны малыми дозами ИИ не более 2 Грей;
d) стадию коррекции вегетативного обеспечения зоны повреждения НТ путем сочетания воздействия на зоны повреждения НТ ГМ электромагнитного неионизирующего излучения в виде СРТ в режимах вегетативного воздействия «симпатический» или «парасимпатический» с одновременным или последовательным воздействием ФУЗ низкой интенсивности в режиме умеренной стимуляции НТ;
e) стадию динамической интеграции соматических и вегетативных компонентов путем сочетания воздействия ФУЗ низкой интенсивности на зону повреждения НТ в ГМ с одновременным или последующим воздействием СРТ в режимах умеренной «синхронизации» и
f) стадию реабилитации функционального состояния поврежденной НТ ГМ путем использования сочетания электромагнитного неионизирующего воздействия СРТ в режиме «сканирующий» и стимулирующих воздействий ФУЗ низкой интенсивности.
Кроме того, согласно настоящему изобретению можно пролонгировать позитивный эффект клеточного воздействия на поврежденную НТ путем того, что на стадии с) после мобилизации ГСК и ПК дополнительно осуществляют сбор, стандартизацию и криоконсервацию мобилизованных стволовых клеток костного мозга с целью их интратекального, интравентрикулярного, внутривенного или внутриартериального введения в организм пациента при его следующих госпитализациях.
Кроме того, можно повысить проницаемость ГЭБ путем того, что на стадии с) перед облучением или во время него дополнительно проводят внутривенную инфузию озонированного 0,9% физиологического раствора.
Проницаемость ГЭБ можно также повысить путем того, что на стадии с) после облучения дополнительно воздействуют ФУЗ низкой интенсивности.
Помимо этого, на стадии с) в зоне повреждения НТ можно использовать СРТ (структурно-резонансную терапию) для повышения безопасности и эффективности проникновения аутологичных МССК, ГСК и ПК в эту зону.
Воздействия ФУЗ, ИИ и СРТ проводят согласно настоящему изобретению преимущественно с использованием шлема, собранного на основе стереотаксического нейрохирургического аппарата, оснащенного держателями для «пальчиковых» датчиков ультразвукового воздействия, обеспечивающих фокусированное воздействие ультразвука.
Основным техническим результатом, достигаемым в настоящем изобретении, является то, что постадийное комбинирование одновременных или последовательных воздействий разных типов электромагнитного излучения (ФУЗ, ИИ, СРТ) на ГМ человека в описанных выше сочетаниях уничтожает или, по меньшей мере, нивелирует, т.е. уменьшает, смягчает, сглаживает, минимизирует недостатки и осложнения от использования каждого типа излучения по отдельности.
Авторы настоящего изобретения полагают, что предложенный способ может быть отнесен именно к технологиям нейроинженерии, а применение современных медицинских аппаратов и устройств для проведения стереотаксического ионизирующего воздействия (стереотаксической лучевой терапии и радиохирургии) и электромагнитного волнового воздействия (структурно-резонансной терапии) и ультразвуковой терапии в настоящем изобретении позволяет говорить о дистанционном реконструктивном сфокусированном разноуровневом молекулярно-клеточном и системном мультиволновом радиобиоинженерном воздействии на нервную ткан