Интерфейс пациента с переменной аппланацией
Иллюстрации
Показать всеИзобретение относится к медицине. Переменно-аппланационный интерфейс пациента содержит: систему держателя линзы, которая может быть присоединена к дальнему концу офтальмологической хирургической лазерной системы; контактную линзу, поддерживаемую системой держателя линзы, выполненную с возможностью обеспечения контакта с поверхностью глаза; и регулируемый хомут, соединенный с системой держателя линзы и с контактной линзой, выполненный с возможностью образования герметичного контакта с поверхностью глаза. При этом переменно-аппланационный интерфейс пациента выполнен с возможностью: соединения с нецентральной областью поверхности глаза, аккомодации контактной линзы для контакта центральной области поверхности глаза с центральной аппланацией, аккомодации контактной линзы для контакта расширенной области поверхности глаза, превышающей по размеру центральную область, с расширенной аппланацией. Причем контактная линза обеспечивает контакт с центральной областью поверхности глаза, позволяет офтальмологической хирургической лазерной системе выполнять по меньшей мере одно из хирургической операции по удалению катаракты, капсулотомии, лизиса хрусталика, фоторазрушения и рассечения хрусталика глаза; и контактная линза, обеспечивает контакт с расширенной областью поверхности глаза, позволяет офтальмологической хирургической лазерной системе выполнять по меньшей мере одно из лимбальных послабляющих разрезов, дугообразных разрезов, рассечения доступа к передней камере глаза, рассечения входа в переднюю камеру глаза, отрезания лоскутов и роговичной рефракционной операции. Регулируемый хомут содержит регулировочное средство или механизм позиционирования, выполненный с возможностью регулирования для изменения положения системы держателя линзы относительно регулируемого хомута для изменения аппланации линзы относительно поверхности глаза, и регулируемый хомут выполнен с возможностью переключения между центральной аппланацией и расширенной аппланацией контактной линзы без отключения указанного хомута от нецентральной области поверхности глаза. Применение изобретения позволит увеличить точность и эффективность операции по удалению катаракты. 16 з.п.ф-лы, 10 ил.
Реферат
ПЕРЕКРЕСТНАЯ ССЫЛКА НА РОДСТВЕННУЮ ЗАЯВКУ
[0001] В настоящей заявке, в соответствии с кодексом законов США, раздел 35, §119, заявляется приоритет по предварительной заявке на патент США с серийным номером 13/336324, поданной 23 декабря 2011 года, полное содержание которой включено в настоящий документ посредством ссылки.
ОБЛАСТЬ ТЕХНИКИ
[0002] Данный патентный документ относится к интерфейсам пациента для офтальмологической хирургии. Более того, данный патентный документ относится к интерфейсам пациента с переменной аппланацией для многостадийных офтальмологических хирургических операций.
УРОВЕНЬ ТЕХНИКИ
[0003] Многие офтальмологические хирургические операции могут быть выполнены за счет фоторазрушения или отсечения целевой офтальмологической ткани с помощью лазерного луча фемтосекундных импульсов. Отсечение может быть выполнено сканированием фокусного пятна лазерного луча в двух- или трехмерной схеме сканирования. Каждый фемтосекундный импульс может создавать плазменный или кавитационный пузырек в фокусном пятне лазера. Слой этих микроскопических пузырьков может делить целевую ткань на две части, создавая макроскопический хирургический разрез. Объем этих пузырьков может вызывать волюметрическое фоторазрушение целевой ткани.
[0004] Минимальная плотность энергии импульса, способная создавать плазму в ткани, называется порогом плазмы. Порог плазмы является специфическим для каждой офтальмологической ткани. Импульсы с плотностью энергии ниже порога плазмы не вызывают образование пузырьков. С другой стороны, импульсы с плотностью энергии, существенно превышающей порог плазмы, могут вызывать коллатеральное повреждение и нежелательные термические эффекты в целевой ткани. Поэтому существующие офтальмологические хирургические системы обычно разрабатывают для получения лазерных импульсов с энергией импульса, лишь в меру превышающей порог плазмы. Такие системы могут создавать заданные разрезы целевой ткани с ограниченным или минимальным термическим эффектом и коллатеральным повреждением, обусловленными избытком энергии лазерных импульсов.
[0005] Даже если система разработана для получения лазерного луча с плотностью энергии, превышающей порог плазмы в пределах всей схемы санирования, в реальных условиях плотность энергии лазерного луча может падать ниже порога плазмы в пределах части указанной схемы сканирования. В этих частях целевая ткань не будет фоторазрушена или разрезана, уменьшая эффективность офтальмологической хирургической операции. Следовательно, первоочередной задачей при разработке хирургических лазерных систем является сохранение плотности энергии лазерного луча на немного более высоком уровне относительно порога плазмы в пределах всей схемы сканирования офтальмологических хирургических операций.
[0006] На плотность энергии лазерного луча могут влиять несколько факторов. Плотность энергии пропорциональная пиковой интенсивности лазерного луча в фокусном пятне и обратно пропорциональна площади фокусного пятна. Площадь фокусного пятна обычно составляет порядка (2-5 микрометров)2. Эта площадь фокусного пятна зависит, помимо прочего, от числовой апертуры лазерного луча, от качества оптических элементов хирургической лазерной системы и от рассеяния лазерного луча при его прохождении через офтальмологическую ткань после выхода из оптического элемента. Площадь фокусного пятна не может быть уменьшена ниже его дифракционно-ограниченного значения, определенного волновой природой света. В принципе, некоторые из наиболее эффективных оптических элементов могут обеспечивать лазерный луч с фокусным пятном, близким к дифракционно-ограниченному значению в схеме сканирования в пределах хирургического объема.
[0007] К сожалению, в реальности лазерные лучи зачастую не достигают дифракционного ограничения по меньшей мере в некоторых частях схемы сканирования из-за искажений самого лазерного луча, искажений оптических элементов, сканирующих-фокусирующих луч, и искажений в самой ткани. Следовательно, сохраняется задача разработки систем и способов, которые уменьшают и минимизируют искажения лучей даже в реальных применениях, так чтобы лазерный луч мог быть доставлен с плотностью энергии, которая превышает порог плазмы во всей схеме сканирования, но только на небольшое значение, в ходе офтальмологических операций.
КРАТКОЕ ОПИСАНИЕ
[0008] Фемтосекундная лазерная офтальмологическая хирургия в настоящее время применяется для различных офтальмологических операций, включая, среди прочего, создание роговичного слоя для операций LASIK, интрастромальные операции и операции по удалению катаракты. Эти операции включают создание насечек, разрезов и фоторазрушений в различных участках роговицы, капсулы хрусталика и хрусталика. В частности, первая стадия операции по удалению катаракты может включать капсулотомию в капсуле хрусталика и фоторазрушение, лизис хрусталика, рассечение хрусталика или операцию по удалению катаракты в хрусталике глаза. Хрусталик расположен в глубокой центральной области глаза: максимальная глубина zc находится в диапазоне 3-10 мм, но латерально с ограниченным центральным радиусом rc в диапазоне 2-5 мм или 3-4 мм. Здесь глубина zc может быть измерена от верхней точки глаза, где роговица стыкуется с оптическим элементом лазерной системой, а латеральный радиус rc может быть измерен по оптической оси глаза или с помощью лазерной системы.
[0009] После первой стадии операции по удалению катаракты может следовать вторая стадия, концентрирующаяся на роговице, которая может включать формирование разрезов входа, разрезов доступа, лимбальных послабляющих разрезов, дугообразных разрезов или артернализованного лоскута в роговице. Эти разрезы могут быть сформированы в оболочечной периферической роговичной области: на меньшей глубине zp 0-2 мм, но на больших периферических радиусах между rc и rp, где периферический радиус rp может быть в диапазоне 4-9 мм или 5-8 мм.
[0010] Многие офтальмологические хирургические лазерные системы увеличивают точность прицеливания лазерного луча за счет стыковки интерфейса пациента (PI) на глазу для его иммобилизации. Интерфейс пациента, как правило, содержит контактную линзу в непосредственном контакте с роговицей для направления лазерного луча из оптической системы в офтальмологическую ткань. Образование контактной поверхности между контактной линзой интерфейса пациента и роговицей зачастую называют аппланацией. Интерфейс пациента также может содержать всасывающее кольцо, которое соединено с глазом за счет вакуумного всасывания. При опускании PI на глаз, на всасывающее кольцо может быть наложено вакуумное всасывание, так чтобы атмосферное давление давило на интерфейс пациента и обеспечивало наложение контактной линзы на глаз.
[0011] Большинство операций по удалению катаракты начинается со стыковки PI на роговице для иммобилизации глаза. После такой стыковки выполняют калибровочные измерения целевых областей для точного направления хирургического лазерного луча, после чего выполняют первую и вторую стадии хирургической операции. В ходе всей хирургической операции стыковку не снимают, чтобы сохранить глаз на месте. Это позволяет использовать первоначальную калибровку в течение всей хирургической операции и предотвращает необходимость повторной стыковки PI, для которой может потребоваться дополнительное время.
[0012] К сожалению, поскольку давление, накладываемое интерфейсом пациента на глаз, увеличивается при аппланации, оно может деформировать офтальмологические ткани глаза и границы, разделяющие их. И поскольку коэффициенты преломления различных тканей различны, то при прохождении лазерного луча через деформированные границы деформированных офтальмологических тканей, на своем пути к целевой области он претерпевает искажения, которые не были включены в расчеты при разработке системы. Эти неучтенные искажения могут увеличивать размер фокусного пятна настолько, что плотность энергии лазерного луча падает ниже предела плазмы, препятствуя надлежащему разрезанию целевых тканей и, таким образом, количественно уменьшая эффективность операции.
[0013] В конкретном примере капсулотомии высокое давление PI может сморщивать роговицу. Поскольку коэффициент преломления роговичной ткани отличается от коэффициента преломления внутриглазной жидкости за ней, лазерный луч может претерпевать повышенные искажения на границе между сморщенной роговицей и внутриглазной жидкостью, на своем пути к хрусталику, что обусловливает снижение плотности его энергии до значений ниже порога плазмы. Такой ослабленный луч может быть не в состоянии разрезать капсулу хрусталика, оставляя позади частично связанную ткань и, таким образом, приводя к незавершенности капсулотомии. Неполная капсулотомия требует дополнительного разрезания хирургом с помощью механических инструментов, которые имеют гораздо более низкую точность и могут вызывать нежелательные разрывы ткани.
[0014] Помимо уменьшения плотности энергии луча, сморщивание роговицы также переориентирует поверхность раздела роговицы и внутриглазной жидкости, потенциально изменяя направление лазерного луча от заданной цели.
[0015] Наконец, давление интерфейса пациента может вносить также другие типы нежелательных последствий, таких как смещение и наклон заданного хрусталика, что представляет собой дополнительный механизм, обусловливающий тот факт, что лазерный луч не достигает заданной цели.
[0016] Следовательно, лазерные системы и хирургические способы, которые снижают давление интерфейса пациента на роговицу, могут уменьшать негативные эффекты рассмотренных выше трех проблем, и, таким образом, обеспечивать улучшенную хирургическую точность и качество.
[0017] Проблемы, связанные с давлением PI, сморщивающим роговицу, могут быть уменьшены осознанием того, что такое сморщивание имеет отрицательный эффект только если луч направлен через границу сморщенной роговицы при его прохождении к целевой области за роговицей, поскольку только при таком ходе луча граница сморщенной роговицы искажает луч, уменьшая его плотность энергии.
[0018] Для извлечения выгоды из этого понимания, следует напомнить, что луч направляется и сканируется за роговицей только во время первой стадии операции по удалению катаракты, при выполнении капсулотомии и фоторазрушения хрусталика. Следует отметить, что на этой первой стадии, при сканировании луча на больших глубинах z, он сканируется только в центральной области глаза в пределах центрального радиуса rc в диапазоне 2-5 мм или 3-4 мм. Следовательно, первую стадии операции по удалению катаракты можно выполнить, если интерфейс пациента дает лишь частичный контакт с роговицей, ограниченный до центральной области. Следует отметить, что такой частичный контакт может быть осуществлен наложением лишь частичного давления, меньшего, чем полное давление, необходимое для обеспечения полного контакта с центральной и периферической областью роговицы.
[0019] Таким образом, сморщивание роговицы может быть уменьшено и, следовательно, плотность энергии может сохраняться на уровне выше порога плазмы в течение всей первой стадии операции по удалению катаракты, с помощью интерфейса пациента, который может обеспечивать лишь частичное давление для достижения лишь частичного контакта между глазом и интерфейсом пациента в течение первой стадии, с последующим обеспечением расширенного или полного контакта с помощью повышенного или полного давления на второй стадии операции по удалению катаракты. Отрицательные последствия сморщивания, обусловленного полным давлением, на второй стадии могут быть значительно снижены, поскольку лазерный луч на второй стадии сканируется в схеме сканирования лишь в пределах роговицы, поэтому луч не пересекает границу деформированной роговицы и внутриглазной жидкости перед его достижением цели в схеме сканирования.
[0020] Однако представленное выше описание не может быть использовано в существующих жестких интерфейсах пациента, поскольку в существующих системах при плотной стыковке PI на заданном месте, указанная стыковка не может и не должна больше изменяться. Это обусловлено тем, что при снятии стыковки между первой и второй стадиями операции по удалению катаракты, для увеличения аппланации с частичной на полную, необходима повторная стыковка PI, для которой требуется повторная калибровка измерений и хирургического планирования, а также увеличенное время хирургической операции: оба пункта представляют собой значительные недостатки.
[0021] Напротив, если аппланация нового типа интерфейса пациента может быть изменена без снятия стыковки, то первая фаза операции по удалению катаракты может быть выполнена лишь с частичной аппланацией, при которой PI лишь частично контактирует с центральной частью роговицы в пределах контактного радиуса rc в диапазоне 2-5 мм или 3-4 мм. Такая частичная аппланация может быть достигнута наложением лишь частичного давления, что приводит к ограничению или отсутствию сморщивания роговицы, таким образом, предотвращая падение плотности энергии луча ниже порога плазмы, искажение направленности луча и смещение хрусталика.
[0022] После того, как капсулотомия и фоторазрушение хрусталика на первой стадии практически завершено, аппланация такого переменно-аппланационного интерфейса пациента может быть увеличена с частичной на полную или расширенную, для выполнения второй стадии операции по удалению катаракты, без снятия стыковки. Полная или расширенная аппланация может быть достигнута увеличением давления до полного для увеличения контактного радиуса от центрального радиуса rc до периферического радиуса rp в диапазоне 4-9 мм или 5-8 мм. При увеличении давления до полного давления, возможное сморщивание поверхности между роговицей и внутриглазной жидкостью обусловливает лишь ограниченное ухудшение или отсутствие ухудшения хирургических характеристик, поскольку на второй стадии операции по удалению катаракты разрезы выполняются лишь в пределах роговичной ткани и, следовательно, лазерный луч не проходит через поверхность между сморщенной роговицей и внутриглазной жидкостью до достижения его цели в схеме сканирования.
[0023] В альтернативном способе применения таких переменно-аппланационных интерфейсов пациента, описанные выше первая и вторая хирургические стадии могут быть выполнены в обратном порядке. Хирург может начать с выполнения периферических роговичных разрезов, с последующими центральными разрезами в хрусталике и капсуле. При таком способе переменно-аппланационный интерфейс пациента может быть сначала соединен с глазом при полном давлении для выполнения роговичной стадии операции, с последующим уменьшением давления до частичного значения и выполнением фоторазрушения хрусталика и капсулотопии при уменьшенном сморщивании или без сморщивания роговицы.
[0024] Таким образом, представленные выше соображения демонстрируют, что новые типы интерфейса пациента, которые могут изменять свою аппланацию в ходе операции по удалению катаракты, могут избегать или существенно уменьшать три перечисленных недостатка некоторых из существующих жестких интерфейсов пациента: уменьшение плотности энергии, изменение направления лазерного луча и сдвиг хрусталика.
[0025] В широком и общем понимании, в данном патентном документе описаны такие новые типы переменно-аппланационного интерфейса пациента. Варианты реализации этих переменно-аппланационных интерфейсов пациента могут содержать систему держателя линзы, подключаемую к удаленному концу офтальмологической хирургической лазерной системы; контактную линзу, поддерживаемую системой держателя линзы и выполненную с возможностью обеспечения контакта с поверхностью глаза; и регулируемый хомут, соединенный по меньшей мере с одним из элементов: системой держателя линзы и контактной линзой, и выполненный с возможностью соединения с нецентральной областью поверхности глаза для аккомодации контактной линзы для контакта центральной области поверхности глаза с центральной аппланацией, для обеспечения возможности переключения между центральной аппланацией и расширенной аппланацией, и для аккомодации контактной линзы для контакта расширенной области поверхности глаза, превышающей по размеру центральную область, с расширенной аппланацией.
[0026] В других вариантах реализации переменно-аппланационный интерфейс пациента может содержать систему держателя линзы, подключаемую к удаленному концу офтальмологической хирургической лазерной системы, при этом указанная система держателя линзы выполнена с возможностью поддержания центральной контактной линзы, выполненной с возможностью обеспечения контакта с центральной областью поверхности глаза с центральной аппланацией, с возможностью замены центральной контактной линзы на расширенную контактную линзу и с возможностью поддержания расширенной контактной линзы, выполненной с возможностью обеспечения контакта с расширенной областью поверхности глаза, превышающей по размеру центральную область, с расширенной аппланацией; и регулируемый хомут, соединяемый по меньшей мере с одним из элементов: системой держателя линзы, центральной контактной линзой и расширенной контактной линзой, и выполненный с возможностью соединения с нецентральной областью поверхности глаза
[0027] В других вариантах реализации способ офтальмологической операции может включать присоединение системы держателя линзы к удаленному концу офтальмологической хирургической лазерной системы; соединение регулируемого хомута с периферической областью поверхности глаза, при этом указанный регулируемый хомут связан по меньшей мере с одним из элементов: системой держателя линзы и контактной линзой; соединение контактной линзы с центральной областью поверхности глаза, при этом указанная контактная линза имеет центральную аппланацию и поддерживается системой держателя линзы; обеспечение возможности переключения между центральной аппланацией и расширенной аппланацией с помощью регулируемого хомута; и соединение контактной линзы с расширенной областью поверхности глаза, превышающей по размеру центральную область, с расширенной аппланацией.
[0028] В других вариантах реализации способ офтальмологической операции может включать присоединение системы держателя линзы к удаленному концу офтальмологической хирургической лазерной системы; соединение регулируемого хомута с периферической областью глаза, при этом указанный регулируемый хомут связан по меньшей мере с одним из элементов: системой держателя линзы и контактной линзой; соединение контактной линзы с глазом при аппланации; и изменение аппланации контактной линзы с сохранением соединения регулируемого хомута с глазом.
КРАТКОЕ ОПИСАНИЕ ЧЕРТЕЖЕЙ
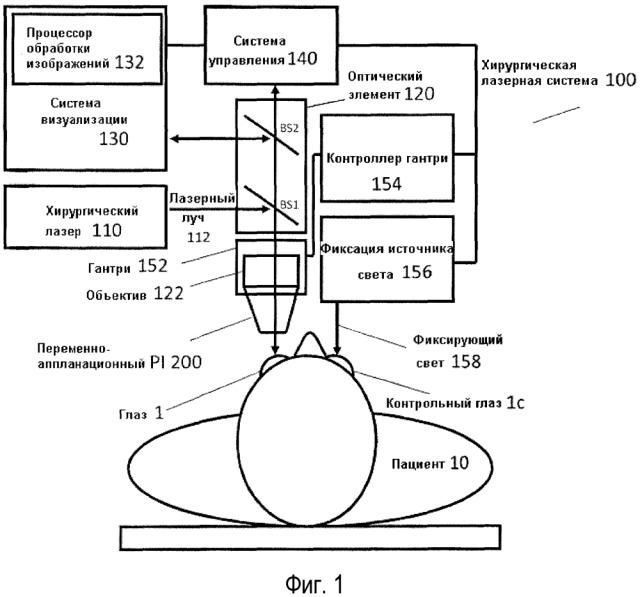
[0029] Фиг. 1 иллюстрирует офтальмологическую хирургическую лазерную систему.
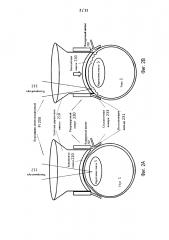
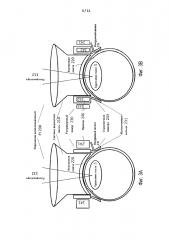
[0030] Фиг. 2A-B иллюстрируют переменно-аппланационный интерфейс пациента.
[0031] Фиг. 3A-B иллюстрируют вариант реализации переменно-аппланационного интерфейса пациента с приводом.
[0032] Фиг. 4A-B иллюстрируют вариант реализации переменно-аппланационного интерфейса пациента с гибким соединителем.
[0033] Фиг. 5A-B иллюстрируют вариант реализации переменно-аппланационного интерфейса пациента.
[0034] Фиг. 6A-B иллюстрируют вариант реализации переменно-аппланационного интерфейса пациента.
[0035] Фиг. 7A-B иллюстрируют вариант реализации переменно-аппланационного интерфейса пациента.
[0036] Фиг. 8A-D иллюстрируют вариант реализации переменно-аппланационного интерфейса пациента.
[0037] Фиг. 9 иллюстрирует способ выполнения офтальмологической операции.
[0038] Фиг. 10 иллюстрирует способ выполнения офтальмологической операции.
ПОДРОБНОЕ ОПИСАНИЕ
[0039] В данном патентном документе описаны варианты реализации переменно-аппланационного интерфейса пациента (VA-PI), который может уменьшать сморщивание роговичной ткани при офтальмологических операциях.
[0040] Фиг. 1 иллюстрирует офтальмологическую хирургическую лазерную систему 100. Офтальмологическая хирургическая лазерная система 100 может содержать хирургический лазер 110, который может генерировать и связывать хирургический лазерный луч 112 в оптический элемент 120 в светоделительной пластине BS1. Хирургический лазе 110 может быть способен генерировать импульсный лазерный луч с длиной импульса в фемтосекундном или пикосекундном диапазоне. Оптический элемент 120 может перенаправлять и доставлять импульсный лазерный луч 112 в глаз 1 пациента 10 через объектив 122 и переменно-аппланационный интерфейс пациента VA-PI 200.
[0041] Лазерная система 100 также может содержать систему визуализации 130. Система визуализации 130 может давать одно или несколько изображений для хирурга-офтальмолога для увеличения точности офтальмологической операции. Это изображение может содержать стереоскопическое микроскопное изображение, видеоизображение, Шеймпфлюг-изображение или изображение оптической когерентной томографии (ОКТ). Изображение может анализироваться процессором обработки изображений 132.
[0042] Созданное изображение может отображаться на системе управления 140 для получения направляющей информации для хирурга. Одна из функций системы управления 140 может заключаться в направлении хирурга для выравнивания центра глаза 1 и центра или оси оптического элемента 120 для оптимизации стыковки. В некоторых вариантах реализации система управления 140 может включать видеомонитор для отображения видеоизображения видео-микроскопа. В других вариантах реализации система управления может содержать ОКТ дисплей для отображения ОКТ изображения, созданного системой визуализации 130. В других вариантах реализации система управления 140 может отображать как видеоизображение, так и ОКТ изображение.
[0043] Кроме того, система управления 140 может содержать направляющий дисплей для направления хирурга по результатам обработки изображения процессором обработки изображений 132. Например, направляющий дисплей системы управления 140 может содержать целевое изображение или изображение прицела, наложенное на видеоизображение глаза 1, для указания размещения оптического центра или оси оптического элемента 120, посредством этого обеспечивая хирургу возможность определить положение глаза 1 относительно оси оптического элемента 120. В других системах система управления 140 может отображать одну или несколько стрелок, чтобы хирург мог выполнить корректирующее действие для выравнивания оптического элемента 120 и глаза 1.
[0044] Коррекция выравнивания может быть выполнена хирургом или процессором хирургической лазерной системы 100 в ответ на направляющую информацию, отображенную системой управления 140. Например, некоторые варианты реализации лазерной системы 100 могут содержать гантри 152 или контроллер гантри 154 для латерального движения объектива 122 и его выравнивания с центром глаза 1 в ходе процедуры стыковки. Движение гантри 152 может компенсировать латеральное или поперечное несовпадение глаза 1 и оптического элемента 120.
[0045] Вращательное или угловое несовпадение глаза 1 и оптической оси оптического элемента 120 может быть компенсировано фиксацией источника света 156, который проецирует фиксирующий свет 158 в контрольном глазу 1с. Пациент 10 может получить инструкции следовать за движением фиксирующего света 158. Когда хирург регулирует фиксирующий свет 158, он или она следит за движением видеоизображения глаза 1 относительно целевого изображения и оптической оси оптического элемента 120 на направляющем дисплее управляющей системы 140 и продолжает регулировку фиксирующего света 158, пока глаз 1 не будет выровнен с оптической осью оптического элемента 120 до заданной степени.
[0046] Фиг. 2А-В иллюстрируют один из вариантов реализации переменно-аппланационного интерфейса пациента (VA-PI) 200, который может содержать систему держателя линзы 210, подключаемую к удаленному концу офтальмологической хирургической лазерной системы 100, такой как объектив 122; контактную линзу 220, поддерживаемую системой держателя линзы 210 и выполненную с возможностью обеспечения контакта с поверхностью глаза, такой как роговица. VA-PI 200 может дополнительно содержать регулируемый хомут 230, который может быть соединен по меньшей мере с одной системой держателя линзы 210 и с контактной линзой 220. Регулируемый хомут 230 может быть выполнен с возможностью соединения с нецентральной или периферической областью поверхности глаза для аккомодации контактной линзы 220 для контакта центральной области поверхности глаза с центральной аппланацией, для аккомодации контактной линзы 220 для контакта с расширенной областью поверхности глаза, превышающей по размеру центральную область, с расширенной аппланацией, и для обеспечения возможности переключения между центральной аппланацией и расширенной аппланацией. Расширенная область может содержать центральную область и периферическую область поверхности глаза. Поверхность глаза может распространяться за пределы роговицы глаза.
[0047] Использование описанного в настоящем документе проекта VA-PI 200 может минимизировать сморщивание роговицы на первой стадии операции по удалению катаракты, когда лазерный луч 112 направлен только на линзу 5 глаза 1 для выполнения операции по удалению катаракты, капсулотомии, лизиса хрусталика, фоторазрушения или рассечения хрусталика. Следовательно, использование вариантов реализации VA-PI 200 во время первой стадии операции по удалению катаракты позволяет избежать падения плотности энергии до значения ниже порога плазмы в какой-либо части схемы сканирования, искажения направления лазерного луча под действием поверхности между сморщенной роговицей и внутриглазной жидкостью, и смещения или вращения линзы 5. По всем этим причинам использование вариантов реализации VA-PI 200 может увеличивать точность и эффективность операции по удалению катаракты.
[0048] VA-PI 200 с таким регулируемым хомутом 230 может обеспечивать возможность переключения между центральной аппланацией и расширенной аппланацией контактной линзы 220 во время или в ходе офтальмологической операции, без отключения указанного регулируемого хомута 230 от нецентральной или периферической области поверхности глаза. Сохранение такого соединения может быть преимущественным, поскольку повторная установка соединения или повторная стыковка после отключения может занимать время и вносить случайные ошибки, тогда как время имеет первостепенное значение в офтальмологической хирургии.
[0049] В некоторых вариантах реализации VA-PI 200 регулируемый хомут 230, выполненный с возможностью переключения между центральной аппланацией и расширенной аппланацией, может содержать регулируемый хомут 230, выполненный с возможностью переключения с центральной аппланации на расширенную аппланацию, или переключения с расширенной аппланации на центральную аппланацию.
[0050] В некоторых вариантах реализации VA-PI 200 регулируемый хомут 230 может быть интегрирован с системой держателя линзы 210. В некоторых случаях регулируемый хомут 230 может быть частью системы держателя линзы 210.
[0051] В некоторых вариантах реализации регулируемый хомут 230 может содержать всасывающее кольцо 231, которое может образовывать герметичный контакт с поверхностью глаза, и вакуумный шланг 232 для соединения всасывающего насоса (не показан) со стыковочной камерой 233, образованной контактной линзой 220, всасывающим кольцом 231 и поверхностью глаза. Всасывающее кольцо 231 может содержать кольцо, юбку, конус или любую другую структуру, способную обеспечивать герметичное соединение с поверхностью глаза.
[0052] Как рассмотрено выше, такой VA-PI 200 может обеспечивать возможность того, что контактная линза 220, будучи в контакте с центральной областью поверхности глаза, позволяет с помощью офтальмологической хирургической лазерной системы 100 выполнять лазерную операцию по удалению катаракты, капсулотомию, лизис хрусталика, фоторазрушение или рассечение хрусталика глаза. Кроме того, такой VA-PI 200 может обеспечивать возможность того, что контактная линза 220, будучи в контакте с расширенной областью поверхности глаза, позволяет с помощью офтальмологической хирургической системы 100 выполнять лимбальные послабляющие разрезы, дугообразные разрезы, рассечение доступа к передней камере глаза, рассечение входа в переднюю камеру глаза, отрезание лоскутов или роговичную рефракционную операцию. Как и ранее, центральный радиус rc центральной области может быть в диапазоне 2-5 мм, в некоторых вариантах реализации - в диапазоне 3-4 мм, тогда как периферический радиус rp периферической области может быть в диапазоне 4-9 мм, в некоторых вариантах реализации - в диапазоне 5-8 мм.
[0053] Фиг. 2А иллюстрирует, что на первой стадии операции по удалению катаракты, когда лазерный луч 112 направлен только на линзу 5, VA-PI 200 может контактировать только с центральной частью роговицы с центральным радиусом rc, и, следовательно, роговичная ткань может сморщиваться лишь незначительно или вовсе не сморщиваться.
[0054] Фиг. 2В, напротив, иллюстрирует, что во время второй стадии операции по удалению катаракты накладывают более высокое давление для увеличения радиуса контакта с центрального радиуса rc до периферического радиуса rp, роговичная ткань может существенно сморщиваться, как показано. Хотя это сморщивание может приводить к одной или нескольким из вышеописанных трех проблем для капсулотомии или операции по удалению катаракты, оно не имеет большого значения для роговичных операций, которые выполняют на второй стадии, поскольку на этой второй стадии лазерный луч направлен только на роговичные мишени и, следовательно, лазерный луч не пересекает сморщенную границу перед попаданием в цель.
[0055] Как и ранее, в некоторых вариантах реализации порядок выполнения первой и второй хирургической стадии может быть изменен. Соответственно, VA-PI 200 сначала может быть использован с более высоким давлением, что приводит к контакту контактной линзы 220 с расширенной областью поверхности глаза, с последующим снижением давления, что приводит к контакту контактной линзы 220 лишь с центральной областью поверхности глаза.
[0056] В некоторых вариантах реализации VA-PI 200 аппланация может регулироваться хирургом вручную. Например, VA-PI 200 может содержать механизм позиционирования, который может стабилизировать систему держателя линзы 210 в диапазоне положений, в которых ее устанавливает хирург. Механизм позиционирования может быть основан на механическом трении, регулировочных винтах, рычагах или широком ряде блокирующих механизмов.
[0057] Фиг. 3А-В иллюстрируют, что в других вариантах реализации офтальмологическая хирургическая лазерная система 100 может содержать привод 240 для регулировки аппланации. Привод 240 может быть соединен с системой держателя линзы 210, регулируемым хомутом 230, контактной линзой 220 или любой их комбинацией. Привод 240 может содержать механическую, фрикционную, пружинную, адгезивную, пневматическую, химическую, термическую, магнитную, электрическую или электромагнитную систему. Привод 240 может приводиться в действие двигателем, пьезоэлектрической системой, электронной системой управления, пружинной системой или электромагнитной системой. Привод 240 может приводить в действие регулируемый хомут 230 с обеспечением возможности переключения аппланации контактной линзы 220.
[0058] Фиг. 3А иллюстрирует, что в некоторых вариантах реализации привод 240 может содержать активизатор-контроллер 241 снаружи VA-PI 200, такой как электрический двигатель, пьезоэлектрический привод, механический привод или электромагнитную систему, которая может двигать систему держателя линзы 210 относительно уже состыкованного всасывающего кольца 231, обеспечивая посредством этого изменение аппланации контактной линзы 220ю
[0059] Фиг. 3В иллюстрирует, что в других вариантах реализации часть активизатора-контроллера 241 привода 240 может сохраняться снаружи VA-PI 200, тогда как другая часть 242 указанного привода 240 может быть интегрирована в VA-PI 200. В таких вариантах реализации внешняя часть 241 может быть способа оказывать воздействие на встроенную часть 242 для изменения аппланации контактной линзы 220.
[0060] В некоторых вариантах реализации регулируемый хомут 230, выполненный с возможностью аккомодации контактной линзы 220 с центральной аппланацией, может содержать регулируемый хомут 230, выполненный с возможностью установки контактной линзы 220 в первое положение линзы; регулируемый хомут 230, выполненный с возможностью аккомодации контактной линзы 220 с расширенной аппланацией, может содержать регулируемый хомут 230, выполненный с возможностью установки контактной линзы 220 во второе положение линзы; и регулируемый хомут 230, выполненный с возможностью переключения с центральной аппланации на расширенную аппланацию, может содержать регулируемый хомут 230, выполненный с возможностью изменения положения контактной линзы 220 между первым положением линзы и вторым положением линзы.
[0061] В тех вариантах реализации, которые включают привод 240, указанный привод 240 может приводить в действие регулируемый переключатель 230, обеспечивая возможность переключения между центральной аппланацией и расширенной аппланацией за счет изменения положения контактной линзы 220.
[0062] Здесь контактная линза 220, будучи в первом положении линзы, как при установке на первую глубину z, может обеспечивать контакт контактной линзы 220 с поверхностью глаза или роговицей в пределах центрального радиуса rc в диапазоне 2-5 мм или 3-4 мм, что обеспечивает возможность выполнения с помощью офтальмологической хирургической лазерной системы 100 одной из вышеперечисленных операций по удалению катаракты, тогда как контактная линза 220, будучи во втором положении линзы, как при установке на вторую глубину z, может обеспечивать контакт контактной линзы 220 с поверхностью глаза или роговицей в пределах периферического радиуса rp в диапазоне 4-9 мм или 5-8 мм, что дает возможность выполнять с помощью офтальмологической хирургической лазерной системы 100 одной или вышеперечисленных роговичных операций.[0063] Фиг. 4А-В иллюстрируют, что в некоторых вариантах VA-PI 200 может быть цельного типа и содержать гибкие соединитель 234, который может соединять с регулируемый хомут 230 с системой держателя линзы 210, выполненной с возможностью принятия первой конфигурации соединителя относительно положения контактной линзы 220 в первом положении линзы, с возможностью принятия конфигурации соединителя второй конфигурации относительно положения контактной линзы 220 во втором положении линзы; и с возможностью изменения конфигурации между первой конфигурацией соединителя и второй конфигурацией соединителя.
[0064] Гибкий соединитель 234 может содержать широкий ряд материалов, включая гибкий материал, пластик, деформируемый материал, эластичный материал, пружинистый материал и магнитную муфту.
[0065] Первая конфигурация соединителя гибкого соединителя 234 может быть расширенной конфигурацией, а второе положение соединителя может быть сжатой конфигурацией. Гибкий соединитель 234 может быть зафиксирован в первой и второй конфигурации соединителя, среди прочего, с помощью блокирующего механизма, механизма позиционирования, фрикционного механизма и электромагнитного механизма.
[0066] Фиг. 5А-В иллюстрируют, что в некоторых вариантах реализации VA-PI 200 может состоять из двух частей, системы держателя линзы 210 и регулируемого хомута 230, которые могут быть разделены или представляют собой отдельные элементы. В таких вариантах реализации VA-PI 200 может содержать механизм позиционирования 235, который может быть выполнен с возможностью аккомодации системы держателя линзы 210 и регулируемого хомута 230 для принятия первого положения относительно положения контактной линзы 220 в первом положении линзы, аккомодации системы держателя линзы 210 и регулируемого хомута 230 для принятия второго положения относительно положения контактной линзы 220 во втором положении линзы и с возможностью переключения между первым относительным положением и вторым относите