Метод заготовки и применения аутологичных эритроцитов из пуповинной крови для коррекции анемии у новорожденных
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к акушерству, неонатологии и трансфузиологии, и может быть использовано для заготовки аутоэритроцитов из пуповинной крови у новорожденных. Способ включает следующие этапы: этап сбора образцов пуповинной крови, этап обработки, закладки на хранение и выбраковку образцов, этап предтрансфузионной обработки образцов пуповинной крови. При этом на этапе предтрансфузионной подготовки отделяют эритроцитарную массу от плазмы путем центрифугирования при ускорении 3768 g в течение 15 минут при температуре +4°С. Затем образцы аутоэритромассы проходят процедуру отмывания аутоэритроцитов от консерванта и гемолизированных клеток, образовавшихся в процессе хранения образца пуповинной крови. Для этого в пакет с аутоэритромассой добавляют 100 мл стерильного физиологического раствора натрия хлорида в соотношении пуповинная эритромасса к физиологическому раствору 1:1 и центрифугируют при ускорении 1971 g в течение 10 минут при температуре +4°. После этого с помощью плазмоэкстрактора надосадочную жидкость удаляют. Отмытые пуповинные эритроциты фильтруют через микроагрегатный фильтр. Все образцы аутологичных эритроцитов пуповинной крови проходят контроль качества: определяют степень гемолиза и количественные показатели клеток крови, гемоглобина и гематокрита. Изобретение позволяет проводить коррекцию анемии у новорожденных путем однократной гемотрансфузии, без возникновения посттрансфузионных осложнений, связанных с переливанием донорских компонентов крови. 11 табл., 3 пр.
Реферат
Изобретение относится к медицине, в частности, к акушерству, неонатологии и трансфузиологии.
Сущность метода заключается в сборе пуповинной крови в предназначенные для этого одноразовые пластиковые трансфузионные системы, с последующим хранением аутологичной пуповинной крови в течение 21 дня и с последующим получением и применением аутоэритроцитов из пуповинной крови для лечения анемии у новорожденных. Настоящая методика является единственным доступным и безопасным на сегодняшний день методом аутодонорства в неанатологии (1, 2, 3, 4).
Предлагаемый метод предназначен для врачей акушеров-гинекологов, неонатологов и трансфузиологов, работающих в перинатальных центрах, родильных домах, детских многопрофильных больницах, в отделениях трансфузиологии многопрофильных лечебных учреждений.
Одним из основных методов лечения анемии у новорожденных детей является трансфузия донорских эритроцитсодержащих компонентов крови. Гемотрансфузионная терапия донорскими компонентами крови сопряжена с общеизвестными факторами риска передачи гемотрансмиссивных инфекций, развития иммуноопосредованных и посттрансфузионных осложнений. Гемотрансфузии эритроцитсодержащих компонентов донорской крови в неонатологии помимо вышеперечисленных факторов риска усугубляются тем, что кровь взрослых доноров отличается по клеточному, биохимическому и метаболическому составу от крови новорожденных, нанося огромный вред иммунной системе и гомеостазу ребенка и сводя на нет эффекты других лечебных воздействий (5, 6, 7). Использование аутогемотрансфузий, хорошо зарекомендовали себя в общемедицинской практике у взрослых, а в периоде новорожденности невозможно в силу объективных причин, связанных с техническими ограничениями сбора и обработки малых объемов крови (7, 8, 9, 10).
Благодаря взаимодействию различных служб и специалистов в условиях Федерального Центра акушерства, гинекологии и перинатологии стало возможным решение широкого круга задач по изучению и применению компонентов аутологичной пуповинной крови у новорожденных хирургического профиля. Пуповинная кровь является единственным источником аутокомпонентов крови в неонатологии, пуповинные аутоэритроциты, выделенные из цельной пуповинной крови, являются безопасным и эффективным средством для купирования анемий различного генеза в неонатологии (11, 12, 13, 14, 15, 16, 20).
Известен способ заготовки и клинического применения аутологичных пуповинных эритроцитов описанный Imura K, Kawahara Н, Kitayama Y, Hosono S, Mugishima H, Nakano Y., Murabayashi M., Shimada M., Minato M, Takahashi S., Harada K., Ikeda Т., Fukuzawa M., который заключается в:
1 Этап - сбор ПК
Для сбора пуповинной крови во время абдоминального родоразрешения и родов per vias naturales, пуповину клеммируют и пересекают обычным способом как можно ближе к ребенку в течение 2-5 секунд с момента рождения. Затем дистальный конец пуповинного канатика обрабатывают марлевым тампоном, обильно пропитанным раствором октенисепта на протяжении 10 см в месте предполагаемой пункции, в направлении от плаценты к зажиму (сверху вниз). Вена пуповины распознается визуально как одиночный сосуд, имеющий наибольший диаметр, по сравнению с более тонкими артериями пуповины, идущими параллельно друг другу.
Пунктирование вены пуповины производят иглой, входящей в состав системы для сбора и фракционирования пуповинной крови, после чего контейнер опускают на 80-100 см ниже уровня пункции, помещая его на стерильный лоток. Также для интенсификации процесса сбора рекомендует производить массирующие движения вдоль пуповинного канатика в направлении от плацентарного его конца к месту пункции. Выраженное спадение вены пуповины при отсутствии тока крови в контейнер, несмотря на вращательные движения иглой и массирующие движения, свидетельствует о сборе максимально возможного объема пуповинной крови и окончании манипуляции.
Учитывая то, что игла, входящая в состав указанной системы была разработана с учетом особенностей структуры стенки именно пуповинной вены и имеет значительно больший диаметр, чем игла аналогичных систем для заготовки донорской крови, время сбора максимального объема (до 150 мл) крови не превышает 1,5-2 минуты.
При проведении кесарева сечения манипуляции с пуповинной веной проводятся медицинской сестрой или врачом на значительном удалении от операционной раны и, при правильном их выполнении, ни в коем случае не препятствуют наложению хирургами зажимов на мышцу матки в зоне разреза, плаценту из матки до окончания сбора пуповинной крови не удаляют.
По окончании сбора магистраль, идущую от иглы к первичному контейнеру, перекрывают имеющимися в системе специальными клапанами, после чего образец маркирует, и передают для дальнейшей обработки в отделение трансфузиологии либо другое профильное отделение, сертифицированное на работу по заготовке и хранению компонентов крови.
2 этап - обработка, закладка на хранение и выбраковка образцов
В отделении, занимающемся обработкой и хранением компонентов крови, полученный из родильного отделения образец взвешивается и регистрирует. Пригодными для получения пуповинной эритроцитной массы считаются образцы цельной крови массой не менее 60 г. Образцы меньшей массы фиксируются в журнале, после чего - утилизируются.
Трубка, соединяющая иглу с первичным контейнером клеммируется при помощи ручного механического запаивателя и металлических клемм либо запаивается диэлектрическим запаивателем в трех точках на расстоянии не менее 3 см от первичного контейнера.
После этого образец центрифугируют при ускорении 2700 g в течение 6 минут. Плазму переводят в параллельный контейнер, трубка которого находится на верхней части первичного контейнера, с помощью стандартного ручного плазмоэкстрактора (фракционатора компонентов крови), а эритроцитную массу переводят самотеком в конечный контейнер, расположенный в нижней части первичного. Трубку конечного контейнера заполняют эритроцитной массой на протяжении не менее 8 см и трижды клеммируют либо запаивают: один раз - на расстоянии не менее 5 см от контейнера, второй и третий - на расстоянии 8-10 см. Пуповинную эритромассу взвешивают и выбраковывают образцы массой менее 20 г.
В случае заготовки аутоэритроцитной массы пуповинной крови, плазма является побочным продуктом, поэтому утилизируют. Однако получение плазмы однородного ярко-красного цвета, свидетельствующее о гемолизе, может служить причиной утилизации образца с соответствующей записью в журнале. Контейнер с готовой пуповинной эритроцитной массой маркируется этикеткой. Промаркированные образцы аутологичной эритроцитной массы хранятся в предназначенном для этого холодильнике при постоянной температуре +4°C в течение 21 дня.
3 этап - предтрансфузионная подготовка
При необходимости трансфузии аутоэритроцитов первых суток хранения образец оценивают визуально на наличие макроскопически видимых агрегатов. При их отсутствии проводят трансфузию без какой-либо подготовки. В случае наличия сгустков добавляют в пакет физиологический раствор из расчета 1 мл на 10 мл эритромассы, перемешивают и фильтруют образец через микроагрегационный фильтр, после чего проводят трансфузию.
Начиная с 8х суток хранения, образцы аутоэритромассы отмывают путем центрифугирования. Для этого в пакет добавляют 100 мл физиологического раствора и центрифугируют при ускорении 1500 g в течение 2 минут. Затем с помощью плазмоэкстрактора физиологический раствор удаляют, отмытые эритроциты фильтруют через микроагрегатный фильтр и определяют массу конечного продукта.
По истечении 21 суток хранения невостребованные образцы утилизируются в установленном в данном учреждении порядке.
Недостатки метода:
1. На II этапе фракционирования при центрифугировании и разделении образца пуповинной крови на пуповинные эритроциты и пуповинную плазму механически разрушается большое количество клеток пуповинной крови: эритроцитов, лейкоцитов и их субпопуляций, а также удаляется аутоплазма, которая имеет протективный эффект на пуповинные эритроциты, что подтверждалось высоким процентом гемолиза компонента.
2. На III этапе предтрансфузионной подготовки образцы аутоэрмассы из пуповинной крови не проходят должной обработки в виде отмывания и последующей фильтрации, что необходимо выполнять независимо от сроков хранения.
3. Нет необходимого и должного контроля качества заготавливаемых образцов пуповинных аутоэритроцитов: на этапе заготовки - контроля на стерильность и исследования количественного и качественного состава клеток пуповинной крови. На этапе готового образца аутоэритроцитов - контроль клеточного состава и процента гемолиза компонента.
Задачей изобретения является разработка эффективного, качественного и безопасного метода заготовки аутоэритроцитов из пуповинной крови для лечения анемий у новорожденных, который предполагает снизить применение донорских компонентов крови для новорожденных и нивелировать риск развития посттрансфузионных осложнений.
Описание метода:
I - Этап сбора образцов пуповинной крови аналогичен мировым стандартам и представленному выше методу. Внесенные усовершенствования касаются: хранения цельной пуповинной крови без фракционирования до момента необходимости переливания аутоэритроцитов из пуповинной крови новорожденному с анемией; проведения лабораторного контроля заготавливаемых аутокомпонентов пуповинной крови: экспресс исследование на стерильность и исследование клеточного состава заготавливаемого образца.
II - Этап - обработка, закладка на хранение и выбраковка образцов пуповинной крови.
В отделение заготовки компонентов крови проводится контрольное взвешивание полученного из родильного отделения образца пуповинной крови на электронных весах и регистрация. Пригодными считаются образцы цельной крови массой не менее 60 г, прошедшие клеточный и бактериальный контроль.
Перед закладкой на хранение магистраль, соединяющая иглу с первичным контейнером, запаивается диэлектрическим запаивателем в трех точках на расстоянии не менее 3 см от первичного контейнера. Прошедшие контроль образцы этикетируются и хранятся в специально
предназначенном для этого медицинском холодильнике в соответствии с групповой принадлежностью при постоянной средней температуре +4°C (от +2°C до +6°C) в течение 21 дня. В случае истечения данного срока хранения невостребованные образцы пуповинной крови подвергаются утилизации.
III - Этап - предтрансфузионная обработка образцов ПК
При возникновении клинической ситуации, требующей трансфузии эритроцитов, образец пуповинной крови подвергается специальной предтрансфузионной подготовке и контрольному исследованию с последующей передачей компонента в отделение для выполнения аутотрансфузии новорожденному.
Фракционирование пуповинной крови осуществляют путем центрифугирования при ускорении 3768 g в течение 15 минут при температуре +4°С. Плазму переводят в параллельный контейнер, магистраль которого находится на верхней части первичного контейнера, с помощью стандартного плазмоэкстрактора, а аутоэритроцитную массу переводят самотеком в конечный контейнер, расположенный в нижней части системы для хранения крови. Затем образцы аутоэритромассы отмывают от консерванта и гемолизированных клеток, образовавшихся в процессе хранения образца ПК. Для этого в пакет добавляют 100 мл стерильного физиологического раствора натрия хлорида в соотношении - эритромасса к физиологическому раствору 1:1 и центрифугируют при ускорении 1971 g в течение 10 минут при температуре +4°С. Затем с помощью плазмаэкстрактора надосадочную жидкость удаляют, а отмытые эритроциты фильтруют через микроагрегантный фильтр. Далее образцы отмытых аутоэритроцитов из пуповинной крови проходят второй этап контроля качества - определение степени гемолиза эритроцитов в образце путем анализа на свободный гемоглобин на гемоанализаторе с последующим вычислением степени в процентах. При степени гемолиза более 1% образцы подвергаются выбраковке и утилизируются.
При определении низкой (<1%) степени гемолиза эритроцитов образцы считались годными для применения. Магистраль конечного контейнера заполняют отмытыми аутоэритроцитами ПК на протяжении не менее 8 см и трижды запаивают: один раз - на расстоянии не менее 5 см от контейнера, второй и третий - на расстоянии 8-10 см. Отмытые аутоэритроциты из пуповинной крови маркируют этикеткой, которая содержит: фамилию, имя, отчество матери, номер истории болезни, группу крови матери, группу крови ребенка, дату и время отмывания эритроцитов, дату заготовки компонента, массу продукта, подпись врача, ответственного за обработку образца. Срок годности компонента после предтрансфузионной подготовки - 24 часа.
IV - Этап - клиническое применение аутологичных отмытых пуповинных эритроцитов
Показаниями к трансфузии аутологичных отмытых эритроцитов из пуповинной крови в неонатологии является коррекция анемий у новорожденных. Необходимый для гемотрансфузии объем аутоэритроцитов рассчитывают по формуле 1:
где Hbц - целевое значение гемоглобина, Hba - актуальное значение гемоглобина.
Объем переливаемых аутоэритроцитов из пуповинной крови при этом составляет от 10 до 20 мл/кг.
Перед переливанием контейнер с аутологичными отмытыми эритроцитами ПК визуально оценивают на предмет целостности упаковки и соответствия данных маркировки препарата крови паспортным данным пациента, включая группу и резус-фактор крови новорожденного ребенка. После чего проводят пробы на совместимость, согласно Приказу МЗ РФ №183н.
Перед гемотрансфузией контейнер с отмытыми аутологичными эритроцитами ПК согревают до температуры 37°C в аппарате для размораживания и подогрева крови и компонентов и в ламинарном шкафу производят забор компонента в одноразовый стерильный шприц. После чего к шприцу присоединяют инфузионную систему. Трансфузия проводят через шприцевой инфузионный насос. Согласно Приказам №363 и №183н проводят трехкратную биологическую пробу (внутривенное введение 1-2 мл аутоэритроцитов) и, при отсутствии патологических реакций на введение, осуществляют трансфузию отмытых аутоэритроцитов из пуповинной крови.
Скорость инфузии соответствуют рекомендуемой в неонатальной практике и составляет 5 мл/кг/час. В течение переливания и последующих часов после проводится мониторинг гемодинамических показателей и оксигенации, визуальная и количественная оценка диуреза, термометрия. В течение суток после трансфузии, но не ранее пяти часов после ее окончания, у новорожденного проводят контрольные клинические анализы крови и мочи.
Эффективность применения отмытых аутоэритроцитов из пуповинной крови следует оценивать по клиническим данным (нормализация цвета кожных покровов, нормализация давления, снижение частоты сердечных сокращений, купирование отдышки, нормализация диуреза), лабораторным исследованиям (прирост уровня гемоглобина, гематокрита, увеличения количества эритроцитов), сведениях об отсутствии осложнений и реакций на проведение гемотрансфузионной терапии во время трансфузии и спустя 1 сутки (гемолитические, аллергические, анафилактические и пирогенные реакции, расстройства диуреза, изменения цвета и количества мочи). Так же оценивают клинические данные об эффективной регенерации послеоперационной раны - заживление первичным натяжением, уменьшению инфекционной нагрузки, снижению сроков госпитализации в сравнение с проводимой гемотрансфузионной терапии донорскими компонентами крови.
Следующие клинические примеры наглядно доказывают эффективность и безопасность применения отмытых аутоэритроцитов из пуповинной крови в неонатологии:
Клинический пример гемотрансфузии аутоэритроцитов у новорожденных №1:
Истории развития новорожденного К.
Ребенок находился в отделении хирургии, реанимации и интенсивной терапии новорожденных с 17.11.11 по 16.12.11 г.
Диагноз:
основной - Тератома крестцово-копчиковой области II типа.
осложнения - Несостоятельность послеоперационной раны.
Постгеморрагическая анемия.
сопутствующий - нет.
Дата родов: 17.11.11. 19.57
Пол: женский.
Масса тела при рождении: 3540 г.
Длина: 55 см. Окружность головы: 35 см. Окружность груди: 33 см.
Акушерский анамнез матери: I беременность.
Течение беременности: I триместр - б/о, II триместр - скрининг в норме, по данным УЗИ - тератома крестцово-копчиковой области с 26 недель, обострение хронического пиелонефрита, III триместр - б/о.
Роды: I своевременные оперативные роды по показаниям со стороны ребенка.
Апгар: 8/9 баллов.
Группа крови матери: А (II) вторая, Rh (+) положительный.
Группа крови ребенка: А (II) вторая, Rh (+) положительный. Фенотип системы резус: CcDeeCw-Kотр.
Течение раннего неонатального периода:
При поступлении состояние ребенка расценено как средней тяжести за счет объемного образования крестцово-копчиковой области. Начато кормление молочной смесью «Нутрилон», кормление усваивала. Сердечно-легочная деятельность удовлетворительная.
В крестцово-копчиковой области обнаружено объемное образование мягко-эластической консистенции, смешанного кистозно-солидного строения, размерами 100×80×80 мм, покрытое кожей с участками истончения. Образование безболезненное при пальпации.
Выполнено УЗИ промежности, МРТ малого таза, внутритазовый компонент распространяется до уровня гребней подвздошных костей.
Ребенок подготовлен к оперативному лечению.
22.11.11. Операция: Удаление тератомы крестцово-копчиковой области. Резекция копчика.
Течение послеоперационного периода гладкое, на ИВЛ находилась в течение 26 часов после вмешательства, после экстубации дыхательных нарушений не было. ИТ получает по катетеру, установленному в подмышечную вену слева.
Кормление молочной смесью «Нутрилон» начато с 1 послеоперационных суток, усваивала, питание усваивает, срыгиваний нет, прибавки в весе удовлетворительные.
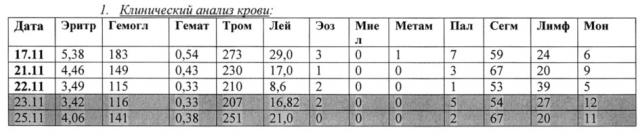
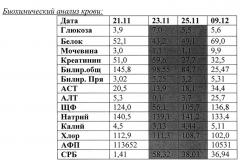
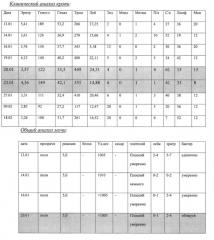
В связи с явлениями постгеморрагической анемии на 2-е сутки после операции выполнено переливание отмытых аутоэритроцитов из пуповинной крови. Гемотрансфузионная терапия протекала без осложнений и реакций на введение, температура не повышалась, диурез в норме. Эффективность проводимой гемотрансфузионной терапии удовлетворительная: клинически отмечалась нормализация гемодинамических показателей, прирост гемоглобина: до трансфузии гемоглобин - 116 г/л; после - 141 г/л, гематокрит: до - 33%, после - 38%, из биохимического исследования отмечено нормализация показателей, прироста общего и прямого билирубина не отмечено, лабораторные и макроскопические показатели мочи без патологических изменений.
В дальнейшей терапии гемотрансфузий у новорожденного не потребовалось.
Послеоперационная рана заживала первичным натяжением, дренаж из ретроректального пространства удален на 6 п/о сутки, на 13 послеоперационные сутки сняты швы.
По результатам УЗИ мягких тканей промежности и малого таза данных за скопление свободной жидкости и объемных образований не обнаружено.
В настоящее время состояние ребенка удовлетворительное, стабильное. Не температурит. Кормится грудным молоком и "Нутрилон " до 130,0-160,0 мл, сосет хорошо, не срыгивает. Кожный покров бледно-розовый, микроциркуляция удовлетворительная. В легких дыхание пуэрильное, хрипов нет. ЧД = 40-45 в минуту. Сердечная деятельность удовлетворительная, ЧСС = 130-135 в минуту. Живот не вздут, мягкий, безболезненный. Печень +2,0 см. Мочеиспускание свободное, диурез достаточный. Стул самостоятельный, желтый, в достаточном количестве.
ПРОВЕДЕННОЕ ОБСЛЕДОВАНИЕ:
5. УЗИ внутренних органов:
18.11.11-05.12.11 - внутренние органы без патологии. Почки расположены типично, контуры ровные, размеры по возрасту, паренхима 10 мм; ЧЛС - норма. Печень, селезенка, надпочечники без патологии. Свободной жидкости в брюшной полости нет.
УЗИ мягких тканей:18.11.11 - тератома состоит из большого числа кистозных образований различного диаметра, паренхиматозный компонент с большим количеством сосудов.
УЗИ мягких тканей:23.11.11-25.11.11 - небольшое количество свободной жидкости в проекции дренажа послеоперационной раны.
УЗИ мягких тканей:05.12.11 - область послеоперационной раны без особенностей. Свободная жидкость в брюшной полости отсутствует.
ЭХО-КГ (20.11,27.11.11): Сердце имеет 4-х камерное строение. Ход магистральных сосудов правильный. ООО - 4 мм. Данных за ВПС нет.
6. УЗИ головного мозга: 18.11-05.12.11 - структуры головного мозга правильно расположены и сформированы. Рисунок борозд и извилин по возрасту. Ликворная система не расширена. Кисты сосудистого сплетения справа 3 мм. В КТВ гематомы в стадии кистообразования 2-3 мм диаметром. Заключение: умеренные гипоксические изменения вещества головного мозга.
7. Рентгенография грудной полости и брюшной полости (22.11.2011): Легкие обычной воздушности, усиление сосудистого рисунка. Сердце и крупные сосуды не смещены, не расширены. Пневматизация кишечника обычная. Плевральные полости без видимой жидкости. Центральный венозный катетер типично расположен.
8. ЭКГ21.11, 27.11.11 - Ритм синусовый. ЭКГ в пределах возрастной нормы.
9. MP718.11.11. - Объемное образование в пресакральной области следует расценивать как крестцово-копчиковую тератому, связи с дуральным мешком не прослеживается.
10. Гистологическое заключение: доброкачественная зрелая тератома крестцово-копчиковой области (степень незрелости 1), кистозно-солидный вариант.
Состояние при выписке: удовлетворительное.
Масса при выписке: 3818 г.
Клинический пример применения аутоэритроцитов у другого новорожденного №2:
Выписка из истории развития новорожденного Е.
Ребенок находился в отделении с 13.01.2015 по 16.02.15
Клинический диагноз:
Основной: Гастрошизис. (Q79.3).
Осложнения: Висцеро-абдоминальная диспропорция. (Q43.8).
Сопутствующие: ВЖК IIA справа. (Р52.1). ЦИ I. (Р91.0). Асфиксия легкой степени при рождении. (Р21.1). Малый к сроку гестации. (Р05.1).
Недоношенность 36 недель. (Р07.3).
Дата родов: 13.01.14 00:30
Пол: мужской
Масса тела: 2085 г.
Длина: 43 см Окр. головы: 30,5 см Окр. груди: 28 см, Окр. плеч: 32.
Заболевания матери: миопия высокой степени.
Акушерский анамнез: I беременность, I роды.
Роды: преждевременные оперативные роды на 36 неделе гестации, кесарево сечение по показаниям со стороны ребенка.
Течение беременности: 1 триместр - без особенностей, 2 триместр - анемия легкой степени (мальтофер), 3 триместр - в 34-35 недель выявлен ВПР - гастрошизис.
Околоплодные воды: светлые.
Апгар: 6/8 баллов.
Мероприятия в род. зале: санация верхних дыхательных путей, согревание лучистым теплом, постановка зонда в желудок, эвакуировано 100 мл зеленого отделяемого, на петли кишечника наложена стерильная повязка, наложен зажим на пуповину.
Группа крови матери: АВ (IV) четвертая, Rh (+) положительный
Группа крови ребенка: А (II) вторая, Rh положительный
Фенотип системы резус: CCeeCw-Kотр.
Течение раннего неонатального периода: состояние при рождении тяжелое, обусловленное наличием порока развития - гастрошизиса, ранним периодом адаптации, малыми размерами для гестационного возраста, легкой асфиксией при рождении.
В респираторной терапии не нуждался. Гемодинамика оставалась стабильная без кардиотонической терапии. После предоперационной подготовки, 13.01.2015 в возрасте 6 ч.ж. произведено оперативное вмешательство. Из-за явлений висцеро-абдоминальной диспропорции выполнена операция формирования временной брюшной полости, органы частично погружены в брюшную полость, частично в стерильный пластиковый контейнер, который подшит к краю дефекта передней брюшной стенки.
Течение анестезии относительно гладкое. Отмечалась кровоточивость, в связи с чем интраоперационно проводилась трансфузия СЗП. Перенес удовлетворительно. В послеоперационном периоде отмечалась тенденция к гипотензии, в терапию был включен Допамин, затем Добутрекс в максимальных дозах до 10 и 5 мкг/кг/мин соответственно. В дальнейшем дозы препаратов с уменьшением. Обезболивался адекватно.
На 6 с.ж. после предоперационной подготовки, 19.01.2015 выполнен второй этап оперативного вмешательства - отсроченная пластика передней брюшной стенки.
Течение анестезии относительно гладкое. Отмечалась кровоточивость, в связи с чем проводилась трансфузия СЗП. Уровень гемоглобина по КОС перед операцией составил 117 г/л. Учитывая повышение кровоточивости, уровень гемоглобина, интраоперационно проводилась гемотрансфузия аутоэритроцитов. Терапия протекала без осложнений и реакций на введение нет, температура не повышалась, диурез в норме. Эффективность проводимой гемотрансфузионной терапии удовлетворительная: клинически отмечалось нормализация гемодинамических показателей, прирост гемоглобина: до трансфузии гемоглобин - 122 г\л; после - 149 г/л, гематокрит: до - 35%; после - 42%, из биохимического исследования крови: снижение уровня общего и прямого билирубина, лабораторные и макроскопические показатели мочи без патологических изменений. Гемотрансфузий у новорожденного в дальнейшей терапии не потребовалось.
В послеоперационном периоде состояние оставалось стабильным. Кардиотоническая терапия со снижением и последующей отменой на 9/3п.о. Обезболивался адекватно Фентанилом, затем Трамалом с отменой на 12/6 п.о.
Антибактериальная терапия начата с рождения. На 5 с.ж. отмечался стойкий субфебрилитет, в связи с чем, на 6 с.ж. была произведена смена антибактериальной терапии на Ванкомицин + Сульперазон. На 14 с.ж., учитывая эпизоды гипертермии, отрицательную динамику по результатам обследования, произведена смена антибактериальной терапии на Зивокс + Тиенам - с положительным эффектом.
В послеоперационном периоде проводилась стимуляция ЖКТ Прозерином. Аускультативно перистальтика выслушивалась со 1 п.о. суток. Стул получен на 11/5 п.о. сутки.
На 13 сутки жизни на 7-е послеоперационные сутки начата энтеральная нагрузка глюкозо-солевой смесью. Однократно отмечалось срыгивание. Нагрузка была продолжена. На 15 с.ж./15/9п.о. начато энтеральное кормление молочной смесью Нутрилон ПГ в разведении 1:60 капельно через зонд. Усваивал. Энтеральная нагрузка с расширением. В настоящий момент кормится по 30,0-40,0 мл молочной смесью Нутрилон ПГ из соски, усваивает.
На 17 с.ж./17/11 п.о. по данным НСГ - ВЖК IIa. В динамике без прогрессирования.
На 22 с.ж./22/16 п.о. был консультирован неврологом. Выставлен диагноз: синдром мышечной дистонии. ЦИ I. В терапию добавлен Элькар.
В настоящее время состояние удовлетворительное, кормится молочной смесью «Нутрилон Пепти Гастро» по 70,0-80,0 мл через 3 часа, усваивает, не срыгивает, в весе прибавляет. Операционная рана зажила первичным натяжением, швы сняты на 27 сутки. Живот умеренно вздут, мягкий, перистальтика кишечника активная, стул желтый, к/образный, самостоятельный до 6 раз в сутки. Диурез адекватный, самостоятельный.
УЗИ органов брюшной полости от 20.01.15: Печень: правая доля 61 мм, толщина 1 сегмента около 40%, паренхима повышенной эхогенности. Желчный пузырь сомкнут, стенка уплотнена. Холедох не расширен. Поджелудочная железа обычной структуры и эхогенности. Свободная жидкость не выявляется. Селезенка 47×28,5 мм, обычной структуры. Почки: левая 41×24, ЧЛК 6,5 мм; правая 45×25, ЧЛК 8 мм. Мочеточники не визуализируются. Надпочечники не увеличены.
Состояние при выписке: удовлетворительное
Вес при выписке: 3068 грамм.
Клинический пример №3:
Выписка из истории развития новорожденного Б.
Ребенок находился в отделении с 16.03.2014 по 25.04.14
Диагноз:
Основной: Гастрошизис (Q79.3).
Осложнения: Висцеро-абдоминальная диспропорция.
Сопутствующий: Врожденная пневмония.
ВЖК2а-б
Кровоизлияние в большую цистерну под намет мозжечка ЦИ II
Гипертензионно-гидроцефальный синдром в стадии регресса.
Синдром мышечной дистонии.
Анемия
Асфиксия легкой степени при рождении.
Маловесный к сроку гестации.
Дата родов: 16.03.14 11:15
Пол: мужской
Масса тела: 2581 г.
Длина: 47 см Окр. головы: 34 см Окр. груди: 32 см.
Заболевания матери: детские инфекции, миопия сл. степени, хр. бронхит.
Акушерский анамнез: I беременность, I роды.
Роды: своевременные оперативные роды на 38 неделе гестации, кесарево сечение по показаниям со стороны ребенка.
Течение беременности: 1 триместр - ОРВИ в 12 недель без повышения температуры тела, 2 триместр - по данным УЗИ ВПР - гастрошизис у плода, 3 триместр - анемия беременных (препараты железа).
Околоплодные воды: желтые.
Апгар: 7/8 баллов.
Мероприятия в род. зале: санация верхних дыхательных путей, согревание лучистым теплом, постановка зонда в желудок (50 мл желтого отделяемого), на петли кишечника наложена стерильная повязка, наложен зажим на пуповину.
Группа крови матери: А (II)вторая, Rh положительный
Группа крови ребенка: А (II) вторая, Rh положительный
Фенотип системы резус: ccDEeCw-Kотр.
Течение раннего неонатального периода: состояние при рождении тяжелое, обусловленное наличием порока развития - гастрошизиса, ранним периодом адаптации, малыми размерами для гестационного возраста, асфиксией при рождении.
Со 2 часа жизни отмечалась отрицательная динамика в состоянии ребенка. Присоединились явления дыхательной недостаточности: участие вспомогательной мускулатуры в акте дыхания, при аускультации выслушиваются влажные и крепитирующие хрипы с обеих сторон. Начато проведение ИВЛ. Тоны сердца ясные, частота сокращений = 130-140 в 1 минуту.
Живот мягкий, справа от пупочного кольца дефект передней брюшной стенки размером 2,5×2,5 см, через который пролабируют петли кишечника темно-багрового цвета, не покрытые фибринозным налетом, петли разделены, блестящие влажные. По желудочному зонду необильное застойное отделяемое. После очистительной клизмы отошел меконий в умеренном количестве.
При осмотре наружных половых органов - сформированы по мужскому типу.
После предоперационной подготовки в течение 5 часов ребенку проведена 16.03.14. операция: Ревизия брюшной полости, создание временной брюшной полости. Произведено частичное погружение петель кишечника в брюшную полость. В связи с явлениями висцеро-абдоминальной пропорции полностью погрузить петли кишечника в брюшную полость не удалось, сформирована временная брюшная полость из стерильного пластикового контейнера.
Течение послеоперационного периода тяжелое, находился на ИВЛ. Получал антибактериальную, симптоматическую терапию. При перевязках увеличивали давление на конгломерат органов временной брюшной полости. На фоне проводимого лечения состояние органов с выраженной положительной динамикой, отек уменьшился, объем конгломерата сократился на две трети.
На 4 с.ж./4п.о. выполнен второй этап хирургического лечения:
20.03.14 г Операция - Отсроченная пластика передней брюшной стенки.
Петли кишечника погружены в брюшную полость. Произведена пластика передней брюшной стенки.
Течение анестезии гладкое. ИВЛ в режиме нормовентиляции в течение 8 суток, после экстубации требовал дотации кислорода до 45% в течение суток. В дальнейшем дыхательная недостаточность не нарастала, в дополнительном кислороде не нуждался.
С целью коррекции анемии в раннем послеоперационном периоде проведена трансфузия отмытых аутоэритроцитов из пуповинной крови - с положительной динамикой. Эффективность проводимой гемотрансфузионной терапии удовлетворительная: клинически отмечалось нормализация гемодинамических показателей, прирост гемоглобина: до трансфузии - 98 г\л, после - 111 г\л, гематокрита: до - 29%, после - 33%, из биохимического исследования крови: отмечена нормализация показателей, прироста общего билирубина не отмечено, лабораторные и макроскопические показатели мочи без патологических изменений. Гемотрансфузий у новорожденного в дальнейшей терапии не потребовалось.
На 9 с.ж./9/5п.о. отмечалась отрицательная динамика в клиническом состоянии ребенка: наросли явления инфекционного процесса, дыхательной недостаточности, связанные с течением врожденной пневмонии, угнетение ЦНС. На фоне консервативной терапии состояние легких с положительной динамикой, явления дыхательной недостаточности полностью купированы к 31/27 и/о суткам.
По данным НСГ на 9/5 п/о сутки отмечали нарастание объемов полостей желудочков. Ребенок был консультирован неврологом, рекомендовано проведение МРТ головного мозга, по данным которого выявлены признаки последствий ВЖК, кровоизлияния под наметом мозжечка, в полость большой затылочной цистерны. Наблюдали MP-картину смешанной неоклюзионной гидроцефалии. По данным ЦФМ: определяли одиночные разряды эпиактивности по левой лобно-теменно области. Установлен диагноз: Гипоксически-геморрагическое поражение ЦНС (ЦИ II, ВЖК IIa, кровоизлияние под намет мозжечка, в большую затылочную цистерну). Синдром угнетения ЦНС. Гипертензионно-гидроцефальный синдром. Начата нейропротекторная терапия Цитофлавином. В дальнейшем состояние ребенка с положительной динамикой. При контрольном проведении ЭЭГ типичной эпилептической активности не зарегистрировано. В последующем на фоне метаболической и ноотропной терапии состояние с положительной динамикой, при контрольном осмотре невролога - рекомендовано пролонгирование терапии под наблюдением специалиста.
С 1-х суток жизни получает парентеральное питание. Пассаж по кишечнику восстановился к 14/10 п/о суткам. На 15/11-е сутки после операции начата энтеральная нагрузка глюкозо-солевой смесью, затем питание смесью «Нутрилон Пепти Гастро». В динамике объем питания сцеженным грудным молоком и мол. смесью «Нутрилон Безлактозный» увеличен до 70,0 мл, усваивает, не срыгивает, в весе прибавляет. Учитывая признаки угнетения ЦНС, течение врожденной пневмонии и отсутствие сосательного рефлекса длительно получал зондовое питание. Зонд из желудка удален на 32/28 и/о сутки. В дальнейшем сосет самостоятельно, медленно, дробно, объем усваивает, в весе прибавляет.
Осмотрен офтальмологом 26.03.14, 16.04.14 - в лекарственной терапии не нуждается.
В настоящее время состояние удовлетворительное, кормится сцеженным грудным молоком и мол. смесью «Нутрилон безлактозный» по 70,0-80,0 мл через 3 часа, усваивает, не срыгивает, в весе прибавляет. Операционная рана зажила первичным натяжением, швы сняты на 27 сутки. Живот умеренно вздут, мягкий, перистальтика кишечника активная, стул желтый, к/образный, самостоятельный до 8 раз в сутки. Диурез адекватный, самостоятельный.
Состояние при выписке: удовлетворительное
Вес при выписке: 3330 гр.
Предлагаемый метод заготовки и клинического применения в неонатологии отмытых аутоэритроцитов из пуповинной крови позволяет эффективно и безопасно проводить гемотрансфузионную терапию у новорожденных с анемией. Метод доступен для применения во всех акушерских и неонатальных стационарах, при наличии отделений трансфузиологии и заготовки компонентов крови, не требует дополнительного оборудования и прост в технологическом воспроизведении.
Использование пуповинных аутоэритроцитов позволяет эффективно корригировать анемию у новорожденных с различными патологиями, проводить гемотрансфузии однократно, не вызывая системно-воспалительных реакций, а также не является фактором риска посттрансфузионных осложнений, связанных с переливанием донорских компонентов крови.
Источники информации
1. Gullenchmidt М. Legal issues of transfusion alternatives. In: Transfu