Способ лечения гормонально-активных опухолей надпочечников
Иллюстрации
Показать всеИзобретение относится к медицине, эндокринной хирургии и может быть использовано для лечения гормонально-активных опухолей надпочечников путем радиочастотного воздействия на опухоль с помощью источника электромагнитного излучения. Для этого при выявлении повышения уровня гормонов, соответствующих выявленной опухоли, проводят визуализацию опухоли и ее пространственного взаимоотношения с окружающими органами и сосудами с последующей радиочастотной термоабляцией (РЧТА) опухоли. РЧТА проводят в два этапа под визуальным эндоскопическим контролем с применением интраоперационного эндоскопического ультразвукового исследования. На первом этапе проводят РЧТА центральной части визуализированной опухоли в течение 3-х мин при температуре 90-105 градусов Цельсия и мощности 70-90 Вт при введенных на глубину 1,0-1,5 см проводниках радиочастотного электрода. На втором этапе проводят повторную РЧТА с теми же режимами времени, температуры и мощности, что и на первом этапе, но в объеме всей опухоли в границах найденного ее контура. В процессе лечения проводят оценку его адекватности путем исследования уровня гормонов опухоли, а также их дополнительный контроль через 6 и 12 месяцев после термоабляции. Способ обеспечивает полную деструкцию опухоли при значительном сокращении продолжительности наркоза пациента для проведения РЧТА, максимальное снижение риска интра- и послеоперационных осложнений за счет более точной визуализации опухоли под эндовидеоконтролем, сохранение целостности органа, его эндокринной функции, гормонального гомеостаза организма, стойкий и стабильный лечебный эффект. 1 з.п. ф-лы, 10 пр., 10 табл.
Реферат
Изобретение относится к области медицины, в частности к эндокринной хирургии, и может быть использовано для лечения гормонально-активных опухолей надпочечников. С помощью радиочастотного воздействия формируется очаг локальной гипертермии, приводящий к коагуляционному некрозу опухоли. Учитывая, что предлагаемый способ является малоинвазивным и органосохраняющим, он может быть использован в качестве альтернативы оперативному вмешательству, выполняемому традиционным хирургическим доступом - лапаротомным или лапароскопическим. Описанный метод позволяет сохранить надпочечник и избежать применения заместительной и поддерживающей гормональной терапии в дальнейшем. Долгое время, в отсутствии достаточного развития инструментальных методов обследования, большинство объемных образований надпочечников являлись случайными находками при проведении патологоанатомических исследований. Так, по данным сводной аутопсийной статистики, распространенность случайно выявленных опухолей надпочечника составляет от 1 до 32%, в среднем - 6% [1]. По данным компьютерной томографии (КТ) «случайные» образования надпочечника выявляются приблизительно у 4-6% обследованных пациентов [5]. С развитием визуализирующих методов исследования, частота выявления опухолей надпочечников в человеческой популяции значительно возросла.
Патогенез и клиническая картина гормонально-активных опухолей надпочечников обусловлены гиперпродукцией тех или иных стероидных гормонов тканью опухоли. Так, при избыточном выделении глюкокортикоидов развивается синдром гиперкортицизма, выработка опухолью минералокортикоидов лежит в основе первичного гиперальдостеронизма, избыточная выработка катехоламинов происходит при феохромоцитоме. Нередко наблюдается картина смешанной секреции, когда новообразование продуцирует несколько гормонов, различных по своему биологическому действию на организм.
Кортикостерома является наиболее распространенной среди всех корковых опухолей надпочечников. Частота встречаемости составляет 10 случаев на 1 млн. населения в год. Среди общего числа пациентов с эндогенным гиперкортицизмом, кортикостерома выявляется в 15-20% случаев. Адренокортикальные опухоли в 90% случаев имеют доброкачественную природу [2].
Альдостерома - опухоль коркового слоя надпочечников, вырабатывающая избыточная количество альдостерона. При первичном гиперальдостеронизме эта продукция альдостерона является автономной, не зависящей от влияния различных регулирующих факторов. В то время как при вторичном гиперальдостеронизме, повышение продукции альдостерона надпочечниками сопутствует целому ряду других соматических заболеваний. Распространенность первичного гиперальдостеронизма (синдром Конна) у больных с артериальной гипертензией (АГ) составляет до 17% от всех случаев АГ и до 35% случаев вторичных (симптоматических) артериальных гипертензий [2].
Феохромоцитома - гормонально-активная опухоль, активно секретирующая катехоламины (адреналин или норадреналин). Феохромоцитома чаще всего локализуется в надпочечниках - в их мозговом слое, однако в ряде случаев встречается и вненадпочечная локализация феохромоцитомы. Популяционная частота заболевания считается невысокой и составляет от 1 на 10 тыс. до 1 на 200 тыс. населения, заболеваемость - 1 наблюдение на 2 млн. человек в год [3].
Золотым стандартом в лечении опухолей надпочечника в настоящее время является - хирургическое вмешательство в объеме адреналэктомии с опухолью. При этом операция выполняется как открытым хирургическим так и лапароскопическим способом [6-7]. Однако данные объемы оперативного вмешательства являются весьма травматичными, могут приводить к возникновению различных осложнений (вплоть до летального исхода) и не позволяют сохранить гормональный гомеостаз организма и анатомическую целостность органа.
Частота послеоперационных осложнений при выполнении адреналэктомий, в зависимости от выбора доступа оперативного вмешательства, варьирует от 3,2% до 20% и включает в себя повреждение соседних органов и магистральных сосудов, сопровождающихся нарушением жизненно важных функций и интра- и послеоперационных кровотечений, а также инфекционные осложнения [8-9].
При выполнении адреналэктомий, по поводу гормонально-активных опухолей надпочечников, в ряде случаев развивается хроническая надпочечниковая недостаточность, требующая назначения незамедлительной заместительной терапии кортикостероидами (в случае кортикостером иногда пожизненная) [4]. У больных с эндогенным гиперкортицизмом крайне высок риск возникновения нагноения послеоперационной раны, связанной с присоединением вторичной инфекции, из-за общего снижения иммунитета и сопутствующего сахарного диабета.
В связи с увеличением общей частоты обнаружения опухолей надпочечников, возрастает количество операций у пациентов в старшей возрастной группе (в возрасте до 30 лет опухоли надпочечников встречается приблизительно у 0,2% обследованных, но в группе пациентов старше 70 лет частота возрастает до 7%). И в связи с этим, возникает необходимость лечения пациентов с множественными сопутствующими заболеваниями, а это требует использования менее травматичных и малоинвазивных методов [8, 10-12].
Одним из самых успешных и динамически развивающихся направлений онкологии является способ локальной термоабляции. Способ очень эффективен (сопоставим по эффективности с хирургическим вмешательством), минимально инвазивен. Несмотря на сравнительно короткую историю клинического применения, локальная деструкция опухоли в настоящее время широко используются при лечении пациентов со злокачественными опухолями печени, почек, легких, поджелудочной железы и других органов [13-15].
Следует отметить, что до настоящего времени способ радиочастотной термоабляции для лечения гормонально-активных опухолей надпочечников (альдостером и кортизолсекретирующих аденом, феохромоцитом) в России не применялся. Хотя случаи применения этого способа в мире описаны, но являются немногочисленными [10-12,16-19]. Сеансы радиочастотной термоабляции (РЧА) проводились как посредством чрескожной пункции опухоли под КТ навигацией, так лапароскопически. Размер опухоли также является важным фактором для достижения полного некроза опухоли. Чем меньше максимальный диаметр опухоли, тем больше вероятность достижения локального некроза опухоли. Хотя сравнимые по клинической эффективности данные получены и при больших размерах опухолей [17, 20].
Наиболее близким к заявляемому изобретению является способ радиочастотной абляции опухолей надпочечника, опубликованный в 2013 году [21].
Одиннадцати пациентам с гормонально-активными опухолями надпочечников (альдостерома и кортикостерома) была произведена чрескожная РЧА под КТ навигацией (под эндотрахеальной анестезией). Диагноз был основан на истории развития клинических симптомов болезни, физическом обследовании, а также лабораторных данных (с определением альдостерона, активности ренина плазмы, проведения малого теста Лиддла, а также показателя уровня кортизола в слюне и моче). Максимальный размер опухоли колебался от 1,2 до 3,4 см. (по данным КТ). Учитывая небольшие размеры опухолей и клинико-лабораторное подтверждение диагноза с типичными КТ-критериями в проведении гистологического исследования не было необходимости. Все процедуры проводили с использованием радиочастотного генератора RITA. Протокол состоял из двух циклов по 5 мин каждый с 1-минутным интервалом. В 8-ми случаях был применен чрескожный спинной доступ, в 3-х случаях - чрескожный, чреспеченочный доступ. У 10 из 11 пациентов, которым была проведена РЧА, наступила клинико-лабораторная ремиссия заболевания, сохранившаяся в течение 3-х месяцев.
Недостатком известного способа [21] является длительность проведения процедуры, связанная с необходимостью получения КТ - изображений до и после проведения процедуры, что требует продолжительного нахождения пациента под наркозом. Общее время процедуры колебалось от 51 до 111 мин (в среднем 74 мин). Было 2 случая осложнения, связанных с чрескожной техникой, у одного пациента развился пневмоторакс, обусловленный прохождением иглы через левый плевральный синус при заднем доступе к левому надпочечнику; во втором случае у пациента развилась межреберная невралгия с выраженным болевым синдромом.
Существенным недостатком известного способа явился также короткий период наблюдения за пациентами после проведения РЧА, ограниченный только 3-мя месяцами, в результате чего остается открытым вопрос об эффективности процедуры в отдаленные сроки и результатах лечения. Помимо этого, как отмечают авторы известного прототипа, у одного пациента (9%) с первичным гиперальдостеронизмом сразу после проведения РЧА не наступила гормональная ремиссия заболевания.
Техническим результатом заявленного способа является: осуществление полной деструкции опухоли при значительном сокращении продолжительности анестезии необходимой для проведения РЧА, максимально возможное снижение риска развития различных послеоперационных осложнений (в результате более точной визуализации опухоли под эндовидеоконтролем с применением интраоперационного ультразвукового исследования (УЗИ)), увеличение времени динамического наблюдения за пациентом для исключения возможного риска рецидива заболевания. Указанный технический результат достигается тем, что:
1) сеанс РЧА выполняется под эндовидеоконтролем, что позволяет осуществить точный контроль за проведением процедуры (в том числе точную визуализацию прилежащих к опухоли органов и сосудов).
2) есть возможность проведения интраоперационного ультразвукового контроля для оценки эффективности проведенного сеанса РЧА.
3) процедура РЧА проводится в два этапа без создания дополнительных пункционных каналов, что приводит к снижению травматизации опухоли и ткани надпочечника. Кроме того, указанный технический результат достигается тем, что контрольное наблюдение проводят через 6 и 12 месяцев.
Заявленный способ альтернативного лечения гормонально-активных опухолей надпочечника осуществляется следующим образом.
С помощью таких инструментальных способов топической диагностики, как ультразвуковое исследование (УЗИ), мультиспиральная компьютерная томография (МСКТ) с внутривенным контрастированием определяют расположение объемного образование надпочечника, его пространственное взаимоотношение с окружающими органами, крупными кровеносными сосудами. Также, с использованием современных способов лабораторной диагностики, определяют степень нарушения гормонального гомеостаза - проводят исследование уровня альдостерона и активности ренина плазмы, малую пробу Лиддла с 1 мг дексаметазона, определение концентрации кортизола в слюне и суточной моче, определение уровня метанефрина и норметанефрина в суточной моче. При подтверждении диагноза гормонально-активной опухоли надпочечника проводят радиочастотную термоабляцию (РЧА).
В случае подтверждения феохромоцитомы проводят обязательную предоперационную подготовку селективным блокатором альфа1 адренорецепторов (доксазозин) в сочетании с бета1- адреноблокаторами (бисопролол) в течение не менее 1 месяца.
Под общей комбинированной анестезией, пациент укладывается в боковое полулатеральное положение с поясничным изгибом (соответственно стороне поражения). После соответствующей обработки операционного поля и наложения пневмоперитонеума путем введения СО2, устанавливается телескоп и один рабочий инструмент (2 порта по 10 мм под телескоп и эндоскопический ультразвуковой (УЗ) датчик). Выполняется интраоперационное эндоскопическое ультразвуковое исследование (УЗИ) с целью визуализации опухоли и определения ее пространственного соотношения с окружающими органами и сосудами. Далее, под эндоскопическим визуальным контролем производят чрескожную пункцию центральной части опухоли радиочастотной иглой (зондом) диаметром 18 G. После контроля расположения иглы в центральной зоне (с помощью интраоперационного эндоскопического УЗИ) из нее выдвигается 7 металлических проводников (антенн), 5 из которых оснащены микротермопарами. Степень выдвижения проводников корректируется размерами опухоли и может контролироваться по расположению рукоятки на игле, а также ультрасонографически. Игла радиочастотного электрода присоединяется гибким проводом к генератору электромагнитного поля, который создает в зоне расположения проводников электромагнитное поле с частотой 460 кГц. При этом задаются необходимые параметры мощности, температуры и времени воздействия. В результате возникающих колебаний ионов происходит быстрый разогрев ткани в зоне воздействия, степень которого контролируется микротермопарами, расположенными на концах проводников. Информация о достигнутой температуре передается на блок управления генератором. На первом этапе радиочастотная термоабляция проводится центральной части опухоли, в течение не менее 3-х минут с температурой 90-105°С и мощностью 70-90 Вт с глубиной выдвижения проводников 1,0-1,5 см. Вторым этапом повторно выполняют абляцию всей опухоли в границах найденного ее контура с теми же режимами времени, температуры и мощности. Концы проводников при этом не должны выходить за контур (капсулу) опухоли. При достижении в центре узла и на периферии температуры в 90-105°С экспозиция продолжается в течение дополнительно еще не менее 3-х минут, далее подача электромагнитного излучения прекращается. Визуальный контроль за опухолью и проведением процедуры осуществляется при помощи интраоперационного ультразвукового исследования.
С учетом строения используемой радиочастотной иглы с проводниками, один сеанс термоабляции позволяет сформировать зону некроза заданного диаметра. При этом центральная часть очага представлена зоной тотального коагуляционного неркроза ткани без признаков карбонизации, периферическая часть очага - представлена зоной частичного неркроза ткани.
После проведения термоабляции с использованием электромагнитного поля проводники складываются в просвет иглы, игла извлекается с предварительной термообработкой пункционного канала во избежание кровотечения или опухолевой диссеменации.
Для формирования поля использовали радиочастотный генератор «RITA Medical 1500Х». Пункцию опухоли проводили иглой RITA Medical StarBurst 5,0 диаметром 18 G, с 7-ю проводниками (5-ть из них оборудованы микротермопарами).
Для контроля за проведением внутритканевой деструкции использовали ультразвуковой - сканер TOSHIBA (590А) в В-режиме, а также режимах цветного и энергетического доплеровского картирования. Контроль гормонального статуса пациентов осуществлялся в стационаре на 1 и 3 сутки после проведения радиочастотной термоабляции. А через 6 и 12 месяцев, амбулаторно, проводили контрольную МСКТ и контроль уровня гормонов (специфичных для каждого вида опухоли).
В результате проведенного лечения по заявляемому способу с применением радиочастотной термоабляции гормонально-активных опухолей надпочечника были достигнуты в реальных условиях следующие результаты. Не было ни одного случая возникновения интра- и постоперационных осложнений, таких как кровотечение, нагноение и др. Достигнута стойкая нормализация уровней гормонов в крови и моче у всех пациентов.
Контроль радиочастотной термоабляции оценивали по данным МСКТ с внутривенным контрастированием в динамике. Успешно проведенная радиочастотная термоабляция опухоли проявлялась при проведении МСКТ как низкоплотная неконтрастируемая зона на изображениях в артериальную и венозную (портальную) фазы исследования.
Заявленный способ был апробирован в ФГБУ «Эндокринологический научный центр» Министерства здравоохранения РФ в режиме реального времени в клинических условиях. Результаты апробации подтверждены конкретными примерами реализации способа и подтверждают заявленный выше технический результат. Примеры приводятся на 10 пациентах разного возраста.
Пример 1
Пациентка П., 28 лет, поступила с жалобами на отечность лица, неравномерное распределение подкожной жировой клетчатки, сухость кожи, избыточный рос волос на теле (спине), повышение артериального давления максимально до 150/110 мм рт.ст., выраженную слабость. Анамнез заболевания около 3 лет.
По данным проведенной лабораторно-инструментальной диагностики подтверждено наличие гиперкортицизма. Гормональное исследование крови: Кортизол (800) - 868,3 нмоль/л (123,0-626,0), Кортизол (2300) - 810, нмоль/л (46,0-270,0), Адренокортикотропный гормон (АКТГ) (800) - 1 пг/мл (7-66), АКТГ (2300) - 1 пг/мл (0-30). Кортизол в слюне (800) - 53,8 нмоль/л (6,8-25,9), Кортизол в слюне (2300) - 118,8 нмоль/л (0,5-9,4). Свободный кортизол в суточной моче - 2520 нмоль/л (60-413). Проведена малая проба Лиддла (с 1 мг дексаметазона) - отрицательная (отсутствие подавления уровня кортизола в крови - 486,0 нмоль/л (норма - менее 50)).
Дополнительно было исключено наличие первичного гиперальдостеронизма и повышенного выброса метилированных производных катехоламинов в моче.
Контрастная мультиспиральная компьютерная томография высокого разрешения (МСКТ) подтвердила наличие гиперваскуляризированной контрастной опухоли в левом надпочечнике, размерами: 3,6×3,2×2,5 см.
На основании клинических симптомов, лабораторных результатов с повышенным уровнем кортизола в крови, моче и слюне, извращением его суточного ритма, в сочетании с низким уровнем АКТГ и отрицательной малой пробы Лиддла, а также визуализации опухоли левого надпочечника при помощи МСКТ был установлен диагноз: АКТГ - независимый гиперкортицизм. Кортикостерома левого надпочечника. Стероидная кардиомиопатия. Сопутствующие заболевания: Гипертоническая болезнь II стадии, степень АГ 2, риск ССО 3. Дисфункция яичников. Ожирение I ст. Лапароскопия. Радиочастотная термоабляция опухоли левого надпочечника.
Под общей комбинированной анестезией, пациентка была уложена в правое полулатеральное положение с поясничным изгибом (угол изгиба в поясничном отделе позвоночника до 20 градусов). Стол установлен в положении Фовлера (наклон стола до 35 градусов). После соответствующей обработки операционного поля и наложения пневмоперитонеума путем введения СО2, установлены телескоп и рабочий инструмент: два порта по 10 мм под телескоп и рабочий инструмент (для эндоскопического УЗ-датчика) по срединно-ключичной и передней подмышечной линии, оба на 2 см ниже края левой реберной дуги.
Проведено интраоперационное эндоскопическое УЗИ, в левом надпочечнике визуализирована опухоль диаметром 3,5 см. Под ультразвуковой навигацией радиочастотная игла (зонд) введена в центр опухоли, из нее на глубину 1,0 см выдвинуты проводники, снабженные микротермопарами. Проведен первый сеанс радиочастотной термоабляции с экспозицией 3 минуты при температуре 105°С и мощностью 90 Вт. После проведения интраоперационного эндоскопического ультразвукового контроля стояния проводников проведен второй сеанс радиочастотной термоабляции с установленными режимами с выдвижением проводников до границ опухоли в течении еще 3 минут. После завершения сеанса термоабляции произведена термообработка пункционного канала. Длительность операции составила 20 мин. Клинических проявлений относительной надпочечниковой недостаточности в послеоперационном периоде не было. Осложнений, вызванных проведенной радиочастотной термоабляцией не наблюдалось. Лабораторная проверка показала снижение уровня кортизола в крови. В удовлетворительном состоянии пациентка выписана из стационара на 3 сутки.
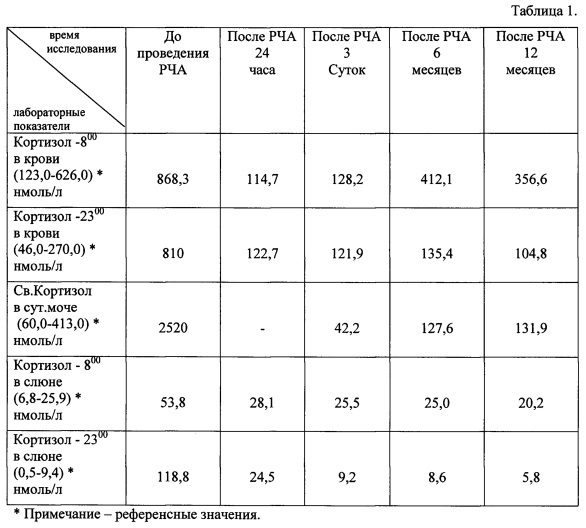
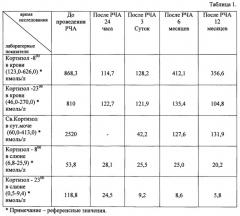
В таблице 1 приведены контрольные лабораторные показатели до и после проведения радиочастотной термоабляции (РЧА) в динамике.
.
После выписки из стационара пациентка находилась под наблюдением, с обязательным контрольным амбулаторным обследованием через 6 и 12 месяцев. Контрольные данные МСКТ, полученные через 6 и 12 месяцев, показали отсутствие васкуляризации опухоли с уменьшением ее размеров до 1,7 см, что говорит о полном некрозе опухоли. Обследование гормонального профиля, проведенное через 6 и 12 месяцев, выявило полную нормализацию показателей. Также уже через 6 месяцев отмечено исчезновение клинических признаков гиперкортицизма (нормализация уровня артериального давления, снижение веса и другие).
Пример 2
Пациентка М., 56 лет, поступила с жалобами на выраженную слабость, быструю утомляемость, прибавку веса на 15 кг, повышение артериального давления до 160/100 мм рт.ст., головокружение. Считает себя больной около 8 лет, когда появились вышеперечисленные жалобы.
По данным проведенной лабораторно-инструментальной диагностики подтверждено наличие субклинического гиперкортицизма. Гормональное исследование крови: Кортизол (800) - 438,9 нмоль/л (123,0-626,0), Кортизол (2300) - 286,4 нмоль/л (46,0-270,0), АКТГ - (800) - 6,8 пг/мл (7-66), АКТГ(2300) - 1,0 пг/мл (0-30). Кортизол в слюне (800) - 1,9 нмоль/л (6,8-25,9), Кортизол в слюне (2300) - 8,5 нмоль/л (0,5-9,4). Свободный кортизол в суточной моче - 374 нмоль/л (60-413). Проведена малая проба Лиддла (с 1 мг дексаметазона) - отрицательная (отсутствие подавления уровня кортизола в крови - 186,0 нмоль/л (норма - менее 50)).
Дополнительно было исключено наличие первичного гиперальдостеронизма и повышенного выброса метилированных производных катехоламинов в моче.
Контрастная мультиспиральная компьютерная томография высокого разрешения (МСКТ): левый надпочечник представлен округлой формы образованием, с четкими и ровными контурами, несколько неоднородной структуры плотностью - 9 до 11 HU, размерами 4,44×4,25×4,25 см.
На основании нарушенного суточного ритма кортизола в слюне и отрицательной малой пробы Лиддла, в сочетании с низким уровнем АКТГ, а также визуализации опухоли левого надпочечника при помощи МСКТ был установлен диагноз: АКТГ - независимый субклинический гиперкортицизм. Объемное образование левого надпочечника. Сопутствующие заболевания: Гипертоническая болезнь II ст., 3 ст. АГ 3, риск CCO4. Микроаденома гипофиза, гиперпролактинемия. Вторичный гиперпаратиреоз на фоне недостаточности витамина Д. Дуодено-гастральный рефлюкс. Хронический гастрит. Хронические эрозии антрального отдела желудка. Хроническая ишемия головного мозга на фоне длительно текущей артериальной гипертензии. Фобическое постуральное головокружение на фоне соматизированного тревожного расстройства. Ожирение I ст.
Лапароскопия. Радиочастотная термоабляция опухоли левого надпочечника.
Под общей комбинированной анестезией, укладка и доступ аналогично примеру №1, проведено интраоперационное эндоскопическое УЗИ, в левом надпочечнике визуализирована опухоль диаметром 4,5 см. Под ультразвуковой навигацией радиочастотная игла (зонд) введена в центр опухоли, из нее на глубину 1,5 см выдвинуты проводники, снабженные микротермопарами. Проведен первый сеанс радиочастотной термоабляции с экспозицией 3 минуты при температуре 105°С и мощностью 70 Вт. После проведения интраоперационного эндоскопического ультразвукового контроля стояния проводников проведен второй сеанс радиочастотной термоабляции с установленными режимами с выдвижением проводников до границ опухоли в течении еще 3 минут.После завершения сеанса термоабляции произведена термообработка пункционного канала. Длительность операции составила 25 мин. Клинических проявлений относительной надпочечниковой недостаточности в послеоперационном периоде не было. Осложнений, вызванных проведенной радиочастотной термоабляцией, не наблюдалось. Лабораторная проверка показала нормализацию уровня кортизола в слюне. В удовлетворительном состоянии пациентка выписана из стационара на 3-й сутки.
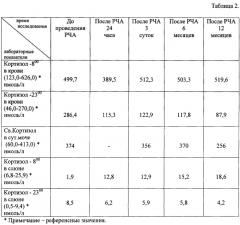
В таблице 2 приведены контрольные лабораторные показатели до и после проведения радиочастотной термоабляции (РЧА) в динамике.
После выписки из стационара пациентка находилась под наблюдением, с обязательным контрольным амбулаторным обследованием через 6 и 12 месяцев. Контрольные данные МСКТ, полученные через 6 и 12 месяцев, показали отсутствие васкуляризации опухоли с уменьшением ее размеров до 2,5 см, что говорит о полном некрозе опухоли. Обследование гормонального профиля, проведенное через 6 и 12 месяцев, выявило полную нормализацию показателей. Также уже через 6 месяцев отмечено исчезновение клинических признаков гиперкортицизма (нормализация уровня артериального давления, снижение веса и другие).
Пример 3
Пациент К., 56 лет, поступил с жалобами на повышение артериального давления до 160/110 мм рт.ст., появление быстрой утомляемости при небольшой физической нагрузке, повышенную сухость кожи, прибавку в весе на 5 кг. Анамнез заболевания около 2 лет, когда появились вышеперечисленные жалобы и при обследовании по месту жительства диагностировали объемное образование в проекции левого надпочечника.
По данным проведенной лабораторно-инструментальной диагностики подтверждено наличие субклинического гиперкортицизма. Гормональное исследование крови: Кортизол (800) - 418,3 нмоль/л (123,0-626,0), Кортизол (2300) - 186,1 нмоль/л (46,0-270,0), АКТГ - (800) - 27,4 пг/мл (7-66), АКТГ(2300) - 16,6 пг/мл (0-30). Кортизол в слюне (800) - 43,5 нмоль/л (6,8-25,9), Кортизол в слюне (2300) - 25,0 нмоль/л (0,5-9,4). Свободный кортизол в суточной моче - 443 нмоль/л (60-413). Проведена малая проба Лиддла (с 1 мг дексаметазона) - отрицательная(отсутствие подавления уровня кортизола в крови - 325,0 нмоль/л (норма - менее 50)).
Дополнительно было исключено наличие первичного гиперальдостеронизма и повышенного выброса метилированных производных катехоламинов в моче.
Контрастная мультиспиральная компьютерная томография высокого разрешения (МСКТ): в левом надпочечнике определяется объемное образование с четкими и ровными контурами, неоднородной структуры плотностью -3HU и с небольшими участками (плотностью 45HU), размерами 2,9×2,65×2,3 см.
На основании нарушенного суточного ритма кортизола в слюне и отрицательной малой пробы Лиддла, на фоне нормального уровня АКТГ в крови, а также визуализации опухоли левого надпочечника при помощи МСКТ был установлен диагноз: АКТГ-независимый субклинический гиперкортицизм. Объемное образование левого надпочечника. Сопутствующие заболевания: Артериальная гипертензия. Хронический бронхит. Язвенная болезнь 12-ти перстной кишки, стадия ремиссии. Желчекаменная болезнь. Хронический калькулезный панкреатит. Хронический панкреатит. Хроническая венозная недостаточность 2 ст.Варикозное расширение подкожных вен нижних конечностей.
Лапароскопия. Радиочастотная термоабляция опухоли левого надпочечника.
Под общей комбинированной анестезией, укладка и доступ аналогично примеру №1, проведено интраоперационное эндоскопическое УЗИ, в левом надпочечнике визуализирована опухоль диаметром 3,0 см. Под ультразвуковой навигацией радиочастотная игла (зонд) введена в центр опухоли, из нее на глубину 1,0 см выдвинуты проводники, снабженные микротермопарами. Проведен первый сеанс радиочастотной термоабляции с экспозицией 3 минуты при температуре 105°С и мощностью 80 Вт. После проведения интраоперационного эндоскопического ультразвукового контроля стояния проводников проведен второй сеанс радиочастотной термоабляции с установленными режимами с выдвижением проводников до границ опухоли в течении еще 3 минут. После завершения сеанса термоабляции произведена термообработка пункционного канала. Длительность операции составила 18 мин. Клинических проявлений относительной надпочечниковой недостаточности в послеоперационном периоде не было. Осложнений, вызванных проведенной радиочастотной термоабляцией не наблюдалось. Лабораторная проверка показала нормализацию уровня кортизола в слюне. В удовлетворительном состоянии пациент выписан из стационара на 3 сутки.
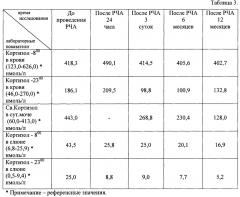
В таблице 3 приведены контрольные лабораторные показатели до и после проведения радиочастотной термоабляции (РЧА) в динамике.
После выписки из стационара пациент находился под наблюдением, с обязательным контрольным амбулаторным обследованием через 6 и 12 месяцев. Контрольные данные МСКТ, полученные через 6 и 12 месяцев, показали отсутствие васкуляризации опухоли с уменьшением ее размеров до 1,2 см, что говорит о полном некрозе опухоли. Обследование гормонального профиля, проведенное через 6 и 12 месяцев, выявило полную нормализацию показателей. Также уже через 6 месяцев отмечено исчезновение клинических признаков гиперкортицизма (нормализация уровня артериального давления, снижение веса и другие).
Пример 4
Пациентка Б., 49 лет, поступила с жалобами на боли в пояснице, изменение внешности («округление» лица, увеличение живота в объеме, увеличение массы тела на 5 кг), общую слабость, повышение артериального давления до 190/110 мм рт.ст., отеки нижних конечностей и кистей рук.. Считает себя больной около 1 года, когда появились вышеперечисленные жалобы.
По данным проведенной лабораторно-инструментальной диагностики подтверждено наличие субклинического гиперкортицизма. Гормональное исследование крови: Кортизол (800) -914,9 нмоль/л (123,0-626,0), Кортизол (2300) -292,9 нмоль/л (46,0-270,0), АКТГ (800) -22,9 пг/мл (7-66), АКТГ(2300) - 5,26 пг/мл (0-30). Кортизол в слюне (800) - 49,9 нмоль/л (6,8-25,9), Кортизол в слюне (2300) - 45,5 нмоль/л (0,5-9,4). Свободный кортизол в суточной моче - 1370 нмоль/л (60-413). Проведена малая проба Лиддла (с 1 мг дексаметазона) - отрицательная (отсутствие подавления уровня кортизола в крови - 289,0 нмоль/л (норма - менее 50)).
Дополнительно было исключено наличие первичного гиперальдостеронизма и повышенного выброса метилированных производных катехоламинов в моче.
Контрастная мультиспиральная компьютерная томография высокого разрешения (МСКТ): в медиальной ножке правого надпочечника определяется объемное образование с четкими контурами, диффузно негомогенной структуры средней нативной плотностью -7HU, размерами 3,6×3,6×2,6 см.
На основании повышенного уровня кортизола в суточной моче, крови и слюне, извращения его суточного ритма и отрицательной малой пробы Лиддла, в сочетании с нормальным уровнем АКТГ, а также визуализации опухоли правого надпочечника при помощи МСКТ был установлен диагноз: АКТГ - независимый гиперкортицизм. Кортикостерома правого надпочечника. Стероидная кардиомиопатия. Стероидный сахарный диабет. Сопутствующие заболевания: Артериальная гипертония 2 ст., 3 ст., риск ССО 4. Хроническая ревматическая болезнь сердца. Недостаточность митрального клапана 2-3 ст.Хронический интерстициальный нефрит. Кисты почек. Ожирение I ст.
Лапароскопия. Радиочастотная термоабляция опухоли правого надпочечника.
Под общей комбинированной анестезией, пациентка была уложена в левое полулатеральное положение с поясничным изгибом (угол изгиба в поясничном отделе позвоночника до 20 градусов). Стол установлен в положении Фовлера (наклон стола до 35 градусов). После соответствующей обработки операционного поля и наложения пневмоперитонеума путем введения CO2, установлены телескоп и рабочий инструмент: два порта по 10 мм под телескоп и рабочий инструмент (для эндоскопического УЗ-датчика) по срединно-ключичной и передней подмышечной линии, оба на 2 см ниже края правой реберной дуги.
Проведено интраоперационное эндоскопическое УЗИ, в правом надпочечнике визуализирована опухоль диаметром 3,5 см. Под ультразвуковой навигацией радиочастотная игла (зонд) введена в центр опухоли, из нее на глубину 1,2 см выдвинуты проводники, снабженные микротермопарами. Проведен первый сеанс радиочастотной термоабляции с экспозицией 3 минуты при температуре 100°С и мощностью 90 Вт. После проведения интраоперационного эндоскопического ультразвукового контроля стояния проводников проведен второй сеанс радиочастотной термоабляции с установленными режимами с выдвижением проводников до границ опухоли в течении еще 3 минут. После завершения сеанса термоабляции произведена термообработка пункционного канала. Длительность операции составила 22 мин. Клинических проявлений относительной надпочечниковой недостаточности в послеоперационном периоде не было.
Осложнений, вызванных проведенной радиочастотной термоабляцией не наблюдалось. Лабораторная проверка показала нормализацию уровня кортизола в крови и слюне, восстановление его суточного ритма. В удовлетворительном состоянии пациентка выписана из стационара на 3 сутки.
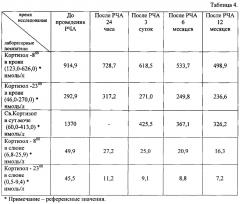
В таблице 4 приведены контрольные лабораторные показатели до и после проведения радиочастотной термоабляции (РЧА) в динамике.
После выписки из стационара пациентка находилась под наблюдением, с обязательным контрольным амбулаторным обследованием через 6 и 12 месяцев. Контрольные данные МСКТ, полученные через 6 и 12 месяцев, показали отсутствие васкуляризации опухоли с уменьшением ее размеров до 1,8 см, что говорит о полном некрозе опухоли. Обследование гормонального профиля, проведенное через 6 и 12 месяцев, выявило полную нормализацию показателей. Также уже через 6 месяцев отмечено исчезновение клинических признаков гиперкортицизма (нормализация уровня артериального давления, снижение веса и другие).
Пример 5
Пациентка Б., 32 лет, поступила с жалобами на эпизоды повышения артериального давления до 180-190/100 мм рт.ст., сопровождающееся учащенным сердцебиением, головными болями, нарушением сна. Считает себя больной около 5 лет, когда появились вышеперечисленные жалобы.
По данным проведенной лабораторно-инструментальной диагностики подтверждено наличие первичного гиперальдостеронизма. Гормональное исследование крови: Альдостерон (покой) - 1721 пмоль/л (до 570), Ренин - 0,1 нг/мл/час (0,2-1,9), Соотношение альдостерон/ренин - 8605 (норма до 750). Альдостерон в суточной моче - 43,5 мкг/сут (до 25). Нагрузочная проба с физиологическим раствором: альдостерон (исходно) - 1721 пмоль/л (до 570), альдостерон (на пробе) - 1873 пмоль/л (до 138). Биохимический анализ крови: Калий - 2,39 ммоль/л (3,5-5,1).
Дополнительно было исключено наличие гиперкортицизма и повышенного выброса метилированных производных катехоламинов в моче.
Контрастная мультиспиральная компьютерная томография высокого разрешения (МСКТ): в латеральной ножке левого надпочечника определяется объемное образование овоидной формы, с четкими ровными контурами, диффузно негомогенной структуры, средней нативной плотностью 5,5 HU, размерами 2,1×1,65×1,60.
На основании расчета соотношения альдостерон/ренин, определения уровня альдостерона в ходе пробы с физиологическим раствором, повышения уровня альдостерона в крови и моче, низкого уровня ренина, сопровождающееся низким уровнем калия в крови, а также визуализации опухоли левого надпочечника при помощи МСКТ был установлен диагноз: Первичный гиперальдостеронизм. Альдостерома левого надпочечника. Сопутствующие заболевания: Артериальная гипертензия 3 ст., 2 ст., риск ССО3. Миома матки.
Лапароскопия. Радиочастотная термоабляция опухоли левого надпочечника.
Под общей комбинированной анестезией, укладка и доступ аналогично примеру №1, проведено интраоперационное эндоскопическое УЗИ, в левом надпочечнике визуализирована опухоль диаметром 2,0 см. Под ультразвуковой навигацией радиочастотная игла (зонд) введена в центр опухоли, из нее на глубину 1,0 см выдвинуты проводники, снабженные микротермопарами. Проведен первый сеанс радиочастотной термоабляции с экспозицией 3 минуты при температуре 95°С и мощностью 80 Вт. После проведения интраоперационного эндоскопического ультразвукового контроля стояния проводников проведен второй сеанс радиочастотной термоабляции с установленными режимами с выдвижением проводников до границ опухоли в течении еще 3 минут. После завершения сеанса термоабляции произведена термообработка пункционного канала. Длительность операции составила 18 мин. Клинических проявлений относительной надпочечниковой недостаточности в послеоперационном периоде не было. Осложнений, вызванных проведенной радиочастотной термоабляцией не наблюдалось. Лабораторная проверка показала нормализацию уровня альдостерона и калия в крови. В удовлетворительном состоянии пациентка выписана из стационара на 3 сут