Способ прогнозирования стриктуры общего желчного протока и стеноза большого дуоденального соска у пациентов после холецистэктомии по поводу холелитиаза
Иллюстрации
Показать всеИзобретение относится к медицине и предназначено для прогнозирования стриктуры общего желчного протока и стеноза большого дуоденального соска у пациентов после холецистэктомии. Определяют уровень нейропептидов-дилататоров (НП-дилататоров) и при выявлении снижения уровня НП-дилататоров к 9-м суткам послеоперационного периода более чем в 1,8 раза, повышения их уровня в сроки от 1-го до 3-х месяцев после холецистэктомии более чем в 1,5 раза; при выявлении у пациентов, оперированных с КХ, осложненным МЖ, повышения уровня НП-дилататоров к 5-м суткам послеоперационного периода более чем в 1,4 раза, снижения их уровня к 30-м суткам после холецистэктомии более чем в 3 раза и повышения их уровня в период от 1-го до 3-х месяцев после операции более чем в 1,1 раза прогнозируют стриктуру ОЖП и стеноз БДС. Способ позволяет повысить достоверность прогнозирования осложнений у пациентов после холецистэктомии. 6 ил., 2 пр.
Реферат
Изобретение относится к медицине, может быть использовано в хирургии и гастроэнтерологии.
Известны интегральные клинико-лабораторные шкалы, которые дают возможность прогнозировать органические заболевания органов гепатопанкреатодуоденальной зоны (ГПДЗ) (холедохолитиаз, стеноз большого дуоденального соска (БДС), стриктуры гепатикохоледоха, остаточный желчный пузырь (ЖП), парапапиллярный дивертикул) как в плане ближайших, так и отдаленных результатов холецистэктомии. Основаны они на результатах клинико-инструментальных методов обследования.
Способов, основанных на результатах лабораторных показателей, и позволяющих прогнозировать развитие органической патологии органов ГПДЗ, в том числе, стриктуры общего желчного протока (ОЖП) и стеноза БДС, в настоящее время в литературе не представлено.
Известен метод эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) позволяет диагностировать уже имеющуюся органическую патологию, является инвазивным, с высоким процентом осложнений в виде острого панкреатита, сложным и трудоемким для врача, высоко затратным и требующим для проведения дорогостоящей аппаратуры, имеющейся далеко не во всех лечебных учреждениях. Прогностической ценности этот метод не имеет, а используется исключительно в качестве метода диагностики у ограниченного круга пациентов по строгим показаниям. Существуют способы диагностики и прогнозирования развития дисфункции сфинктера Одди (ДСО) III типа (функциональной этиологии) после холецистэктомии по уровню холецистокинина (ССК) [1-3].
До настоящего времени остается нерешенным вопрос о прогнозировании развития стриктуры общего желчного протока и стеноза большого дуоденального соска после холецистэтомии.
В работе Е.В. Быстровской [1] имеются указания на дифференциальную диагностику функциональных нарушений и органической патологии органов ГПДЗ после холецистэктомии по уровню ССК.
Однако не учитываются уровень других маркеров-дилататоров и маркеров-констрикторов, что снижает диагностическую ценность этого способа.
Кроме того, полученные данные в работах Е.В. Быстровской [1] и Л.М. Немцова [2] носят противоречивый характер. Так в работах Л.М. Немцова описывается прогрессивное снижение уровня ССК у пациентов после холецистэктомии, чем и объясняется один из этиопатогенетических аспектов дисфункции сфинктера Одди неорганической этиологии. В работах Е.В. Быстровской и соавт. отражено повышение уровня ССК у пациентов после холецистэктомии, и этим фактом объясняется как развитие органической, так и функциональной патологии сфинктерного аппарата органов гепатопанкреатодуоденальной зоны.
Задача предлагаемого способа - снижение частоты развития стриктуры общего желчного протока и стеноза большого дуоденального соска у пациентов после холецистэктомии по поводу холелитиаза.
Поставленную задачу решают за счет того, что дополнительно определяют уровень нейропептидов-дилататоров (НП) и при выявлении у пациентов, оперированных с калькулезным холециститом (КХ), неосложненным механической желтухой (МЖ), снижения уровня НП-дилататоров к 9-м суткам послеоперационного периода более чем в 1,8 раза, повышения их уровня в сроки от 1-го до 3-х месяцев после холецистэктомии более чем в 1,5 раза; при выявлении у пациентов, оперированных с КХ, осложненным МЖ, повышения уровня НП-дилататоров к 5-м суткам послеоперационного периода более чем в 1,4 раза, снижения их уровня к 30-м суткам после холецистэктомии более чем в 3 раза и повышения их уровня в период от 1-го до 3-х месяцев после операции более чем в 1,1 раза прогнозируют стриктуру ОЖП и стеноз БДС.
Способ осуществляют следующим образом. Всем больным с диагнозом желчнокаменная болезнь (ЖКБ), КХ при поступлении проводят комплексное клиническое (сбор жалоб, анамнеза заболевания, анамнеза жизни, физикальное обследование), лабораторное (развернутый анализ крови, общий анализ мочи, биохимический анализ крови, уровень глюкозы крови) и инструментальное (ультрасонография органов брюшной полости и забрюшинного пространства, фиброэзофагогастродуоденоскопия, электрокардиография, рентгенография грудной клетки) обследование для исключения сопутствующей патологии, по показаниям - консультации профильных специалистов.
До операции дополнительно оценивают уровень нейропептидов плазмы крови (холецистокинин (ССК), вазоактивный интестинальный пептид (VIP), соматостатин-14 (SST-14), нейропептид Υ (ΝΡΥ) и пептид ΥΥ (ΡΥΥ)), расслабляющих гадкую мускулатуру сфинктерного аппарата органов ГПДЗ, иммуноферментным методом для определения пептидов со стадией преинкубации и без нее (иммуноферментный набор для определения пептида со стадией преинкубации и без нее (Peninsula Laboratories Inc, США)), на 5-е, 9-е сутки послеоперационного периода и в сроки через 1-3 месяца после холецистэктомии. В исследуемых образцах (плазма крови) определяют концентрацию нейропептидов-дилататоров (нг/мл).
В норме уровень НП варьирует в пределах от 0,5 до 1 нг/мл. Диапазон измерения: 0,04-25,0 нг/мл. Чувствительность: 0,04 нг/мл.
При выявлении у пациентов, оперированных с калькулезным холециститом (КХ), неосложненным механической желтухой (МЖ), снижения уровня НП-дилататоров к 9-м суткам послеоперационного периода более чем в 1,8 раза, повышения их уровня в сроки от 1-го до 3-х месяцев после холецистэктомии более чем в 1,5 раза; при выявлении у пациентов, оперированных с КХ, осложненным МЖ, повышения уровня НП-дилататоров к 5-м суткам послеоперационного периода более чем в 1,4 раза, снижения их уровня к 30-м суткам после холецистэктомии более чем в 3 раза и повышения их уровня в период от 1-го до 3-х месяцев после операции более чем в 1,1 раза, прогнозируют стриктуру общего желчного протока (ОЖП) и стеноз большого дуоденального соска (БДС).
Всего обследовано 310 пациентов обоего пола с ЖКБ, постхолецистэктомическим синдромом (ПХЭС) и 63 здоровых человека в возрасте от 20 до 80 лет.
Средний возраст составил (49,3±11) лет.
В исследование вошли 223 (71,9%) женщины и 87 (28,1%) мужчин.
Все больные были разделены на 5 групп, сопоставимых по полу, возрасту и характеру сопутствующей патологии.
В 1-ю группу (n=63) - группу сравнения (здоровые) - вошли люди, у которых никогда не было жалоб на боли и дискомфорт в эпигастрии. Люди были сопоставимы по полу, возрасту и характеру сопутствующей патологии с основными группами. Из них 46 (73%) женщина и 17 (27%) мужчин. Все люди группы контроля были обследованы клинико-лабораторно (выполнены развернутый анализ крови, общий анализ мочи, биохимический анализ крови) и инструментально (ультрасонография брюшной полости, фиброэзофагогастродуоденоскопия). Патологии печени, желчного пузыря, желчевыводящих протоков, желудка и двенадцатиперстной кишки выявлено не было. Клинические и биохимические анализы соответствовали норме. Пациенты были признаны условно здоровыми. У людей этой группы выполнялось исследование крови методом иммуноферментного анализа для определения концентрации нейропептидов плазмы крови.
Во 2-ю группу исследования (n=49) - вошли пациенты с клинической картиной ЖКБ, хронического калькулезного холецистита (ХКХ), подтвержденной ультрасонографически (были обнаружены конкременты желчного пузыря без признаков билиарной гипертензии и патологии внутри- и внепеченочных желчных протоков), обратившиеся в хирургическое отделение в плановом порядке с различной давностью анамнеза желчнокаменной болезни, которым была выполнена холецистэктомия (ХЭ) (традиционным способом, лапароскопическая или из минидоступа).
В 3-ю группу (n=177) вошли больные с клинической картиной ЖКБ, острого калькулезного холецистита (ОКХ), подтвержденной ультрасонографически (были обнаружены конкременты, утолщение стенки, увеличение размеров желчного пузыря без признаков или с признаками деструкции стенки, без признаков билиарной гипертензии и патологии внутри- и внепеченочных желчных протоков), поступившие в хирургическое отделение в экстренном порядке с различными сроками от момента начала заболевания - катаральным, флегмонозным, гангренозным; которым проводилась консервативная терапия и была выполнена холецистэктомия (традиционным способом, лапароскопическая или из минидоступа).
4-ю группу (n=16) составили больные ЖКБ, калькулезным холециститом (КХ), с холедохолитиазом / стриктурой общего желчного протока / стенозом большого дуоденального соска (БДС), механической желтухой, подтвержденной ультрасонографически (были обнаружены конкременты, утолщение или нормальная толщина стенки, увеличение размеров или нормальные размеры желчного пузыря, без признаков или с признаками деструкции стенки, с признаками билиарной гипертензии со стороны внутри- и внепеченочных желчных протоков, эхо-признаки холедохолитиаза, стриктуры терминального отдела общего желчного протока, стеноза БДС с последующим подтверждением диагноза посредством магниторезонансной томографии с холангиографией (МРТ с ХГ) или мультиспиральной компьютерной томографии (МСКТ)), поступившие в хирургическое отделение в экстренном порядке с различными сроками от момента начала заболевания; которым проводилась консервативная терапия и была выполнена холецистэктомия (традиционным способом или из минидоступа), с холедохотомией, ревизией общего желчного протока, литотомией, дренированием общего желчного протока или лапароскопическая холецистэктомия после выполнения эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ), эндоскопической папиллосфинктеротомии (ЭПСТ), при наличии конкрементов - литоэкстракции. При установлении диагноза злокачественного новообразования органов гепатопанкреатодуоденальной зоны (ГПДЗ) по результатам дополнительных методов обследования пациентам было выполнено чрескожное чреспеченочное наружное дренирование (ЧЧНД) или чрескожное чреспеченочное наружно-внутреннее дренирование билиарного тракта (ЧЧНВДБТ), по показаниям - с последующим чрескожным чреспеченочным стентированием общего желчного протока (ЧЧСОЖП).
5-я группа (n=28) - больные с постхолецистэктомическим синдромом, резидуальным или рецидивным холедохолитиазом / стриктурой общего желчного протока / стенозом большого дуоденального соска (дисфункцией сфинктера Одди (ДСО) I-II типов), механической желтухой, подтвержденной ультрасонографически (были обнаружены признаки билиарной гипертензии со стороны внутри- и внепеченочных желчных протоков, состояние после холецистэктомии, эхо-признаки холедохолитиаза, стриктуры терминального отдела общего желчного протока, стеноза БДС с последующим подтверждением диагноза посредством МРТ с ХГ или МСКТ с ХГ), поступившие в хирургическое отделение в экстренном порядке с различными сроками от момента начала заболевания; которым проводилась консервативная терапия и была выполнена ЭРХПГ, ЭПСТ, при необходимости - литоэкстракция. При неэффективности интралюминальных методов - лапаротомия, холедохотомия, ревизия общего желчного протока, литотомия, дренирование общего желчного протока. При установлении диагноза злокачественного новообразования органов ГПДЗ по результатам дополнительных методов обследования пациентам было выполнено чрескожное чреспеченочное наружное или наружно-внутреннее дренирование билиарного тракта.
6-я группа (n=40) - больные с постхолецистэктомическим синдромом неорганической этиологии (ДСО III типа), подтвержденной ультрасонографически (не было обнаружено органической патологии органов ГПДЗ, состояние после холецистэктомии), поступившие в хирургическое отделение в экстренном порядке с различными сроками от момента начала заболевания; которым проводилась консервативная терапия.
Разделение пациентов в исследовании на шесть групп обусловлено необходимостью контроля лабораторных показателей у здоровых людей, а также динамическим наблюдением пациентов, госпитализированных изначально с калькулезным холециститом, а затем с состоянием после холецистэктомии.
Забор крови для определения уровня НП проводили при поступлении (до операции), на 5-е, 9-е сутки послеоперационного периода и в сроки через 1-3 месяца после холецистэктомии.
Кровь забиралась в количестве 9 мл и помещалась в полипропиленовую пробирку, содержащую этилендиаминтетрауксусную кислоту (ЭДТА) (1 мг/мл крови) и апротинин (500 КЕд/мл крови), центрифугировалась при 1600 оборотах в течение 15 минут. Плазма переносилась в новую полипропиленовую пробирку. Для достижения максимальной стабильности она хранилась при температуре -70°С. Исследование уровня НП проводилось с помощью иммуноферментного набора для определения пептида с экстракцией или без экстракции на разделительных колонках (Peninsula Laboratories Inc, США). Расчет результатов осуществляли автоматически на аппарате Universal Microplate Reader ELx 800 (BIO-ТЕК INSTRUMENTS INC) путем помещения в аппарат планшета и подсчета оптической плотности при длине волны 450 нм. Автоматически рассчитывали концентрацию по калибровочному графику. Результат был представлен в цифровом виде. Единица измерения - нг/мл.
При графическом представлении динамики концентрации НП пищеварительного тракта от исходного уровня до операции, в раннем и позднем послеоперационном периоде, а также в отдаленные сроки после холецистэктомии были выявлены следующие закономерности.
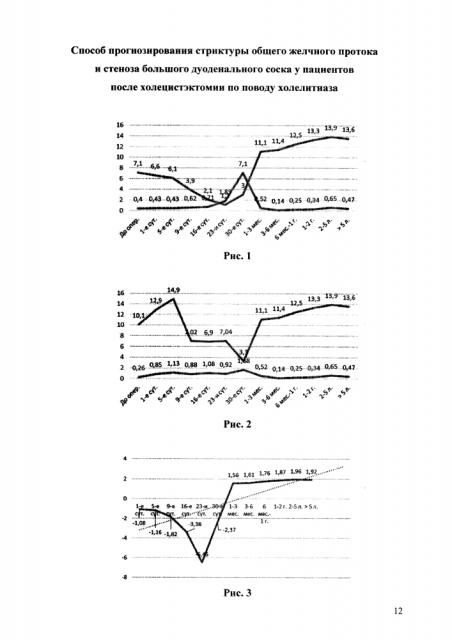
У пациентов, оперированных с КХ, неосложненным МЖ, и развитием в дальнейшем ПХЭС органической природы (стриктура ОЖП, стеноз БДС) динамика уровня НП-дилататоров и НП-констрикторов выглядит следующим образом (рис. 1).
На рис. 1 отражена динамика уровня НП у пациентов, оперированных с калькулезным холециститом, и развитием в дальнейшем ПХЭС органической природы (стриктура ОЖП, стеноз БДС). По оси X отражены сроки наблюдения, по оси Υ - концентрация нейропептидов, нг/мл. Верхняя кривая отражает динамику нейропептидов-дилататоров, нижняя кривая - динамику нейропептидов-констрикторов.
Обращает на себя внимание тот факт, что в среднем концентрация НП-дилататоров до 23-х суток снижается, в сроки до 1-го-3-х месяцев имеет явную тенденцию к росту, а затем в сроки до 5-и лет имеет относительно стабильные показатели с тенденцией к увеличению. А уровень НП-констрикторов - соответствует стабильно низким показателям, с пиком повышения в сроки 30-х суток после холецистэктомии.
У пациентов, оперированных с КХ, осложненным МЖ, вследствие холедохолитиаза, стриктуры ОЖП, стеноза БДС и развитием в дальнейшем ПХЭС органической природы (стриктура ОЖП, стеноз БДС) динамика уровня НП-дилататоров и НП-констрикторов выглядит следующим образом (рис. 2). На рис. 2 представлена динамика уровня НП у пациентов, оперированных с КХ, осложненным МЖ, и развитием в дальнейшем ПХЭС органической природы (стриктура ОЖП, стеноз БДС). По оси X отражены сроки наблюдения, по оси Υ - концентрация нейропептидов, нг/мл. Верхняя кривая отражает динамику нейропептидов-дилататоров, нижняя кривая - динамику нейропептидов-констрикторов.
При этом у данной категории пациентов вероятность развития именно такого варианта патологического симптомокомплекса после холецистэктомии крайне высока. В среднем концентрация НП-дилататоров до 5-х суток имеет тенденцию к повышению, к 9-м суткам - снижается примерно в 2 раза, имеет стабильные показатели до 23-х суток после холецистэктомии, со снижением к 30-м суткам в 3,3 раза, превышающим верхнюю границу нормы, затем - с повышением в сроки от 1-го до 3-х месяцев и стабильно высокими показателями в дальнейшие периоды наблюдения. Уровень НП-констрикторов - соответствует стабильно низким показателям, с максимальным пиком на 30-е сутки примерно в 1,7 раза, превышающим верхнюю границу нормы.
Из проведенных расчетов был сделан вывод о том, что наиболее информативным и показательным для прогнозирования развития патологического симптомокомплекса органической природы после холецистэктомии является уровень НП, расслабляющих гладкую мускулатуру сфинктерного аппарата органов ГПДЗ. При этом для прогнозирования развития органической патологии у пациентов с КХ, неосложненным МЖ, были установлены два клинически значимых временных срока - 9-е сутки послеоперационного периода и 1-3 месяца после холецистэктомии.
Для пациентов с КХ, осложненным МЖ, было установлено три клинически значимых временных промежутка - 5-е, 30-е сутки послеоперационного периода и 1-3 месяца после холецистэктомии.
У пациентов с КХ, неосложненным МЖ, была обнаружена прямая сильная корреляционная связь между кратностью снижения уровня НП-дилататоров к 9-м суткам послеоперационного периода, а также между кратностью повышения их уровня к срокам 1-3 месяца после холецистэктомии и развитием стриктуры ОЖП и стеноза БДС. Чем больше кратность изменения концентрации НП-дилататоров, тем более вероятна органическая патология (рис. 3, 4).
На рис. 3 отражена кратность изменения уровня НП-дилататоров у пациентов, оперированных с КХ, неосложненным МЖ, и развитием в дальнейшем ПХЭС органической природы (стриктура ОЖП, стеноз БДС) (по сравнению с показателями до операции). По оси X отражены сроки наблюдения, по оси Υ - кратность изменения уровня нейропептидов. На рис. 4 представлено изменение уровня НП-дилататоров у пациентов, оперированных с КХ, неосложненным МЖ, и развитием в дальнейшем ПХЭС органической природы (стриктура ОЖП, стеноз БДС) (по сравнению с показателями до операции). Наибольший по периметру многоугольник отражает сроки наблюдения 1-3 месяца после холецистэктомии, наименьший по периметру многоугольник - сроки наблюдения 9-е сутки послеоперационного периода.
Таким образом, может быть сделан вывод о том, что у пациентов, оперированных с КХ, неосложненным МЖ, при снижении уровня НП-дилататоров к 9-м суткам послеоперационного периода более чем в 1,8 раза (по сравнению с показателями до операции), вероятность развития стриктуры ОЖП и стеноза БДС возрастает на 10,5% (с коэффициентом корреляции Пирсона - 0,89). А при повышении уровня НП-дилататоров в сроки 1-3 месяца после холецистэктомии более чем в 1,5 раза (по сравнению с показателями до операции), вероятность развития стриктуры ОЖП и стеноза БДС возрастает на 11% (с коэффициентом корреляции Пирсона=0,95).
У пациентов с КХ, осложненным МЖ, была обнаружена прямая сильная корреляционная связь между кратностью повышения уровня НП- дилататоров к 5-м суткам послеоперационного периода, снижения - к 30-м, а также между кратностью повышения их уровня к срокам 1-3 месяца после холецистэктомии и развитием стриктуры ОЖП и стеноза БДС. Чем больше кратность изменения концентрации НП-дилататоров, тем более вероятна органическая патология (рис. 5, 6). На рис. 5 отражена кратность изменения уровня НП-дилататоров у пациентов, оперированных с КХ, осложненным МЖ, и развитием в дальнейшем ПХЭС органической природы (стриктура ОЖП, стеноз БДС) (по сравнению с показателями до операции). По оси X отражены сроки наблюдения, по оси Υ - кратность изменения уровня нейропептидов. На рис. 6 представлено изменение уровня НП-дилататоров у пациентов, оперированных с КХ, осложненным МЖ, и развитием в дальнейшем ПХЭС органической природы (стриктура ОЖП, стеноз БДС) (по сравнению с показателями до операции). Наибольший по периметру многоугольник отражает сроки наблюдения 1-3 месяца после холецистэктомии, средний по периметру многоугольник - сроки наблюдения 5-е сутки послеоперационного периода, наименьший по периметру многоугольник - сроки наблюдения 30-е сутки после холецистэктомии.
Таким образом, может быть сделан вывод о том, что у пациентов, оперированных с КХ, осложненным МЖ, при повышении уровня НП-дилататоров к 5-м суткам послеоперационного периода более чем в 1,4 раза (по сравнению с показателями до операции), вероятность развития стриктуры ОЖП и стеноза БДС возрастает на 14,9% (с коэффициентом корреляции Пирсона=0,88. При снижении уровня НП-дилататоров к 30-м суткам после холецистэктомии более чем в 3 раза (по сравнению с показателями до операции), вероятность развития стриктуры ОЖП и стеноза БДС возрастает на 16,2% (с коэффициентом корреляции Пирсона=0,86). И при повышении уровня НП-дилататоров в период от 1-го до 3-х месяцев после операции более чем в 1,1 раза (по сравнению с показателями до операции), вероятность развития стриктуры ОЖП и стеноза БДС возрастает на 17,8% (с коэффициентом корреляции Пирсона=0,83).
Пример №1.
Больная К., 42 лет, была доставлена в хирургическое отделение КМКБ №4 09.08.2015 года бригадой скорой помощи с предположительным диагнозом: Желчнокаменная болезнь, острый калькулезный холецистит.
При поступлении больная предъявляла жалобы на боли в эпигастральной области и правом подреберье, тошноту, многократную рвоту с примесью желчью, не приносящую облегчения, сухость, горечь во рту, слабость, однократный жидкий стул. Со слов больной, заболела остро около 24 часов назад после погрешности в диете (прием жирной пищи).
Из анамнеза жизни: желчнокаменная болезнь в течение 1,5 лет. Гепатит, туберкулез, сахарный диабет, онкологические, венерические заболевания отрицает. Операций, травм, гемотрансфузий не было. Аллергологический анамнез не отягощен.
Объективно: состояние больной средней степени тяжести. Сознание ясное. Положение активное. Температура тела 37,1°С. Кожный покров и видимые слизистые оболочки обычной окраски и влажности. Видимой патологии костно-суставной системы нет. Дыхание везикулярное, проводится по всем легочным полям, хрипов нет. ЧД 16 в минуту. Сердечные тоны ясные, ритмичные. ЧСС=Ps=77 в минуту. АД 130/80 мм рт. ст. Язык сухой, обложен белым налетом. Живот обычной конфигурации, симметричный, равномерно участвует в акте дыхания, при пальпации болезненный, напряженный в эпигастральной области и правом подреберье. Симптомы Кера, Мерфи, Грекова-Ортнера положительные. Симптомов раздражения брюшины нет. Симптом XII ребра отрицательный с обеих сторон. Стул был утром однократно, жидкий. Дизурии нет.
Данные лабораторных методов исследования: гемоглобин 145 г/л, эритроциты 3,6×1012/л, лейкоциты 15,9×109/л, палочкоядерные нейтрофилы 15, сегментоядерные нейтрофилы 52, лимфоциты 17, моноциты 16; глюкоза 7,9 ммоль/л; билирубин общий 12,0 мкмоль/л, прямой 5,0 мкмоль/л, непрямой 7,0 мкмоль/л, амилаза крови 88 МЕ/л, амилаза мочи 200,0 ЕД/л, мочевина 6,4 ммоль/л, общий белок 80,2 г/л, АлТ 32,0 МЕ/л, АсТ 35,0 МЕ/л.
Данные инструментальных методов исследования: ультрасонография органов брюшной полости и забрюшинного пространства - эхо-признаки острого обтурационного деструктивного калькулезного холецистита (вколоченный камень в шейке желчного пузыря). Гепатомегалия. Диффузные изменения печени, поджелудочной железы. Увеличение поперечного размера селезенки. Холедох - 8 мм. Билиарной гипертензии нет. Почки - без патологии. Фиброэзофагогастродуоденоскопия - диффузный поверхностный гастрит. Рубцовая деформация луковицы двенадцатиперстной кишки. Электрокардиография - неспецифические метаболические изменения в миокарде. Рентгенография грудной клетки - со стороны легких и сердца без патологии.
Подтвержден диагноз: Желчнокаменная болезнь. Острый обтурационный деструктивный калькулезный холецистит.
С целью предоперационной подготовки назначено консервативное лечение: внутривенные инфузии спазмолитических препаратов, солевых растворов (по стандартной схеме), антибактериальных препаратов, симптоматическая терапия.
В экстренном порядке по жизненным показаниям под наркозом выполнены лапароскопическая холецистэктомия, санация, дренирование брюшной полости.
Диагноз после операции: Желчнокаменная болезнь. Острый обтурационный флегмонозный калькулезный холецистит. Перивезикальный инфильтрат. Местный серозный перитонит.
В послеоперационном периоде больная получала инфузионную, спазмолитическую, антибактериальную, противоязвенную, симптоматическую терапию, профилактику венозных тромбоэмболических осложнений с оценкой риска по Caprini.
Течение послеоперационного периода гладкое. Дренажи удалены на 3-й сутки. Послеоперационные раны зажили первичным натяжением. Швы сняты на 7-е сутки. Температура тела нормальная. Функция желудочно-кишечного тракта восстановлена.
Больная выписана на 9-е сутки в удовлетворительном состоянии при отсутствии жалоб с рекомендациями соблюдения диеты и приема селективных спазмолитических препаратов: мебеверина гидрохлорид по 1 капсуле (200 мг) 3 раза в день перорально в течение 1-го месяца после выписки из стационара.
При оценке динамики уровня нейропептидов-дилататоров (холецистокинина, вазоактивного интестинального пептида, соматостатина-14, нейропептида Y, пептида YY) к 9-м суткам послеоперационного периода выявлено снижение их концентрации в плазме крови в 2,5 раза (по сравнению с показателями до операции) и была прогнозирована вероятность развития стриктуры общего желчного протока и стеноза большого дуоденального соска более 10,5%. При дальнейшем наблюдении установлено повышение уровня нейропептидов-дилататоров в сроки 1-3 месяца после холецистэктомии в 4 раза (по сравнению с показателями до операции) и была прогнозирована вероятность развития стриктуры общего желчного протока и стеноза большого дуоденального соска более 11%.
Через 8 месяцев после холецистэктомии больная повторно обратилась за медицинской помощью с болевым синдромом в правом подреберье. При ультрасонографии брюшной полости были визуализированы признаки стриктуры терминального отдела общего желчного протока. Этот диагноз был подтвержден при магнитно-резонансной томографии с холангиографией. Больной были выполнены эндоскопическая ретроградная холангиопанкреатография, эндоскопическая папиллосфинктеротомия.
Пример №2.
Больная Б., 57 лет, была доставлена в хирургическое отделение КМКБ №4 15.07.2015 года бригадой скорой помощи с предположительным диагнозом: Желчнокаменная болезнь, острый калькулезный холецистит, холедохолитиаз, механическая желтуха.
При поступлении больная предъявляла жалобы на боли в эпигастральной области и правом подреберье, тошноту, многократную рвоту с примесью желчью, не приносящую облегчения, сухость, горечь во рту, слабость, однократный жидкий стул, желтушность кожи и склер. Со слов больной, заболела остро около 48 часов назад после погрешности в диете (прием жирной пищи).
Из анамнеза жизни: желчнокаменная болезнь в течение 5 лет. Гепатит, туберкулез, сахарный диабет, онкологические, венерические заболевания отрицает. Операций, травм, гемотрансфузий не было. Страдает гипертонической болезнью, ишемической болезнью сердца, стенокардией, хронической сердечной недостаточностью. Аллергологический анамнез не отягощен.
Объективно: состояние больной средней степени тяжести. Сознание ясное. Положение активное. Температура тела 37,5°С.Кожный покров и склеры иктеричные. Видимой патологии костно-суставной системы нет. Дыхание везикулярное, проводится по всем легочным полям, хрипов нет. ЧД 18 в минуту. Сердечные тоны ясные, ритмичные. ЧСС=Ps=92 в минуту. АД 150/90 мм рт. ст. Язык сухой, обложен желтым налетом. Живот обычной конфигурации, симметричный, равномерно участвует в акте дыхания, при пальпации болезненный, напряженный в эпигастральной области и правом подреберье. Симптомы Кера, Мерфи, Грекова-Ортнера положительные. Симптомов раздражения брюшины нет. Симптом XII ребра отрицательный с обеих сторон. Стул был утром однократно, жидкий. Дизурии нет.
Данные лабораторных методов исследования: гемоглобин 142 г/л, эритроциты 3,7×1012/л, лейкоциты 13,9×109/л, палочкоядерные нейтрофилы 11, сегментоядерные нейтрофилы 62, лимфоциты 19, моноциты 8; глюкоза 6,7 ммоль/л; билирубин общий 124,8 мкмоль/л, прямой 97,8 мкмоль/л, непрямой 27,0 мкмоль/л, амилаза крови 52 МЕ/л, амилаза мочи 120,0 ЕД/л, мочевина 5,5 ммоль/л, общий белок 74,5 г/л, АлТ 64,4 МЕ/л, АсТ 55,1 МЕ/л.
Данные инструментальных методов исследования: ультрасонография органов брюшной полости и забрюшинного пространства - эхо-признаки острого калькулезного холецистита, холедохолитиаза с признаками билиарной гипертензии. Гепатомегалия. Диффузные изменения печени, поджелудочной железы. Холедох - 17 мм. Почки - без патологии. Фиброэзофагогастродуоденоскопия - диффузный поверхностный гастрит. Электрокардиография - признаки гипертрофии левого желудочка, неспецифические метаболические изменения в миокарде. Рентгенография грудной клетки - со стороны легких и сердца без патологии.
Подтвержден диагноз: Желчнокаменная болезнь. Острый калькулезный холецистит. Холедохолитиаз. Механическая желтуха.
С целью предоперационной подготовки назначено консервативное лечение: внутривенные инфузии спазмолитических препаратов, солевых растворов (по стандартной схеме), антибактериальных препаратов, симптоматическая терапия.
В экстренном порядке по жизненным показаниям под наркозом выполнены верхне-среднесрединная лапаротомия, холецистэктомия «от шейки», холедохотомия, литоэкстракция, дренирование общего желчного протока по Вишневскому, санация, дренирование брюшной полости.
Диагноз после операции: Желчнокаменная болезнь. Острый обтурационный калькулезный холецистит. Холедохолитиаз. Перивезикальный инфильтрат. Механическая желтуха.
В послеоперационном периоде больная получала инфузионную, спазмолитическую, антибактериальную, противоязвенную, симптоматическую терапию, профилактику венозных тромбоэмболических осложнений с оценкой риска по Caprini.
Течение послеоперационного периода гладкое. Дренажи из брюшной полости удалены на 3-й сутки. Послеоперационные раны зажили первичным натяжением. Швы сняты на 7-е сутки. Дренаж общего желчного протока удален на 12-е сутки после «тренировки» и контрольной фистулохолангиографии. Температура тела нормальная. Желтуха купирована. Функция желудочно-кишечного тракта восстановлена.
Больная выписана на 16-е сутки в удовлетворительном состоянии при отсутствии жалоб с рекомендациями соблюдения диеты и приема селективных спазмолитических препаратов: мебеверина гидрохлорид по 1 капсуле (200 мг) 3 раза в день перорально в течение 1-го месяца после выписки из стационара.
При оценке динамики уровня нейропептидов-дилататоров (холецистокинина, вазоактивного интестинального пептида, соматостатина-14, нейропептида Y, пептида YY) к 5-м суткам послеоперационного периода выявлено повышение их концентрации в плазме крови в 1,9 раза (по сравнению с показателями до операции) и была прогнозирована вероятность развития стриктуры общего желчного протока и стеноза большого дуоденального соска более 14,9%. При дальнейшем наблюдении установлено снижение уровня нейропептидов-дилататоров к 30-м суткам после холецистэктомии в 4,4 раза (по сравнению с показателями до операции) и была прогнозирована вероятность развития стриктуры общего желчного протока и стеноза большого дуоденального соска более 16,2%. Далее установлено повышение уровня нейропептидов-дилататоров в период от 1-го до 3-х месяцев после операции в 2 раза (по сравнению с показателями до операции) и было прогнозировано увеличение вероятности развития стриктуры общего желчного протока и стеноза большого дуоденального соска более чем на 17,8%.
Через 10 месяцев после холецистэктомии больная повторно обратилась за медицинской помощью с болевым синдромом в правом подреберье и эпизодом умеренной желтухи (билирубин общий 50,4 мкмоль/л, прямой 35,7 мкмоль/л, непрямой 14,7 мкмоль/л). При ультрасонографии брюшной полости были визуализированы признаки терминального блока общего желчного протока без признаков холедохолитиаза. Диагноз стеноза большого дуоденального соска был подтвержден при магнитно-резонансной томографии с холангиографией. Больной были выполнены эндоскопическая ретроградная холангиопанкреатография, эндоскопическая папиллосфинктеротомия.
Преимуществами предлагаемого способа является его новизна и информативность, что позволяет использовать его для прогнозирования стриктуры общего желчного протока и стеноза большого дуоденального соска у пациентов после холецистэктомии по поводу холелитиаза и своевременно проводить профилактические мероприятия и диспансерное наблюдение этой категории пациентов.
СПИСОК ИСТОЧНИКОВ
1. Изменение концентрации холецистокинин-панкреозимина у больных желчнокаменной болезнью до и после холецистэктомии / Е.В. Быстровская, А.А. Ильченко, В.Н. Дроздов [и др.] // Эксперим. и клинич. гастроэнтерология. - 2010. - №4. - С.28-32.
2. Немцов, Л.М. Холецистокинин сыворотки крови и клинико-функциональная вариантность билиарной патологии / Л.М. Немцов // Эксперим. и клинич. гастроэнтерология. - 2014. - Т. 112, №12. - С.24-29.
3. Патент РФ №2414712, G01N 33/53, Бюл. №8, 20.03.2011 г.
Способ прогнозирования стриктуры общего желчного протока и стеноза большого дуоденального соска у пациентов после холецистэктомии по поводу холелитиаза, включающий лабораторное исследование плазмы крови, отличающийся тем, что дополнительно определяют уровень нейропептидов-дилататоров и при выявлении у пациентов, оперированных с калькулезным холециститом, неосложненным механической желтухой, снижения уровня нейропептидов-дилататоров к 9-м суткам послеоперационного периода более чем в 1,8 раза, повышения их уровня в сроки от 1-го до 3-х месяцев после холецистэктомии более чем в 1,5 раза; при выявлении у пациентов, оперированных с калькулезным холециститом, осложненным механической желтухой, повышения уровня нейропептидов-дилататоров к 5-м суткам послеоперационного периода более чем в 1,4 раза, снижения их уровня к 30-м суткам после холецистэктомии более чем в 3 раза и повышения их уровня в период от 1-го до 3-х месяцев после операции более чем в 1,1 раза прогнозируют стриктуру общего желчного протока и стеноз большого дуоденального соска.