Способ непосредственной дентальной имплантации
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к хирургической стоматологии, и может быть применено в реабилитации больных с использованием монолитных дентальных имплантатов при трёхстеночном дефекте. Осуществляют удаление зубов или их корней, обработку лунки, введение и фиксацию имплантата в зубной лунке путем инсталляции винтового имплантата в предварительно сформированной костное ложе в дне зубной лунки с последующим заполнением свободного пространства между имплантатом и стенками лунки костным трансплантатом, закрытие операционной раны. При этом с твердого неба в проекции корней зубов жевательной группы отслаивают полнослойный лоскут шириной, на 1,5-2 мм превышающей ширину дефекта, и длиной 18-20 мм и делят его на две части. Одну часть лоскута размещают над дефектом и фиксируют к внутренней поверхности вестибулярной десны, а вторую часть лоскута укладывают внахлест Т-образно к первому в мезио-дистальном направлении и фиксируют. Костный трансплантат укладывают между имплантатом и лоскутом, устанавливают временную коронку на имплантат, устанавливают фрагментарную композитную каппу на донорскую зону. Способ позволяет улучшить интеграцию имплантата, сократить сроки лечения и улучшить эстетические и функциональные результаты лечения. 7 ил., 1 пр.
Реферат
Изобретение относится к медицине, а именно к хирургической стоматологии, и может быть применено в реабилитации больных с использованием монолитных дентальных имплантатов при трехстеночном дефекте.
В настоящее время при замещении отсутствующих зубов у пациентов одним из методов лечения является дентальная имплантация. Имплантат выступает в качестве опоры для последующего протезирования. Неизбежная атрофия костной ткани в результате воспалительного процесса, связанного с переломом корня, наличием очага периапекальной инфекции значительно затрудняет проведение имплантологического лечения. Часто в подобных ситуациях проводят отсроченное лечение с дополнительными хирургическими вмешательствами. Однако поэтапный подход связан с уменьшением количества костной и мягкой ткани, что негативно сказывается на достижении высокого эстетического результата. Чтобы избежать нежелательных последствий, особенно при работе во фронтальном отделе челюстей, все чаще прибегают к немедленной имплантации и немедленного протезирования в области удаленного зуба.
Известна методика (Р. Нелкен, М. Кункель, В. Вагнер; Международный журнал «Пародонтология и реставрационная стоматология», стр. 9-19, Москва, 2013), которая описывает способ немедленной имплантации и немедленного протезирования при замещении зуба с вертикальным переломом корня и полной утратой вестибулярной костной пластинки. После подготовки пациента и проведения анестезии атравматично удаляли зуб без отслаивания слизисто-надкостничного лоскута, избегая повреждения краевой десны и альвеолярной кости. Устанавливали имплантат согласно протоколу производителя. Затем пространство между имплантатом и вестибулярными мягкими тканями заполняли аутогенной стружкой, которую получали в области ветви нижней челюсти. Трансплантацию мягких тканей не производили. Для замещения коронковой части зуба использовались гарнитурные зубы, которые перебазировались поверх титановых абатментов.
При том, что выживаемость имплантатов при данной методике составляет 95% ,недостатком данного метода является снижение показателей розовой эстетики в виде рецессии краевой десны и подлежащей костной ткани, особенно у пациентов с тонким биотипом слизистой и отсутствием прикрепленной кератинизированной десны. Также недостатком является наличие второго операционного поля для забора аутогенной кости и как следствие дополнительной травмы.
Также известен способ пластики дефекта при поврежденной стенке лунки зуба костным аутотрансплантатом, взятым из области бугра верхней челюсти, и непосредственной дентальной имплантацией, временным протезированием (Карлос Мартине да Роза DDS и соавторы, Международный журнал «Пародонтология и реставрационная стоматология», Москва, 2014, с. 59-68). Сущность метода заключается в том, что под местным обезболиванием как можно менее травматично удаляют зуб, проводят кюретаж и устанавливают имплантат в оптимальном пространственном положении, затем примеряют и оптимизируют временную коронку. После этого в условиях местной анестезии в донорской области (бугор верхней челюсти) выполняют разрез посередине гребня бугра до дистальной поверхности последнего моляра, формируют слизисто-надкостничный лоскут и визуализируют костный гребень. С помощью костного долота шириной 2 мм производят забор костного трансплантата и осторожно помещают его в область дефекта, формируя, таким образом, нормальный контур гребня. Трансплантат располагают на 2 мм ниже десневого края. Оставшееся пространство между костным блоком и имплантатом заполняют стружкой губчатой кости. Затем фиксируют к имплантату временную коронку и ушивают рану. Второе операционное поле, оставшееся после забота трансплантата, ушивается наглухо.
Недостатком данного метода являются рецессии краевой десны и подлежащей костной ткани, особенно у пациентов с тонким биотипом слизистой и отсутствием прикрепленной кератинизированной десны. Также недостатком является наличие второго операционного поля для забора аутогенной кости и как следствие дополнительной травмы.
Наиболее близким является способ непосредственной дентальной имплантации (Патент РФ 2180197, МПК А61С 8/00, опубл. 2002), включающий процедуру удаления зубов или их корней, обработку лунки, введение и фиксацию имплантата в зубной лунке путем инсталляции винтового имплантата в предварительно сформированной костное ложе в дне зубной лунки с последующим заполнением свободного пространства между имплантатом и стенками лунки костным трансплантатом или заменителем кости различного происхождения, закрытие операционной раны. Рану ушивают предварительно отслоенным со стороны вестибулярной части альвеолярного отростка слизисто-надкостничным лоскутом.
К недостаткам указанного способа следует отнести высокий уровень травмы мягких тканей в области имплантации, что ведет за собой убыль костной ткани и прогрессирующую рецессию мягких тканей вокруг имплантата; использование инородных дорогостоящих заменителей кости синтетического, животного и человеческого происхождения, которые имеют высокий процент отторжения; глухое ушивание раны и наличие второго травмирующего этапа имплантации в виде разреза и установки формирователя десны и последующей установкой постоянной коронки и, как следствие, переориентация положения уровня мягких тканей и кости; эстетический дефект в области имплантации в течение периода остеоинтеграции (от 3-6 мес.) и снижение социальной активности пациента.
Задачей предлагаемого изобретения является устранение указанных недостатков, повышение эффективности лечения, сокращение сроков лечения за счет одного этапа операции, получение стойкого косметического результата за счет пластики мягких тканей и кости.
Предлагаемый способ включает процедуру удаления зубов или их корней, обработку лунки, введение и фиксацию имплантата в зубной лунке путем инсталляции винтового имплантата в предварительно сформированной костное ложе в дне зубной лунки с последующим заполнением свободного пространства между имплантатом и стенками лунки костным трансплантатом, закрытие операционной раны. Новым является то, что полнослойный лоскут отслаивают с твердого неба в проекции корней зубов жевательной группы шириной на 1,5-2 мм, превышающей ширину дефекта, и длиной 18-20 мм и делят его на две части. При этом одну часть лоскута размещают над дефектом и фиксируют к внутренней поверхности вестибулярной десны, а вторую часть лоскута укладывают внахлест Т-образно к первому в мезио-дистальном направлении и фиксируют. Костный трансплантат укладывают между имплантатом и лоскутом, устанавливают временную коронку на имплантат, устанавливают фрагментарную композитную каппу на донорскую зону.
Различия с прототипом в том, что в данном методе реконструкция костной ткани осуществляется вместе с пластикой мягких тканей и установкой имплантата с временной коронкой в одно посещение, что позволяет добиваться снижения травматизма и приема болеутоляющих препаратов, стабильного эстетического результата без резорбции альвеолярной кости и рецессии мягких тканей, окружающих имплантат.
Костная стружка для осуществления метода образуется путем сверления канала для установки имплантата, что менее травматично для пациента.
Временная коронка на имплантат устанавливается непосредственно в момент операции, что является ключевым фактором в осуществлении эстетических задач.
Технический результат, достигаемый изобретением, - улучшение интеграции имплантата, сокращение сроков лечения и улучшение эстетических и функциональных результатов лечения.
Преимущества предлагаемого способа заключаются в следующем:
- установка имплантата производится одномоментно с удалением зуба, что приводит к объединению этапов и снижению количества травмы и медикаментов;
- способ достаточно прост, универсален и не требует дополнительного оборудования;
- устанавливая имплантат, одновременно подкладывают костный трансплантат, а именно стружку собственной кости, и мягкотканые трансплантаты, что оптимизирует процессы репаративного остеогенеза и уменьшает редукцию альвеолярной кости и мягких тканей;
- способ позволяет работать с собственными тканями (кость, соединительная ткань), не используя заменителей животного, человеческого и синтетического происхождения, что обуславливает быструю надежную регенерацию тканей, сводит к минимуму риски осложнений и снижает финансовую стоимость;
- восстановление анатомической формы коронки удаленного зуба посредством искусственной, что позволяет герметично закрыть рану и защитить кровяной сгусток;
- улучшается внешний вид пациента, который не страдает от потери переднего зуба.
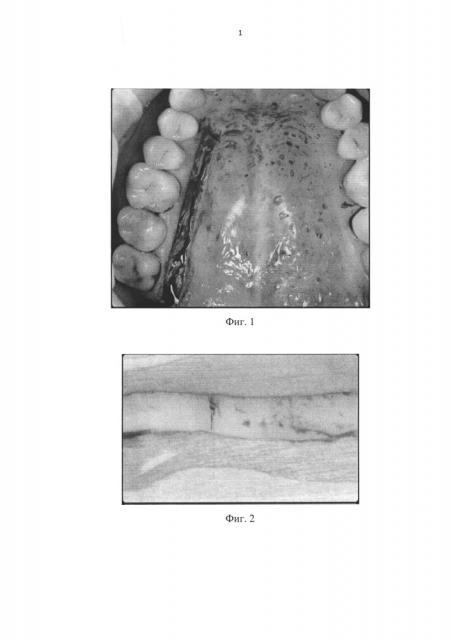
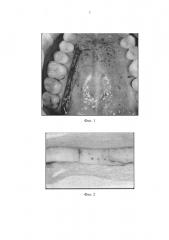
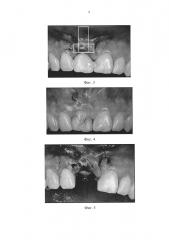
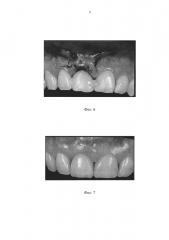
На фиг. 1 представлена зона забора лоскута; на фиг. 2 - деление лоскута; на фиг. 3 - схема укладки лоскутов Т-образно; на фиг. 4 - исходный вид до удаления зуба; на фиг. 5 - фиксация лоскутов и установка имплантата; на фиг. 6 - установка временной коронки на имплантат; на фиг. 7 - вид после операции через 3 месяца.
Осуществление способа показано на конкретном клиническом примере.
Пример
Пациент Е.К., 32 года. Не курит. Обратилась в клинику с жалобами на боли в области зуба 11.
Диагноз: перелом корня зуба 11; хронический периодонтит в обострении.
Объективно: общее состояние здоровья без особенностей, линия улыбки высокая, на вестибулярной поверхности зуба 11 определяется свищевой ход с гнойным отделяемым. Пальпация и перкуссия резко болезненны.
Данные КЛКТ свидетельствуют о наличии перелома корня зуба 11 и полном отсутствии вестибулярной кортикальной кости в связи с выраженным воспалением. Размер трехстеночного дефекта с вестибулярной стороны пластинки альвеолярной кости равен 3 мм.
В области твердого неба в проекции корней зубов жевательной группы, отступя от шеек зубов, провели очерчивание границы будущего лоскута при помощи бриллиантового зеленого. Было осуществлено отслаивание полнослойного лоскута длиной 20 мм, шириной 5 мм и его деэпителизация.
В условиях местной анестезии (мепивакаин 2% с адреналином) выполнили разрез на всю глубину мягких тканей до контакта с костной поверхностью согласно запланированному размеру. Забор лоскута, содержащий эпителий и соединительную ткань, осуществили лезвием 15 на глубину 2 мм, при этом надкостницу оставили на кости (фиг. 1). Донорскую зону в области твердого неба ушили непрерывным швом и закрыли фрагментарной композитной каппой для лучшего гемостаза и защиты кровяного сгустка.
Полученный полнослойный лоскут деэпителизировали, разделили на две части 9 мм и 11 мм и поместили в физраствор (фиг. 2).
Перешли к следующему этапу. В условиях местной инфильтрационной анестезии (мепивакаин 2% с адреналином) как можно менее травматично удалили 11 зуб с помощью периотомов и тонких элеваторов, по возможности сохраняя десневые сосочки и альвеолярную кость. Предварительно мягкотканое прикрепление у шейки зуба рассекали микрохирургическим лезвием. После извлечения зуба провели тщательный кюретаж лунки, бережно иссекая инфицированные ткани с внутренней поверхности вестибулярной десны.
Затем сформировали костное ложе в дне зубной лунки и немедленно инсталлировали цельный винтовой имплантат длиной 14 мм, диаметром 4,5 мм и полированной шейкой 4 мм в оптимальном пространственном положении, первичной стабильностью 45-50Нсм2 в соответствии с протоколом.
Следующим этапом изготовили временную коронку методом прямой моделировки композитом на стандартное акриловое основание. Коронку тщательно полировали и оставили в спиртовом растворе.
Далее перешли непосредственно к реконструкции вестибулярной кости и контура мягких тканей.
Для этого сформировали вестибулярный конверт в мягких тканях тоннельной методикой, выходя за границы дефекта на 1 мм с каждой стороны в горизонтальном и вертикальном направлении. При этом надкостница по краям дефекта осталась на кости. Затем первый лоскут большего размера 11 мм прямоугольной формы разместили над трехстеночным дефектом и зафиксировали к внутренней поверхности вестибулярной десны четырьмя швами (монофиламентная нить размером 6.0). Таким образом, был создан тканевой барьер.
Второй лоскут 9 мм уложили и подшили перпендикулярно первому и внахлест Т-образно в мезиодистальном направлении, увеличивая толщину маргинальной десны (фиг. 3). Далее между имплантатом и лоскутом рыхло уложили костный трансплантат, полученный при сверлении ложа под имплантат (фиг. 5).
Далее установили временную коронку, которая плотно прилегает к десневому контуру, тем самым формируя профиль прорезывания коронки на имплантате (фиг. 6). Донорскую зону закрыли фрагментарной композитной каппой. Послеоперационные осложнения отсутствовали. При наблюдении через 3 месяца получен хороший функциональный и косметический результат (фиг. 7).
Данный метод применим при частичной адентии на верхней и нижней челюсти.
Описанный способ позволяет установить дентальный имплантат, провести реконструкцию альвеолярной кости, создать необходимые характеристики мягких тканей вокруг имплантата и установить временную коронку. Методика проводится в один этап с минимальной травмой тканей. Регенерация в области имплантата и донорского участка происходит безболезненно. Швы снимаются на 7-10 сутки. Окончательную ортопедическую конструкцию изготавливаем, как правило, через 3-4 месяца. Сняты слепки и изготовлены реставрации на фронтальную группу зубов.
Данным способом проведено лечение 35 пациентов. За время функционирования имплантатов был потерян один по причине периимплантита. Контрольное обследование КЛКТ у 34 пациентов через 5 лет показало достаточное количество и качество кости вокруг имплантата. При клиническом осмотре отмечается высокий эстетический результат и отсутствие подвижности имплантата.
Способ позволяет достичь быстрой реабилитации в одно посещение, дает большие преимущества перед другими методами для пациента, который продолжает быть социально активным, не сокращает количество рабочих часов за счет больничных. Уменьшается количество посещений за счет сокращения этапов лечения.
Способ непосредственной дентальной имплантации при трехстеночном дефекте, включающий процедуру удаления зубов или их корней, обработку лунки, введение и фиксацию имплантата в зубной лунке путем инсталляции винтового имплантата в предварительно сформированной костное ложе в дне зубной лунки с последующим заполнением свободного пространства между имплантатом и стенками лунки костным трансплантатом, закрытие операционной раны, отличающийся тем, что полнослойный лоскут отслаивают с твердого неба в проекции корней зубов жевательной группы шириной на 1,5-2 мм, превышающей ширину дефекта, и длиной 18-20 мм, делят его на две части, при этом одну часть лоскута размещают над дефектом и фиксируют к внутренней поверхности вестибулярной десны, а вторую часть лоскута укладывают внахлест Т-образно к первому в мезио-дистальном направлении и фиксируют, костный трансплантат укладывают между имплантатом и лоскутом, устанавливают временную коронку на имплантат, устанавливают фрагментарную композитную каппу на донорскую зону.