Способ упруго-напряженного остеосинтеза дистального отдела плечевой кости
Иллюстрации
Показать всеИзобретение относится к травматологии и ортопедии и может быть применено для хирургического лечения переломов дистального отдела плечевой кости. Осуществляют задний доступ к средней и дистальной части плечевой кости. Проводят открытую репозицию отломков. Всверливают на глубину 80-100 мм 2 спицы Киршнера диаметром 2 мм через верхушки наружного и внутреннего надмыщелков плечевой кости. Сгибают спицы так, что интрамедуллярные части образуют перекрестие, а наружные части изгибаются, окружая локтевую ямку с обеих сторон, но не перекрывая ее, место проникновения спицы в кортикальный слой становится местом перегиба. На наружную часть спиц надевают шайбу с боковыми прорезями под спицы, на задней поверхности плечевой кости на 3-5 см выше локтевой ямки сверлят отверстие, шайбу с зафиксированными спицами прижимают к поверхности кости и крепят кортикальным винтом. Способ, за счет обеспечения достаточной компрессии, позволяет снизить сроки иммобилизации конечности. 1 ил., 1 пр.
Реферат
Изобретение относится к медицине, а именно к травматологии, и может быть применено при хирургическом лечении переломов дистального отдела плечевой кости.
Существует много способов лечения переломов дистального отдела плечевой кости. Челноков A.M. и др. (Челноков A.M., Баженов А.В., Корж О.Е. Закрытый антеградный интрамедуллярный остеосинтез переломов дистальной трети плечевой кости. Вестник травматологии и ортопедии Урала. 2009; (1): 49-53) проводили фиксацию стержнем после закрытой репозиции. При использовании данного метода возможно повреждение хряща головки плеча, травматизация структур вращательной манжеты и сухожилия длинной головки бицепса, при закрытой репозиции отломков за счет тракции или ущемления между отломками возможно ятрогенное повреждение лучевого нерва. Джоджуа А.В. (Джоджуа А.В. Ретроградный остеосинтез бедренной и плечевой костей. Вестник Национального медико-хирургического центра им. Н.И. Пирогова. 2008; (2): 25-27) использовал ретроградный блокируемый штифт. Недостатки метода связаны с значительным повреждением капсулы локтевого сустава, опасностью ятрогенных мыщелковых и надмыщелковых переломов при введении ригидного стержня с нарушением техники операции. Idoine J.D. at al. (Idoine J.D., French B.G., Opalek J.M., DeMott L. Plating of acute humeral diaphyseal fractures through an anterior approach in multiple trauma patients // J. Orthop. Trauma. - 2012. - Vol. 26 (1), January - P. 9-18) применяют накостный остеосинтез. Среди недостатков: большой разрез с обнажением зоны перелома, обширное повреждение мягких тканей, травматизация надкостницы, риск инфекции.
К предлагаемому нами способу близким является фиксация по методу, описанному Heim D. et al. (Heim D., Herkert F., Hess P., Regazzoni P. Surgical treatment of humeral shaft fractures - the Basel experience // J. Trauma. - 1993. - Aug, 35 (2). - P. 226-232). К недостаткам данного способа относятся: нарушение периостальной циркуляции, приводящее к риску несращения перелома; риск повторных переломов после удаления фиксатора; риск ятрогенного повреждения сосудисто-нервного пучка.
Техническим результатом изобретения является создание оптимального способа упруго-напряженного остеосинтеза переломов дистального отдела плечевой кости.
Технический результат достигается тем, что на глубину 80-100 мм всверливают 2 спицы Киршнера диаметром 2 мм через верхушки наружного и внутреннего надмыщелков плечевой кости, затем сгибают спицы так, что интрамедуллярные части образуют перекрестие, а наружные части изгибают, окружая локтевую ямку с обеих сторон, но не перекрывая ее, место проникновения спицы в кортикальный слой становится местом перегиба; после этого на наружную часть спиц надевают шайбу с боковыми прорезями под спицы, на задней поверхности плечевой кости сверлят отверстие на толщину двух кортикальных слоев, шайбу с зафиксированными спицами прижимают к поверхности кости и крепят кортикальным винтом.
Изобретение поясняется чертежом.
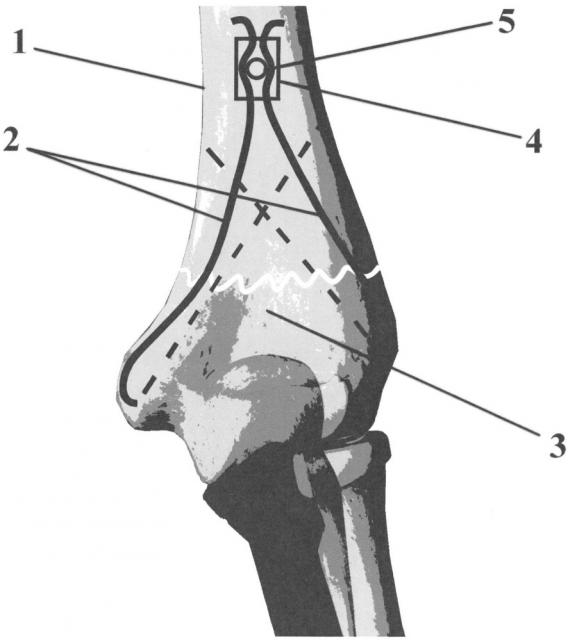
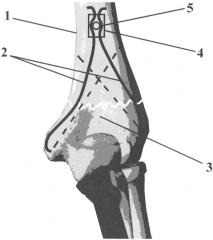
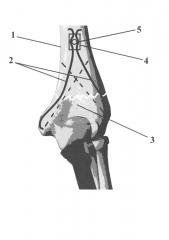
На чертеже изображен надмыщелковый перелом плечевой кости, зафиксированный в ходе операции спице-винтовой системой. 1 - плечевая кость, 2 - спицы Киршнера, 3 - локтевая ямка, 4 - шайба, 5 - винт.
Способ осуществляется следующим образом.
После осуществления заднего доступа к средней и дистальной части плечевой кости (1) проводят открытую репозицию отломков. Вверхушки наружного и внутреннего надмыщелков плечевой кости всверливают на глубину 80-100 мм 2 спицы Киршнера (2) диаметром 2 мм. Спицы сгибают так, что интрамедуллярные части образуют перекрестие, а наружные части изгибаются, окружая локтевую ямку (3) с обеих сторон, но не перекрывая ее. Местом перегиба становится место проникновения спицы в кортикальный слой. Наружные концы спиц вдеваются в шайбу (4), с двумя боковыми продольными прорезями для спиц. На задней поверхности плечевой кости на 3-5 см проксимальнее локтевой ямки высверливается отверстие диаметром 3,5 мм на толщину двух кортикальных слоев. Прижатая к поверхности кости шайба фиксирует спицы, находящиеся в прорезях. Сквозь отверстие в шайбе вкручивают винт (5) диаметром 4,5 мм до момента соприкосновения шляпки винта и спиц. Затем свободные концы спиц скусывают. Винт докручивается, разводя находящиеся в прорезях шайбы спицы, таким образом создается необходимая компрессия. Рану послойно зашивают. Применяют косыночную иммобилизацию (до 3-х недель).
Полную нагрузку разрешают через 3 месяца.
Клинический пример
Больной А. поступил в травматологическое отделение ГКБ №4 г. Курска 18.06.2016.
При поступлении жалобы на интенсивную боль в области левого локтя, невозможность движения в левом локтевом суставе.
Диагноз: закрытый надмыщелковый перелом левой плечевой кости со смещением.
Произведена операция "открытая репозиция отломков плечевой кости. Остеосинтез упруго-напряженной спице-винтовой системой."
Ход операции
После осуществления заднего доступа к средней и дистальной части плечевой кости проводят открытую репозицию отломков. Верхушки наружного и внутреннего надмыщелков плечевой кости всверливают на глубину 80-100 мм 2 спицы Киршнера диаметром 2 мм. Спицы сгибают так, что интрамедуллярные части образуют перекрестие, а наружные части изгибаются, окружая локтевую ямку с обеих сторон, но не перекрывая ее. Местом перегиба становится место проникновения спицы в кортикальный слой. Наружные концы спиц вдеваются в шайбу, с двумя боковыми продольными прорезями для спиц. На задней поверхности плечевой кости на 3-5 см проксимальнее локтевой ямки высверливается отверстие диаметром 3,5 мм на толщину двух кортикальных слоев. Прижатая к поверхности кости шайба фиксирует спицы, находящиеся в прорезях. Сквозь отверстие в шайбе вкручивают винт диаметром 4,5 мм до момента соприкосновения шляпки винта и спиц. Затем свободные концы спиц скусывают. Винт докручивается, разводя находящиеся в прорезях шайбы спицы. Рану послойно зашивают.
Послеоперационный период без особенностей. Иммобилизация прекращена через 3 недели после операции.
Анализ наблюдения за больным свидетельствует о хорошем результате: сустав стабилен, болевой синдром не отмечается, сгибание в локтевом суставе - 60°, разгибание - 170°
Таким образом, способ обеспечивает достаточную компрессию не приводит к нарушению периостальной трофики и обеспечивает снижение сроков иммобилизации конечности.
Способ упруго-напряженного остеосинтеза дистального отдела плечевой кости, включающий осуществление заднего доступа к средней и дистальной части плечевой кости, проведение открытой репозиции отломков, отличающийся тем, что на глубину 80-100 мм всверливают 2 спицы Киршнера диаметром 2 мм через верхушки наружного и внутреннего надмыщелков плечевой кости, затем сгибают спицы так, что интрамедуллярные части образуют перекрестие, а наружные части изгибают, окружая локтевую ямку с обеих сторон, но не перекрывая ее, место проникновения спицы в кортикальный слой становится местом перегиба; после этого на наружную часть спиц надевают шайбу с боковыми прорезями под спицы, на задней поверхности плечевой кости сверлят отверстие на толщину двух кортикальных слоев, шайбу с зафиксированными спицами прижимают к поверхности кости и крепят кортикальным винтом.