Способ функциональной мультиспиральной компьютерно-томографической диагностики нестабильности позвоночно-двигательных сегментов шейного отдела позвоночника
Иллюстрации
Показать всеИзобретение относится к медицине, лучевой диагностике и травматологии, предназначено для определения смещения позвонков и выявления нестабильности позвоночно-двигательного сегмента (ПДС) в шейном отделе позвоночника (ШОП). Проводят мультиспиральную компьютерную томографию (МСКТ) ШОП в объемном режиме с толщиной среза 1 мм в аксиальной проекции. Для этого пациента укладывают на стол томографа в положении лежа на спине, на уровне тела Th1 позвонка под спину пациента устанавливают подкладку, направленную широким основанием в сторону тела С7 позвонка таким образом, чтобы ШОП находился в положении максимального разгибания. Пациент осуществляет сгибательное движение в ШОП в течение 8 сек. Во время совершения пациентом движения осуществляют сканирование, после чего производят построение мультипланарных и трехмерных реконструкций. При визуализации патологического смещения позвонков относительно друг друга более чем на 2 мм в передне-заднем направлении диагностируют нестабильность ПДС ШОП. Способ позволяет определить нарушение взаимоотношений сочленяющихся структур, составляющих ПДС ШОП, во время функциональной пробы, оптимизируя диагностику данной патологии. 3 ил., 2 пр.
Реферат
Изобретение относится к медицине, а именно к лучевой диагностике и травматологии, предназначено для определения нестабильности шейного отдела позвоночника.
Дегенеративные поражения позвоночника занимают первое место (41,1%) среди причин первичной инвалидности по заболеваниям опорно-двигательной системы. Одним из распространенных проявлений дегенеративных поражений позвоночника является нестабильность шейного отдела позвоночника («Диагностика и лечение спондилолистеза. Клинические рекомендации». - Новосибирск 2013 г.).
Нестабильность шейного отдела позвоночника - патологическая подвижность позвоночно-двигательного сегмента, вызванная повреждением его основных структурных элементов (диска, фасеток дугоотростчатых суставов, связок) при травмах, дегенеративных процессах, опухолях, воспалительных поражениях, последствиях оперативных вмешательств на позвоночнике, аномалиях развития и др. В результате нестабильности позвоночно-двигательного сегмента может развиться сдавление корешков спинномозговых нервов, спинного мозга или питающих их сосудов.
С появлением высокоинформативных неинвазивных методов исследования (КТ, МРТ) диагностика стала более точной, однако даже четкое изображение, полученное с помощью томографа, не позволяет непосредственно судить о степени нарушения биомеханики движений в шейном отделе позвоночника (ШОП).
Во многих случаях истинная картина уточняется интраоперационно. Однако когда характер патологии и ее влияние на функциональные нарушения ШОП приходится уточнять уже в ходе оперативного вмешательства, это в лучшем случае приводит к существенному увеличению продолжительности операции, а в худшем (когда ни хирург, ни оснащение не подготовлены к изменению операционного плана) - к рецидиву нестабильности и необходимости выполнения повторного вмешательства в дальнейшем, в качестве второго этапа.
Известен способ рентгенологической диагностики остеохондроза шейного отдела позвоночника (респ. Беларусь, патент №1207; Опубликовано: 14.06.1996; МПК: А61В 6/00, А61В 5/00), согласно которому проводится рентгенологическое исследование ШОП путем получения рентгенологического изображения, съемку которого осуществляют в боковой проекции при пробах на сгибание, разгибание, а также в ортостатическом положении.
Известный способ имеет ряд недостатков:
- не позволяет осуществить точную оценку статики позвоночника;
- не обеспечивает достаточную визуализацию дистальных отделов ШОП в боковой проекции за счет эффекта суммации теней от плечевых суставов;
- не обеспечивает возможности проведения оценки пространственного расположения позвонков в отдельных позвоночно-двигательных сегментах (ОДС);
- не обеспечивает возможности определения вентральных и дорсальных смещений позвонков.
Известен также способ компьютерной томографии шейного отдела позвоночника (/Атлас/ HUMAN CROSS SECTIONAL ANATOMY ATLAS OF BODI SECTIONS AND CT IMAGTS HAROLD ELLIS BARI LOGAN ADRIAN DIXON Fist published 1991), согласно которому проводится компьютерная томография ШОП, съемку которого осуществляют в аксиальной плоскости в статическом режиме.
Известный способ не обладает необходимой информативностью для диагностики нестабильности шейного отдела позвоночника.
Задача изобретения - повышение точности диагностики.
Технический результат состоит в определении передне-заднего смещения сочленяющихся поверхностей позвоночно-двигательных сегментов шейного отдела позвоночника во время проведения функциональной пробы.
Поставленная задача решается способом функциональной мультиспиральной компьютерно-томографической диагностики нестабильности позвоночно-двигательных сегментов (ПДС) шейного отдела позвоночника, заключающийся в том, что исследование проводят в объемном режиме с толщиной среза 1 мм в аксиальной проекции, пациента укладывают на стол томографа в положении лежа на спине, на уровне тела Th1 позвонка под спину пациента устанавливают подкладку, направленную широким основанием в сторону тела С7 позвонка, таким образом чтобы шейный отдел позвоночника находился в положении максимального разгибания, пациент осуществляет сгибательное движение в шейном отделе позвоночника в течение 8 секунд, во время совершения пациентом движения осуществляют сканирование, после чего производят построение мультипланарных и трехмерных реконструкций, при визуализации патологического смещения позвонков относительно друг друга диагностируют нестабильность ПДС шейного отдела позвоночника.
Мультиспиральную компьютерную томографию проводят в объемном режиме «Volume cervical spine» с толщиной среза 1 мм в аксиальной проекции. Способ осуществляют следующим образом:
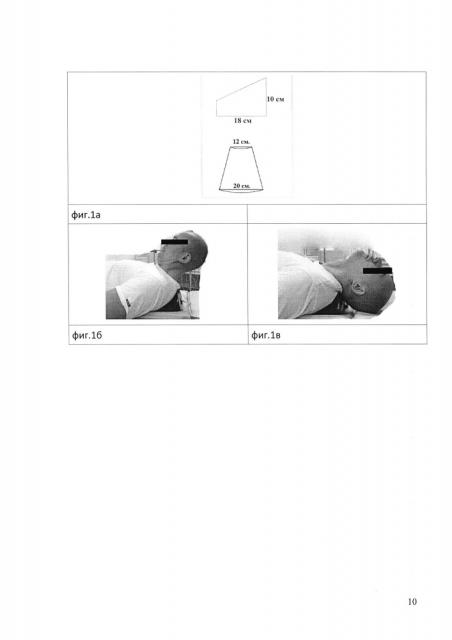
1. Пациента укладывают на стол томографа в положении лежа на спине. На уровне тела Th1 позвонка под спину пациента устанавливают подкладку (фиг. 1а), направленную широким основанием в сторону тела С7 позвонка таким образом, чтобы шейный отдел позвоночника находился в положении максимального разгибания (фиг. 1б-1в).
2. Для разметки области исследования выполняют топограмму. Томографирование начинают на 1 см выше большого затылочного отверстия (лат. - foramen magnum) и заканчивают на уровне средней трети тела Th1 позвонка.
3. Томографирование проводят по протоколу:
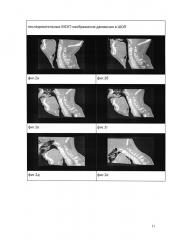
4. После получения топограммы в сагиттальной и фронтальной проекциях выполняют серию срезов в аксиальной проекции. При этом пациент осуществляет движение в шейном отделе позвоночника в виде сгибания шеи из положения максимального разгибания (фиг. 2а-2е). На выполнение движения пациенту отводят 8 секунд. Движение выполняют под счет исследователя с использованием динамика громкой связи.
5. После сканирования проводят реконструкцию исследованного ШОП с толщиной среза 1 мм.
6. После получения срезов в аксиальной проекции выполняют мультипланарную реконструкцию (МПР) во фронтальной и сагиттальных проекциях.
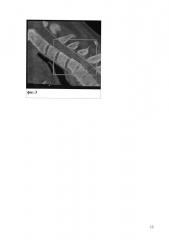
7. Проводят оценку и измерение передне-заднего смещения позвонков (фиг. 3).
Для отработки методики было обследовано 4 пациента с вертеброгенными болями в шее без корешкового синдрома (с отсутствием дегенеративно-дистрофических изменений межпозвонковых дисков по данным МРТ) на мультиспиральном компьютерном томографе Aquilion ONE 640 фирмы Toshiba предложенным способом.
ПРИМЕР 1. Пациент Д., 37 лет. Направляющий диагноз: Остеохондроз шейного отдела позвоночника. Грыжи дисков С4-С5, С5-С6. Корешковый синдром. Вертеброгенный болевой синдром. Нестабильность позвоночно-двигательных сегментов шейного отдела позвоночника? Планируемая операция: Дискэктомия С4-С5, С5-С6. Для уточнения диагноза в рамках предоперационной подготовки пациенту была проведена функциональная мультиспиральная компьютерная томография шейного отдела позвоночника предлагаемым способом. Исследование проводили на 640-спиральном компьютерном томографе Aquilion ONE фирмы Toshiba в объемном режиме с толщиной среза 1 мм. Под спину пациента устанавливают подкладку, направленную широким основанием в сторону тела С7 позвонка, пациент осуществляет сгибательное движение в шейном отделе позвоночника в течение 8 секунд, во время совершения пациентом движения осуществляют сканирование. На основании данных функциональной МСКТ выявлена нестабильность позвоночно-двигательных сегментов С4-С5, С5-С6 (смещение более 2 мм). Реконструкция, выполненная на основе функциональной МСКТ, показала, что имеющаяся нестабильность вышеуказанных сегментов помимо удаления грыжевых выпячиваний требует проведения стабилизации межпозвоночных сегментов. Учитывая данные, полученные в результате исследования, было принято решение об изменении тактики хирургического вмешательства в пользу декомпрессивно-стабилизирующего с установкой имплантов. В послеоперационном периоде пациенту выполнена контрольная функциональная мультиспиральная компьютерная томография шейного отдела позвоночника. По результатам данных послеоперационного функционального МСКТ контроля, отмечается отсутствие признаков нестабильности на уровнях оперативного вмешательства. Наблюдение пациента в срок 3, 6, 12 месяцев после выполнения операции позволило сделать вывод об отличных функциональных результатах лечения.
ПРИМЕР 2. Пациентка М., 29 лет. Направляющий диагноз: Остеохондроз шейного отдела позвоночника. Грыжи дисков С4-С5, С5-С6. Корешковый синдром. Вертеброгенный болевой синдром. Мышечная кривошея? Нестабильность ПДС шейного отдела позвоночника? Планируемая операция: Удаление грыжи диска С4-С5, С5-С6. Пациентке была выполнена функциональная мультиспиральная компьютерная томография шейного отдела позвоночника. Реконструкция на основе функциональной МСКТ показала асимметрию движения шейного отдела позвоночника (сгибание-разгибание), обусловленную укорочением m. Sternoclaidomastoideus dexter, со значительной перегрузкой межпозвонковых суставов на стороне укорочения мышцы (признаки монолатерального артроза межпозвоночных суставов, не характерных для этой возрастной группы. Также были выявлены признаки нестабильности ПДС шейного отдела позвоночника (смещение более 2 мм.). Эти данные привели к изменению первоначального плана оперативного лечения. В результате пациентке было проведено оперативное лечение в объеме: тотальная дискэктомия С4-С5, С5-С6 с установкой кейджа на уровне С5-С6 и эндопротеза межпозвоночного диска на уровне С4-С5. Также проведено пересечение обоих ножек m. Stemoclaidomastoideus dexter. В послеоперационном периоде отмечено купирование корешкового и болевого синдрома, нормализация биомеханики шейного отдела позвоночника.
Разработанный способ функциональной мультиспиральной компьютерной томографии при нестабильности ПДС шейного отдела позвоночника позволяет повысить точность и информативность диагностики за счет визуализации взаимоотношений структур, составляющих ПДС, в процессе осуществления движения. Это дает возможность оперирующим травматологам-ортопедам более точно определять тактику и объем хирургического вмешательства при данной патологии.
Способ функциональной мультиспиральной компьютерно-томографической диагностики нестабильности позвоночно-двигательных сегментов (ПДС) шейного отдела позвоночника, заключающийся в том, что исследование проводят в объемном режиме с толщиной среза 1 мм в аксиальной проекции, пациента укладывают на стол томографа в положении лежа на спине, на уровне тела Th1 позвонка под спину пациента устанавливают подкладку, направленную широким основанием в сторону тела С7 позвонка таким образом, чтобы шейный отдел позвоночника находился в положении максимального разгибания, пациент осуществляет сгибательное движение в шейном отделе позвоночника в течение 8 секунд, во время совершения пациентом движения осуществляют сканирование, после чего производят построение мультипланарных и трехмерных реконструкций, при визуализации патологического смещения позвонков относительно друг друга более чем на 2 мм в передне-заднем направлении диагностируют нестабильность ПДС шейного отдела позвоночника.