Способ хирургического доступа к тазобедренному суставу при эндопротезировании
Иллюстрации
Показать всеИзобретение относится к травматологии и ортопедии и может быть применимо для хирургического доступа к тазобедренному суставу при эндопротезировании. В направлении сверху вниз над большим вертелом проводят центральную линию. На этой центральной линии отмечают точки проксимальной и дистальной границы большого вертела. Измеряют расстояние между этими точками и делят на 3 равные части, выделяя проксимальную, среднюю и дистальную. Выполняют первый разрез от проксимальной точки по ходу мышечных волокон средней ягодичной мышцы в передне-верхнем направлении длиной 3 см. Выполняют второй разрез от точки на границе между средней и дистальной третью большого вертела в направлении кпереди, отступив от центральной линии 1 см, длиной 3 см. Третий разрез производят, соединяя начальные точки первого и второго разрезов между собой, в виде дуги, направленной выпуклой стороной кпереди. Отсекают среднюю ягодичную мышцу от передней поверхности большого вертела в пределах выполненных разрезов. Полученный лоскут средней ягодичной мышцы смещают кпереди и фиксируют при помощи инструментов. Изобретение позволяет уменьшить травматичность, сократить срок реабилитации за счёт более быстрого восстановления мышечного окружения и функции тазобедренного сустава. 5 ил.
Реферат
Предлагаемое изобретение относится к области медицины, а именно к травматологии и ортопедии, и может быть использовано при выполнении операции эндопротезирования тазобедренного сустава для лечения патологии с выраженными дегенеративно-дистрофическими изменениями, заболеваниями, переломами проксимального отдела бедренной кости и их последствиями.
При эндопротезировании в основном используют переднебоковые и заднебоковые доступы к тазобедренному суставу, позволяющие максимально сохранить сосудисто-нервные образования проксимального отдела бедренной кости и таза. Несмотря на большое многообразие хирургических доступов к тазобедренному суставу, немногие из них могут быть использованы при выполнении эндопротезирования у пациентов с тяжелой патологией тазобедренного сустава (коксартроз тяжелой степени, выраженная оссификация краев вертлужной впадины и ее губы, протрузия головки бедренной кости).
Использование переднего доступа ограничивает свободу хирурга при обработке проксимального отдела бедренной кости, также имеется риск повреждения бокового бедренного нерва и сосудисто-нервного пучка. При использовании задних доступов предполагается пересечение ягодичных мышц и коротких наружных ротаторов, что грозит нарушением их восстановления и тяжелыми осложнениями со стороны седалищного нерва. Преимуществом бокового доступа является возможность использования сочетания противоположно направленных положений элементов проксимального отдела бедренной кости. Угол операционного действия при боковом доступе в среднем равен 90° [(1) Прохоренко В.М., Турков П.С. Влияние положения проксимального отдела бедренной кости на выбор оперативного доступа / В.М. Прохоренко, П.С. Турков // Медицина и образование в Сибири. - 2013. - №3. - 21 с.]. Наиболее целесообразно в указанной тяжелой клинической ситуации является использование бокового доступа, который обеспечивает достаточный обзор операционного поля и угол операционного действия при эндопротезировании.
Аналогом изобретения выбран переднебоковой доступ в модификации Мюллера. Пациента располагают строго на боку и жестко фиксируют таз в вертикальном положении. Разрез кожи центрирован над средней частью большого вертела и направлен дистально вдоль оси бедра. После разреза кожи и подкожной клетчатки рассекают илеотибиальный тракт продольно. Сумку большого вертела рассекают для доступа через место прикрепления средней ягодичной мышцы к передней части большого вертела. Переднюю порцию средней ягодичной мышцы пересекают, сохраняя сухожильную манжетку для последующего восстановления мышцы. Производят разделение по ходу мышечных волокон средней ягодичной мышцы на 3 см проксимальнее к верхней губе вертлужной впадины. Отводят среднюю ягодичную мышцу кпереди и краниально обнажают сухожилие малой ягодичной мышцы. Ягодичные мышцы отводят кпереди и кверху и удерживают острым распатором Хомана, установленным в подвздошную кость выше вертлужной впадины. Рассекают капсулу для обнажения головки бедренной кости и губы вертлужной впадины. После установки эндопротеза подшивают ягодичные мышцы, используя костные швы через просверленные отверстия в большом вертеле [(2) Тихилов P.M. Руководство по эндопротезированию тазобедренного сустава / P.M. Тихилов, В.М. Шаповалов. - СПб.: РНИИТО им. P.P. Вредена, 2008. - 301 с. 188-189].
Наиболее близким к предлагаемому является прямой боковой доступ предложенный Н. Bauer и усовершенствованный К. Хардингом. Положение пациента на здоровом боку, таз располагают строго перпендикулярно поверхности операционного стола. Кожный разрез длиной 12-16 см проходит между передним и задним краями большого вертела на равном удалении от верхушки большого вертела. Широкую фасцию бедра рассекают на всем протяжении раны. Проводят тупое продольное разделение мышечных волокон средней ягодичной мышцы на протяжении 3 см выше верхушки большого вертела. Затем при помощи электроножа среднюю ягодичную мышцу и латеральную порцию четырехглавой мышцы бедра субпериостально отделяют от передней поверхности большого вертела и распатором от капсулы сустава. Отделение средней ягодичной мышцы должно быть выполнено при сохранении сухожильной структуры на большом вертеле. Капсулу сустава иссекают в пределах видимости или сохраняют, после чего производят вывихивание головки бедренной кости и выполняют дальнейшие хирургические манипуляции [(3) Тихилов P.M. Руководство по эндопротезированию тазобедренного сустава / P.M. Тихилов, В.М. Шаповалов. - СПб.: РНИИТО им. P.P. Вредена, 2008. - 301 с. 189-190].
Однако известные способы обладают существенными недостатками, а именно:
1. При доступе Хардинга к тазобедренному суставу дополнительно к пересечению передней порции средней ягодичной мышцы пересекают латеральную порцию четырехглавой мышцы бедра, что характеризуется большой травматичностью покрывающих сустав мышц, связанным с этим увеличением кровопотери и времени операции. [(4)Андреев Д. В. Тотальное эндопротезирование тазобедренного сустава с использованием малоинвазивной техники: дис. … канд. мед. наук: 14.01.15, 14.03.01 / Андреев Дмитрий Владимирович. - Санкт-Петербург, 2013. - 24 с.].
2. В известных способах отсутствуют четкие ориентиры выполнения разрезов. При доступе по Хардингу и Мюллеру не обозначен ориентир или уровень отсечения сухожильной части средней ягодичной мышцы от передней поверхности большого вертела. При доступе по Мюллеру не указана конкретная точка начала разреза, а указание - «по ходу мышечных волокон средней ягодичной мышцы … к верхней губе вертлужной впадины» - не конкретно.
3. При доступе Мюллера к тазобедренному суставу нередко возникает натяжение сохраненных передних отделов средней ягодичной мышцы и их отрыв от бедренной кости [(5) Способ передне-бокового доступа для эндопротезирования тазобедренного сустава: пат. 2502488, Рос. Федерация, МПК 6 А61В 17/56 / М.Ю. Гончаров, P.M. Тихилов, А.Ю. Кочиш, Н.Ф. Фомин, Д.В. Андреев, И.И. Шубняков, Д.Г. Плиев; заявитель и патентообладатель ФГБУ "РНИИТО им. P.P. Вредена" Минздравсоцразвития России - 2012131376/14; заявл. 2012.07.20; опубл. 2013.12.27, Бюл. №36. - 9 с.]. В этом случае затруднено восстановление поврежденных участков в послеоперационном периоде и негативно сказывается на дальнейшей функции сустава.
4. L-образный доступ Мюллера не позволяет добиться достаточной визуализации тазобедренного сустава, ограничивает зону хирургического действия, особенно в сложных случаях (коксартроз тяжелой степени, выраженная оссификация краев вертлужной впадины и ее губы, протрузия головки бедренной кости), при этом приходится прибегать к дополнительному растягиванию и травматизации тканей операционной раны.
5. Известно, что при вывихивании бедра, выведении проксимального конца бедренной кости в рану и обработке бедренного канала в основном натягивается средняя ягодичная мышца. При доступе Мюллера сохраняется целостность передне-нижней порции сухожилия средней ягодичной мышцы. Это создает определенные трудности, требует дополнительных усилий и технических подходов на этапе вывиха головки бедренной кости, во время обработки вертлужной впадины, при вправлении головки эндопротеза. В результате происходит дополнительная травматизация тканей в зоне эндопротеза.
6. При использовании доступов Хардинга и Мюллера для выполнения эндопротезирования тазобедренного сустава имеется высокий риск инфекционных осложнений. При доступе Хардинга возможно инфицирование операционной раны, что связано с травматизацией мышечной ткани и сосудистой сети на большом протяжении. При доступе Мюллера - перерастяжения, надрывы и отрывы сохранившей целостность части средней ягодичной мышцы приводят к нарушению кровообращения, формированию мягкотканных полостей, некрозу тканей и развитию инфекции.
Технический результат предлагаемого способа состоит в снижении травматичности за счет более щадящего воздействия на мышечные ткани в зоне доступа, максимальном сохранении их трофики, при этом обеспечивая достаточный обзор операционной зоны при эндопротезировании тазобедренного сустава, предлагаемый доступ более физиологичен, так как исключает повреждения сосудисто-нервных образований, травматологу во время операции нет необходимости опасаться этих повреждений. Обеспечивает более быстрое восстановление мышечного окружения и функции тазобедренного сустава в послеоперационном периоде, а также позволяет предупредить инфекционные осложнения.
Результат предлагаемого изобретения достигается тем, что предложены четкие, конкретные ориентиры выполнения оптимального доступа при эндопротезировании тазобедренного сустава, которые могут быть применены травматологом-ортопедом, владеющим технологией эндопротезирования. Для этого на центральной линии большого вертела отмечают проксимальную и дистальную точки на его границе, определяют расстояние между этими точками и делят его на 3 равные части, которые являются основными ориентирами для выполнения сухожильно-мышечных разрезов. Выполняют 3 разреза в проекции только средней ягодичной мышцы. Первый разрез от проксимальной точки по ходу мышечных волокон средней ягодичной мышцы в передне-верхнем направлении длиной 3 см, затем выполняют второй разрез от точки на границе между средней и дистальной третью большого вертела в направлении кпереди, отступив от центральной линии 1 см, длиной 3 см, третий разрез производят, соединяя начальные точки первого и второго разрезов между собой, в виде дуги, направленной выпуклой стороной кпереди.
В результате созданы универсальные условия для оптимального атравматичного доступа, который может использовать травматолог-ортопед.
Проведенные патентные исследования по подклассам А61В 17/56 и анализ научно-медицинской информации, отражающей существующий уровень хирургических доступов при эндопротезировании тазобедренных суставов, не выявили технологий, идентичных предложенной. Сопоставительный анализ заявляемого технического решения и известных технологий позволяет сделать вывод о том, что предлагаемый способ отличается вышеуказанными приемами и соответствует критерию изобретения «новизна».
На основании анализа клинического материала авторами заявляемого способа выявлены следующие преимущества:
Предварительное использование универсальных ориентиров в проекции большого вертела для проведения сухожильно-мышечных разрезов необходимо для более точного определения начальных точек первого и второго выполняемых разрезов и последующего правильного формирования сухожильно-мышечного лоскута средней ягодичной мышцы.
Проведение в направлении сверху вниз в проекции большого вертела центральной линии и отметка на этой линии точки проксимальной границы большого вертела позволяет точно установить начало первого разреза именно от данной точки.
Отметка на центральной линии точки дистальной границы большого вертела, разделение расстояния между точками проксимальной и дистальной границы вертела на равные части: проксимальную, среднюю и дистальную, позволяет точно определить начальную точку второго разреза, расположеную на 1 см кпереди от границы между средней и дистальной частями на центральной линии большого вертела.
Выполнение первого разреза от проксимальной точки по ходу мышечных волокон средней ягодичной мышцы в передне-верхнем направлении длиной 3 см предотвращает отрыв волокон средней ягодичной мышцы от проксимальной части большого вертела, минимальную травматизацию этой мышцы и большого вертела при вывихивании головки бедренной кости из вертлужной впадины и установке бедренного компонента эндопротеза.
Второй разрез от точки на границе между средней и дистальной третью большого вертела в направлении кпереди, отступив при этом от центральной линии 1 см и длиной 3 см, позволяет сохранить целостность волокон латеральной порции четырехглавой мышцы бедра, так как разрез проходит по дистальной границе средней ягодичной мышцы. Выполнение второго разреза является необходимым для профилактики травматизации средней ягодичной мышцы и отрыва ее передне-нижней порции от большого вертела на этапе вывихивания головки бедренной кости и во время обработки вертлужной впадины.
Разрывы и отрывы средней ягодичной мышцы, а в некоторых случаях отрывы костной пластинки большого вертела, могут привести к нарушению функции средней ягодичной мышцы, хромоте и отсутствию активного отведения нижней конечности, что исключено при использовании предлагаемого доступа.
Третий разрез, соединяющий начальные точки первого и второго разрезов между собой, выполненный в виде дуги, направленной выпуклой стороной кпереди, обеспечивает полноценное сохранение сухожильной манжетки средней ягодичной мышцы на большом вертеле для последующего надежного анатомического и функционального восстановления этой мышцы.
Отсечение только средней ягодичной мышцы от передней поверхности большого вертела в пределах выполненных разрезов позволяет сформировать мобильный мышечно-сухожильный лоскут с ровными краями, что является более физиологичным, предупреждает разрывы и отрывы мышечных волокон, нарушение питания костной ткани большого вертела, позволяет предотвратить нарушение функции средней ягодичной мышцы и тазобедренного сустава. Достаточная мобильность сформированного лоскута обеспечивает более легкий и щадящий доступ к головке бедренной кости.
Смещение полученного лоскута средней ягодичной мышцы кпереди с фиксацией специальными инструментами увеличивает зону визуализации операционного поля и хирургического действия при эндопротезировании тазобедренного сустава, не повышая объема повреждения мышечного аппарата тазобедренного сустава. После укладывания лоскута на свое место его края легко сопоставляются и фиксируются к материнскому ложу при помощи швов по ходу всех трех разрезов.
Из выше изложенного следует, что заявляемый способ соответствует критерию патентоспособности «изобретательский уровень».
Технология предназначена для специалистов, владеющих базовыми реконструктивными вмешательствами на тазобедренном суставе и основными приемами выполнения хирургического доступа к суставу, т.е. специалистов травматолого-ортопедических отделений ЛПУ городского, областного и республиканского уровня, может быть воспроизведена неоднократно. Вышеизложенное дает основание считать, что заявляемое техническое решение соответствует критерию патентоспособности «промышленная применимость».
Предлагаемый способ лечения поясняется рисунками:
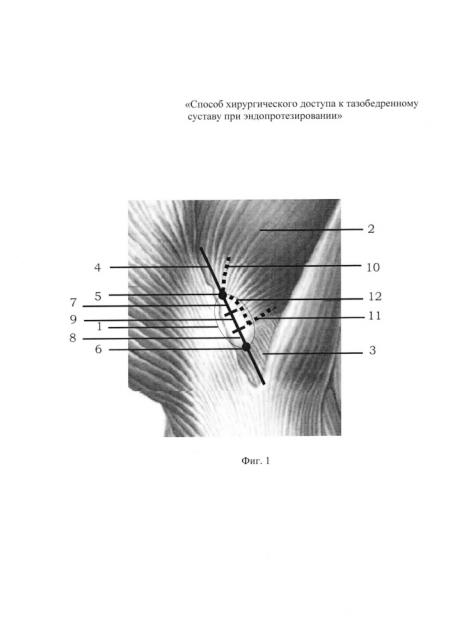
Фиг. 1 - схема хирургического доступа при эндопротезировании тазобедренного сустава, где: 1 - большой вертел, 2 - средняя ягодичная мышца, 3 - латеральная порция четырехглавой мышцы бедра, 4 - центральная линия на большом вертеле, 5 - проксимальная точка на границе большого вертела, 6 -дистальная точка на границе большого вертела, 7 - проксимальная часть на центральной линии 4, 8 - дистальная часть на центральной линии 4, 9 - средняя часть на центральной линии 4, 10 - линия первого разреза, 11 - линия второго разреза, 12 - третий разрез, соединяющий первый и второй разрезы.
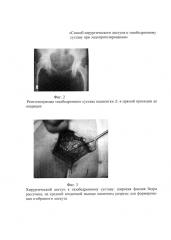
Фиг. 2 - рентгенограмма правого тазобедренного сустава пациентки Л. до операции.
Фиг. 3 - фото выполненного доступа к правому тазобедренному суставу пациентки Л.
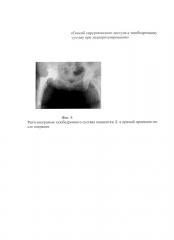
Фиг. 4 - рентгенограмма правого тазобедренного сустава пациентки Л. после операции.
Фиг. 5 - таблица, отражающая оценку критериев эффективности при выполнении доступа к тазобедренному суставу по предлагаемому способу и известными доступами.
Сущность предлагаемого «Способа хирургического доступа к тазобедренному суставу при эндопротезировании» заключается в следующем.
Пациента укладывают на ортопедическом столе в положении на здоровом боку, фиксируют упорами, сдавливая лонные кости и крестец, таз пациента располагают строго перпендикулярно поверхности операционного стола. Конечность укрывают стерильным материалом так, чтобы она была свободно подвижна.
В асептических условиях пальпаторно и при помощи ротационных движений конечности находят границы большого вертела. Двумя инструментами надавливают на кожу, обозначая проксимальную (верхнюю) и дистальную (нижнюю) границу большого вертела. Определяют середину большого вертела между его передней и задней границей и выполняют кожный разрез (длиной 10-15 см) по середине большого вертела, начинающийся на 3 см выше его проксимальной границы и заканчивающийся на дистальной границе большого вертела. На всем протяжении кожной раны продольно рассекают и мобилизуют подкожную клетчатку и широкую фасцию бедра, края фасции разводят.
Следующим этапом пальпаторно определяют и отмечают переднюю, заднюю, проксимальную и дистальную границы большого вертела. По середине между передней и задней границей большого вертела в направлении сверху вниз проводят центральную линию, на которой отмечают точки проксимальной и дистальной границы большого вертела, измеряют расстояние между этими точками и делят его на три равные части: проксимальную, среднюю и дистальную. В зоне большого вертела визуализируют мышечную и сухожильную часть средней ягодичной мышцы (m. gluteus medius) (см. приложение к описанию заявки, фиг. 1).
Затем при помощи электроножа последовательно производят три разреза. Первый разрез выполняют от проксимальной точки по ходу мышечных волокон средней ягодичной мышцы в передне-верхнем направлении длиной 3 см. Второй разрез длиной 3 см начинают от точки на границе между средней и дистальной третью, намеченными на центральной линии большого вертела, в направлении кпереди, отступив вперед от центральной линии 1 см. Третий разрез производят, плавно соединяя начальные точки первого и второго разрезов между собой, в виде дуги, направленной выпуклой стороной кпереди, тем самым сохраняя сухожильную манжетку средней ягодичной мышцы на большом вертеле для последующего восстановления мышцы.
Начиная от третьего разреза, в направлении кпереди субпериостально отсекают среднюю ягодичную мышцу от передней поверхности большого вертела в пределах выполненных разрезов. Полученный лоскут средней ягодичной мышцы смещают кпереди, устанавливают ретракторы над шейкой и под шейкой бедренной кости. Обнажают и рассекают продольно малую ягодичную мышцу и переднюю капсулу тазобедренного сустава, визуализируют шейку и часть головки бедренной кости.
Выполняют основной этап операции - эндопротезирование тазобедренного сустава. При этом головку бедренной кости вывихивают кпереди путем сгибания, приведения, наружной ротации нижней конечности и перемещают конечность кпереди от пациента. Головку и шейку бедренной кости выводят в рану. Осциллирующей пилой резецируют шейку бедренной кости согласно предоперационному планированию. Головку бедренной кости удаляют и нижнюю конечность переводят в нейтральное положение на столе. За края вертлужной впадины устанавливают ретракторы, проводят ее обработку, при необходимости удаляют оссификаты и устанавливают вертлужный компонент эндопротеза. Нижнюю конечность переводят в положение кпереди от пациента, проксимальный отдел бедренной кости выводят в рану, фиксируют ретракторами, последовательно обрабатывают рашпилями костно-мозговой канал и устанавливают бедренный компонент эндопротеза. После вправления головки эндопротеза проверяют движения в суставе, устанавливают его анатомическую и функциональную состоятельность.
После основного этапа смещенный кпереди сформированный мышечно-сухожильный лоскут укладывают на свое место и фиксируют при помощи швов.
Приводим клинический пример выполнения оперативного доступа при эндопротезировании тазобедренного сустава.
Пациентка Л., 56 лет, поступила в клинику ФГБНУ «Иркутский центр хирургии и травматологии» с жалобами на боли и ограничение движений в правом тазобедренном суставе, которые беспокоили ее более 10 лет. Лечилась консервативно с минимальным положительным эффектом, последний год отмечала усиление болевого синдрома. Рекомендовано эндопротезирование правого тазобедренного сустава.
При обследовании на догоспитальном этапе у пациентки выявлены сопутствующие заболевания: сахарный диабет 2 тип, артериальная гипертензия 2 степени, риск 3.
При поступлении пациентка передвигалась при помощи трости с ограничением нагрузки на правую нижнюю конечность, на небольшие расстояния могла ходить без трости, но при этом отмечалась грубая хромота. Активные и пассивные движения в правом тазобедренном суставе были ограничены. Функциональное состояние по шкале Харриса - 58 баллов [(6) Harris, W.H. Traumatic arthritis of the hip after dislocation and acetabular fractures: treatment by mold arthroplasty. An end-result study using a new method of result evaluation / W.H. Harris // J. Bone Joint Surg. - 1970. - Vol. 51-A. - Р.737-755].
По результатам рентгенографии правого тазобедренного сустава в прямой проекции выявлен коксартроз 3 степени справа: суставная щель сужена до нитевидной, определяются грубые костные разрастания (оссификаты), преимущественно по передне-верхнему краю вертлужной впадины и протрузии головки бедренной кости (см. приложение к описанию заявки, фиг. 2).
После проведенного комплексного клинико-рентгенологического обследования пациентке рекомендовано тотальное эндопротезирование правого тазобедренного сустава. С учетом протрузионного характера коксартроза, предполагаемой сложности визуализации шейки бедренной кости и вывиха головки с одной стороны и высокого риска инфекционных осложнений в послеоперационном периоде - с другой, было принято решение о выполнении оперативного вмешательств с применением предлагаемого хирургического доступа.
Положение пациентки на хирургическом столе на здоровом боку, расположение таза пациентки перпендикулярно поверхности операционного стола. После трехкратной обработки операционного поля раствором антисептика выполнен продольный разрез кожи в проекции большого вертела на протяжении 10 см. Подкожно-жировая клетчатка и широкая фасция бедра последовательно рассечены электроножом на всем протяжении кожной раны. Затем в проекции большого вертела намечены ориентиры для проведения сухожильно-мышечных разрезов. В направлении сверху вниз над большим вертелом условно проведена центральная линия. На этой линии определены точки проксимальной и дистальной границ большого вертела. Расстояние между этими точками измерено, равно 9 см и поделено на 3 равные части. Таким образом, определены проксимальная, средняя и дистальная части на центральной линии большого вертела. Первый разрез выполнен от проксимальной границы большого вертела по ходу мышечных волокон средней ягодичной мышцы в передне-верхнем направлении длиной 3 см. Второй разрез выполнен от точки на границе между средней и дистальной третью большого вертела в направлении кпереди, отступив от центральной линии 1 см длиной 3 см. Третий разрез выполнен путем соединения начальных точек первого и второго разрезов между собой в виде дуги, направленной выпуклой стороной кпереди (см. приложение к описанию заявки, фиг. 3).
Затем от передней поверхности большого вертела в пределах выполненных разрезов отсечена средняя ягодичная мышца. Полученный П-образный лоскут средней ягодичной мышцы смещен кпереди и фиксирован при помощи двух ретракторов Гомана. Малая ягодичная мышца и капсула тазобедренного сустава проекционно рассечены в продольном направлении на протяжении 4 см и фиксированы при помощи переустановленных вышеупомянутых двух ретракторов Гомана. Обнаженная головка бедренной кости вывихнута в рану при помощи специального инструмента, резецирована на запланированном уровне. Осуществлена стандартная процедура имплантации эндопротеза тазобедренного сустава. В данном случае установлен тотальный эндопротез тазобедренного сустава конструкции ЭСИ бесцементной фиксации. Послеоперационная рана послойно ушита с оставлением активного дренажа в подфасциальном пространстве. Время операции составило 50 минут, кровопотеря - 200 мл.
В первые сутки после операции повязка области оперативного вмешательства незначительно промокла геморрагическим отделяемым, по дренажу отмечено 120 мл геморрагического отделяемого, дренаж оставлен.
На вторые сутки после операции повязка области оперативного вмешательства была сухой и чистой, по дренажу отмечено 40 мл геморрагического отделяемого, во время перевязки дренаж удален.
По данным контрольной рентгенографии правого тазобедренного сустава на вторые сутки после операции антеверсия вертлужного компонента составила 8°, угол наклона вертлужного компонента - 43° (см. приложение к описанию заявки, фиг. 4).
Пациентка на 2 сутки после операции приступила к ходьбе при помощи костылей с ограничением нагрузки на оперированную конечность, прошла курс ЛФК нижних конечностей, на 7 сутки после операции в удовлетворительном состоянии выписана на амбулаторный этап лечения.
Рекомендованный срок ограничения нагрузки на оперированную конечность составил 8 недель. В послеоперационном периоде швы заживали первичным натяжением, сняты амбулаторно на 14 сутки после операции без особенностей.
При динамическом наблюдении в течение года после операции у пациентки отсутствовали боль в тазобедренном суставе, инфекционные осложнения. Было достигнуто значительное улучшение функционального состояния тазобедренного сустава, сумма баллов по шкале Харриса составила 82 балла через 1 месяц после операции. Через год после операции пациентка передвигалась без средств дополнительной опоры, при длительных нагрузках редко пользовалась тростью и была довольна достигнутым результатом лечения.
Предлагаемый доступ к тазобедренному суставу был использован при эндопротезировании тазобедренного сустава у 15 пациентов с протрузионным коксартрозом 3 степени, осложненным выраженной оссификацией краев вертлужной впадины и ее губы.
Для оценки клинической эффективности предлагаемого доступа было проведено сравнение с группой из 29 пациентов с протрузионным коксартрозом 3 степени, осложненным выраженной оссификацией краев вертлужной впадины и ее губы, у которых использован доступ по Хардингу. Учитывая тот факт, что в данной клинической ситуации доступ по Мюллеру не обеспечивает достаточной визуализации тазобедренного сустава, ограничивает зону хирургического действия, приводит к надрывам и отрывам средней ягодичной мышцы на этапах выполнения эндопротезирования, то есть не позволяет качественно и без осложнений выполнить эндопротезирование тазобедренного сустава, мы не использовали данный доступ.
Эффективность предлагаемого доступа оценивалась по следующим критериям: интраоперационная кровопотеря, послеоперационная кровопотеря (по дренажам), интраоперационная визуализация тазобедренного сустава, интраоперационные надрывы и отрывы мышц, функциональный результат по шкале Харриса (см. приложение к описанию заявки, фиг. 5, таблица 1) и анализ осложнений.
Использование предлагаемого доступа позволило снизить интраоперационную и послеоперационную кровопотерю, что связано с меньшей травматичностью и физиологичностью метода, а именно, максимальное сохранение мышечного окружения тазобедренного сустава и сосудисто-нервных образований.
Результаты обследования пациентов по шкале Харриса на 7 сутки после операции показали, что при использовании предлагаемого доступа функциональное состояние оперированного тазобедренного сустава было значительно лучше, чем при доступе по Хардингу. Это обусловлено тем, что повреждение большего количества мышц во время операции при доступе Хардинга негативно сказывается на восстановлении функции оперированной конечности. У всех пациентов послеоперационные раны зажили первичным натяжением. За период наблюдения в течении 1 года у пациентов отсутствовали инфекционные осложнения, все пациенты были удовлетворены достигнутым функциональным результатом и отсутствием боли в тазобедренном суставе.
При доступе по Хардингу объем кровопотери был достоверно выше, что связано с дополнительным повреждением латеральной порции четырехглавой мышцы бедра, ее сосудистой сети. Увеличение кровопотери повышает риск развития анемии, иммунологической недостаточности, осложнений, связанных с заживлением послеоперационной раны и инфекционных осложнений в области эндопротеза. У 5 пациентов в послеоперационном периоде наблюдалось истечение сукровично-геморрагического отделяемого из раны от удаленного дренажа и длительное заживление послеоперационной раны. В течение года у 7 пациентов периодически возникал болевой синдром, в связи с чем пациенты повторно госпитализировались для обследования и консервативного лечения. У 2-х из одиннадцати пациентов был выставлен диагноз: Латентная инфекция в области эндопротеза. 3 пациента были неудовлетворены функциональным результатом эндопротезирования в связи с ограничением движений в тазобедренном суставе и хромотой.
Таким образом, предлагаемый «Способ хирургического доступа к тазобедренному суставу при эндопротезировании» на основе анализа клинического материала в интраоперационном и послеоперационном периоде показал, что предлагаемый доступ к тазобедренному суставу является менее травматичным, более физиологичным за счет щадящего воздействия на мышечные ткани и сохранность сосудисто-нервных образований, обеспечивает достаточный обзор зоны тазобедренного сустава, позволяет избежать отрывов мышц на этапах эндопротезирования, сократить сроки реабилитации за счет более быстрого восстановления мышечного окружения и функции тазобедренного сустава, предупредить инфекционные осложнения. Предлагаемый доступ исключает повреждения сосудисто-нервных образований, травматологу во время операции нет необходимости опасаться повреждений сосудов и нервов.
Источники информации
1. Прохоренко В.М., Турков П.С. Влияние положения проксимального отдела бедренной кости на выбор оперативного доступа / В.М. Прохоренко, П.С. Турков // Медицина и образование в Сибири. - 2013. - №3. - 21 с.
2. Тихилов P.M. Руководство по эндопротезированию тазобедренного сустава / P.M. Тихилов. В.М. Шаповалов. - СПб.: РНИИТО им. P.P. Вредена, 2008. - 301 с., с. 188-189.
3. Тихилов P.M. Руководство по эндопротезированию тазобедренного сустава / P.M. Тихилов. В.М. Шаповалов. - СПб.: РНИИТО им. P.P. Вредена, 2008. - 301 с., с. 189-190.
4. Андреев Д. В.Тотальное эндопротезирование тазобедренного сустава с использованием малоинвазивной техники: дис. … канд. мед. наук: 14.01.15, 14.03.01 / Андреев Дмитрий Владимирович. - Санкт-Петербург, 2013. - 24 с.
5. Способ передне-бокового доступа для эндопротезирования тазобедренного сустава: пат. 2502488, Рос. Федерация, МПК 6 А61В 17/56 / М.Ю. Гончаров, P.M. Тихилов, А.Ю. Кочиш, Н.Ф. Фомин, Д.В. Андреев, И.И. Шубняков, Д.Г. Плиев; заявитель и патентообладатель Федеральное государственное бюджетное учреждение "Российский ордена Трудового Красного знамени научно-исследовательский институт травматологии и ортопедии им. P.P. Вредена" Министерства здравоохранения и социального развития Российской Федерации (ФГБУ "РНИИТО им. P.P. Вредена" Минздравсоцразвития России). - №2012131376/14; заявл. 2012.07.20; опубл. 2013.12.27, Бюл. №36. - 9 с.
6. Harris, W.H. Traumatic arthritis of the hip after dislocation and acetabular fractures: treatment by mold arthroplasty. An end-result study using a new method of result evaluation / W.H. Harris // J. Bone Joint Surg. - 1970. - Vol. 51-A. - P. 737-755.
Способ хирургического доступа к тазобедренному суставу при эндопротезировании, включающий положение пациента на хирургическом столе на здоровом боку, расположение таза пациента перпендикулярно поверхности операционного стола, разрез кожи в проекции большого вертела, рассечение широкой фасции бедра на всем протяжении раны, разделение мышечных волокон средней ягодичной мышцы, пересечение передней порции сухожилия средней ягодичной мышцы, рассечение капсулы сустава, вывих головки бедренной кости, выполнение эндопротезирования тазобедренного сустава, ушивание операционной раны, отличающийся тем, что в проекции большого вертела на поверхности кожи пальпаторно намечают ориентиры для проведения сухожильно-мышечных разрезов, в направлении сверху вниз над большим вертелом проводят центральную линию, на этой центральной линии отмечают точки проксимальной и дистальной границы большого вертела, измеряют расстояние между этими точками и делят на 3 равные части, выделяя проксимальную, среднюю и дистальную, выполняют первый разрез от проксимальной точки по ходу мышечных волокон средней ягодичной мышцы в передне-верхнем направлении длиной 3 см, затем выполняют второй разрез от точки на границе между средней и дистальной третью большого вертела в направлении кпереди, отступив от центральной линии 1 см, длиной 3 см, третий разрез производят, соединяя начальные точки первого и второго разрезов между собой, в виде дуги, направленной выпуклой стороной кпереди, отсекают среднюю ягодичную мышцу от передней поверхности большого вертела в пределах выполненных разрезов, полученный лоскут средней ягодичной мышцы смещают кпереди и фиксируют при помощи инструментов.