Способ лечения рецидивирующего вульвовагинального кандидоза
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к гинекологии, и может быть использовано для лечения рецидивирующего вульвовагинального кандидоза. Для этого проводят иммуномодулирующую терапию местным воздействием на цервико-вагинальную зону лекарственным средством, содержащим аминодигидрофталазиндион натрия, в качестве которого используют ректальные суппозитории Галавит, путем его введения в цервико-вагинальную зону последовательно дозами по 100 мг на ночь в три этапа: первый подготовительный этап восстановления функционально-метаболической активности нейтрофильных гранулоцитов цервикального секрета путем стимуляции их микробицидной активности с помощью ежедневного введения указанного лекарственного средства курсом 5 доз по одной дозе ежедневно; второй этап нормализации моноцитарно-макрофагальной системы в цервико-вагинальной зоне путем усиления фагоцитоза с помощью указанного лекарственного средства курсом 5 доз по одной дозе с паузами 48 часов между ними; третий этап формирования на местном уровне в цервико-вагинальной зоне устойчивого иммунного ответа по Th1-типу путем введения указанного лекарственного средства курсом 10 доз по одной дозе с паузами 72 часа, а введение системного антимикотика, в качестве которого используют интраконазол перорально в дозе 200 мг курсом по 1 дозе ежедневно, осуществляют на третьем этапе, начиная одновременно с введением 15 дозы Галавита. Способ позволяет нормализовать местный иммунный статус с обеспечением сохранения в отдаленном периоде полноценного иммунного ответа по Th1-типу, обеспечивающего стойкий иммунитет, при снижении числа рецидивов и сокращении сроков лечения. 2 з.п. ф-лы, 2 табл., 2 пр.
Реферат
Изобретение относится к медицине, а именно к гинекологии, в частности к способам лечения рецидивирующего вульвовагинального кандидоза.
Кандидоз является одной из наиболее распространенных грибковых инфекций. Candida spp. обусловливают подавляющее большинство случаев микозов слизистых оболочек и внутренних органов.
Главным возбудителем кандидоза и наиболее изученным видом является C. albicans. Даже при наличии в арсенале врача современных противогрибковых средств, высокоактивных в отношении Candida spp., лечение висцеральных форм кандидоза на фоне тяжелого иммунодефицита и нейтропении редко бывает успешным и, как правило, заканчивается летальным исходом, при поверхностных формах кандидоза иммунодефицит обусловливает хроническое рецидивирующее течение заболевания (Сергеев А.Ю., Бурова С.А. Иммунитет при кандидозе и подходы к иммунокоррекции. Институт аллергологии и клинической иммунологии, Центр глубоких микозов, Москва, Антибиотики и химиотерапия, 2000-N12, стр. 30-31).
Вульвовагинальный кандидоз относится к наиболее распространенным заболеваниям урогенитального тракта, при этом в настоящее время отмечается тенденция к возрастанию встречаемости длительно текущих, рецидивирующих форм вульвовагинального кандидоза.
При лечении рецидивирующего вульвовагинального кандидоза общепринято после основного курса противогрибковой терапии, включающего введение в организм системного и/или местного антимикотика, проведение поддерживающей противогрибковой терапии в течение 6 месяцев противогрибковыми препаратами, назначая их 1 раз в неделю [Диагностика и лечение заболеваний, сопровождающихся патологическими выделениями из половых путей женщины: Федеральные клинические рекомендации / Прилепская В.Н., Мирзабалаева А.К., Кира Е.Ф., Гомберг М.А., Аполихина И.А., Байрамова Г.Р. М., 2013, С. 50; Ведение больных с инфекциями, передаваемыми половым путем, и урогенитальными инфекциями: Клинические рекомендации / Российское общество дерматовенерологов и косметологов. М.: Деловой экспресс, 2012, 112 с.]
Однако даже после вышеуказанной традиционной терапии отдаленные результаты лечения рецидивирующего вульвовагинального кандидоза остаются неудовлетворительными, так, после отмены поддерживающей противогрибковой терапии у 30-50% женщин возникает рецидив заболевания [Прилепская В.Н. Вульвовагинальный кандидоз: новые критерии и международные рекомендации для врача-клинициста, основанные на принципах доказательной медицины // ДОКТОР.РУ. - 2011, №9-1, С. 18-23; Sobel J.D. Vulvovaginal candidiasis // Lancet 2007, Vol. 369 (9577), P. 1961-1971]. Кроме этого существенным недостатком является необходимость длительного приема антимикотика, что повышает риск возникновения побочных эффектов лекарственного препарата. Эффективность терапии снижают также существующие противопоказания к назначению противогрибковых средств, низкая биодоступность у некоторых препаратов и отмечающийся антагонизм действия при ряде комбинированных схем (в частности, между кетоконазолом, миконазолом и амфотерицином В) [Машковский М.Д. Лекарственные средства. М.: Изд-во «Новая Волна», 2001, 608 с.].
Поскольку, как показано выше, при рецидивирующем течении кандидозной инфекции селективное этиотропное лечение антимикотиками бывает не всегда эффективным, то все большее внимание уделяется патогенетической терапии. В частности, широкое распространение получили методы, предполагающие коррекцию иммунологической реактивности организма.
Известен способ лечения вагинального кандидоза, включающий назначение иммунных препаратов в комбинации с энтеросорбентами и биопрепаратами [RU, 2309761, С1], в котором последовательно, на протяжении 30-45 дней, назначают энтеросорбент (вагинально и перорально), тимоген (интраназально), циклоферон, эуфлорин L (вагинально), эуфлорин В (перорально), проводят трехэтапно вакцинацию препаратом «СолкоТриховак». Однако способ является сложным в его осуществлении из-за длительности лечения и его многокомпонентности, необходимости соблюдения очередности и последовательности приема препаратов. Кроме того, при проведении предусмотренной способом вакцинации высока вероятность возникновения побочных эффектов как местных: эритема, боль, отечность в месте инъекции, так и системных: повышение температуры тела, озноб, головная боль.
Известен способ лечения вагинального кандидоза, при котором назначаются только пероральные иммунотропные препараты [Этиология, патогенез и терапия хронического вагинального кандидоза. Сергеев А.Ю. // Акушерство и гинекология. 2001, №4, С. 49-50]. Однако согласно имеющимся научным сведениям изолированное применение системных иммунопрепаратов без антимикотиков в лечении хронического вульвовагинального кандидоза при длительном пероральном приеме препаратов (в течение одного месяца) приводит к неоднозначным результатам. Кроме того, в способе при использовании иммуностимулятора изопринозина с противовирусной активностью и биологически активной добавки милайф, представляющей собой биомассу мицелия гриба Fusarium sambucinum, показано повышение общей иммунореактивности.
Однако в настоящее время имеются убедительные данные, свидетельствующие о том, что реакции местной иммунной системы вульвовагинальной зоны в случаях применения иммуномодуляторов не всегда по интенсивности и направленности соответствуют системным реакциям [Боровиков И.О. Иммунологические аспекты патогенеза урогенитальных микоплазмов у женщин и их комплексная терапия: автореф. дисс. канд. мед. наук, Краснодар, 2000, 16 с.].
Известен способ местного лечения кандидозного вульвогинита на фоне стимуляции неспецифической резистентности организма, в котором производят утреннее спринцевание 3%-ным раствором протаргола с последующим введением измельченной таблетки антимикотика нистатина путем ее распыления на стенки влагалища и вечернее спринцевание 5%-ным раствором гидрокарбоната натрия, а также ультрафиолетовое облучение крови, при этом забор крови производят из расчета 2 мл на 1 кг массы тела [RU, 2113852, C1]. Однако в способе используется инвазивный способ ультрафиолетового облучения крови, требующий особого внимания специалиста и применения специальной аппаратуры, а распыление на стенки влагалища измельченного нистатина требует его предварительной подготовки непосредственно перед введением. При этом осуществление способа требует необходимости регулярного посещения медицинского учреждения, причем, как минимум, двух врачей разных специальностей: физиотерапевта - для осуществления ультрафиолетового облучения крови и гинеколога - для проведения влагалищных манипуляций, что затрудняет пациенту своевременное выполнение предписанных способом процедур. Кроме того, местное лечение при хронических формах кандидозного вульвовагинита не всегда оказывается эффективным.
Известен способ лечения хронического урогенитального кандидоза у женщин [RU, 2155037, С1], в котором назначается системный антимикотик дифлюкан однократно 150 мг после внутривенно-капельных реинфузий аутогенной клеточной массы, в качестве которой используется лейко-эритроцитарная масса после фракционного плазмофереза с введенным в нее циклофероном. Однако способ включает инвазивные методы воздействия, требующие неоднократного посещения лечебного учреждения, неоднократного забора крови и значительных затрат времени на подготовительные работы для обеспечения последующей реинфузий: до 220 минут на проведение забора крови, плазмофереза, центрифугирования, на выделение лейко-эритроцитарной массы, обогащение ее циклофероном.
Наиболее близким к заявляемому способу является способ лечения рецидивирующих форм урогенитального кандидоза женщин [RU, 2147434, С1], включающий этиотропную терапию, в котором пациентам проводят курс иммуномодулирующей терапии препаратом Циклоферон®: внутривенно инъекции циклоферона по 250 мг в течение 2 дней и затем через день внутривенно 15-20 инъекций до восстановления фагоцитарной активности нейтрофилов, после чего назначают перорально антимикотик Дифлюкан (флуконазол) по 150 мг 1 раз в неделю в течение 2-3 недель. Однако этот способ [RU, 2147434, С1] не может быть широко применен для лечения всех пациенток с указанным заболеванием, так как основной клинический эффект действия Циклоферона связан с индукцией раннего альфа-интерферона, а среди гинекологических пациенток отмечена более высокая встречаемость людей, резистентных к интерферонам: 23% резистентных к интерферону среди больных урогенитальными инфекциями по сравнению с 4% резистентных к интерферону среди здоровых [Ершов Ф.И. Клеточная резистентность к интерферону и ее реализация в целостном организме / Ершов Ф.И., Амченкова A.M., Мезенцева М.В.и др. // Информ. бюлл. РФФИ, 1997, №5, №97-04-48622-а].
Кроме того, использование в схеме лечения антимикотика Дифлюкан® (флуконазол) может ограничивать применение данного способа, так как известно, что чувствительность грибов семейства Candida к известным антимикотикам хорошо предсказуема только на основе видовой идентификации возбудителя: так, к флуконазолу наибольшую чувствительность проявляет C. albicans, в то время как C. glabrata, C. Krusei, C. ciferrii, C. inconspicua, C. lipolytica, C. norvegensis обладают устойчивостью к флуконазолу. При этом из ряда публикаций известно о почти двукратном увеличении за последнее десятилетие случаев рецидивирующего вульвовагинального кандидоза, вызванного non-albicans видами [Spinillo A., Cappuzo Е., Gulmentti R., Marone P. Colonna L., Piazzi G. Prevalence of and risk factors for fungal vaginitis caused by non-albicans species. // Am. J. Obstetr. Gynecol. 1997, №176 (1 Pt. 1), P. 138-141; Stock I. Fungal diseases of vulva and vagina caused by Candida species // Med Monatsschr Pharm. 2010, Sep; 33 (9): 324-33; P. 335-6.]. Кроме того, комплаентность способа снижается ввиду длительности курса лечения (57 дней) и сложности его организации. При этом способ сопряжен с повышенным риском возникновения осложнений, так как предполагает инвазивные процедуры (до 22 внутривенных инъекций циклоферона). Кроме того, при инъекциях циклоферона возможны побочные эффекты в виде аллергических реакций (кратковременное жжение, локальная гиперемия) [Видаль-специалист / справочник «акушерство и гинекология», М.: АстраФармСервис, 2009, С. 752], что требует участия квалифицированных специалистов, выполняющих внутривенные инъекции.
При этом эффективность указанного выше способа [RU, 2147434, С1] была показана на оценке нормализации показателей Т-иммунитета и фагоцитарной активности нейтрофилов, то есть нормализации общих показателей иммунитета и фагоцитарной способности нейтрофилов по отношению к собственной культуре гриба пациентки, что не может служить четким критерием эффективности иммуностимулирующей терапии при кандидозной инфекции для всех случаев заболеваний.
Целью настоящего изобретения является создание способа лечения рецидивирующего вульвовагинального кандидоза, обеспечивающего повышение его эффективности, сокращение сроков терапии, снижение частоты рецидивов.
При создании изобретения была поставлена задача создания способа лечения рецидивирующего вульвовагинального кандидоза, позволяющего достичь стойкого восстановления параметров иммунного статуса на уровне цервико-вагинальной зоны путем восстановления функционально-метаболической активности нейтрофильных гранулоцитов цервикального секрета и нормализации функционирования моноцитарно-макрофагальной системы, способствующих элиминации грибов из вагинального биотопа при действии антимикотических средств и предотвращающих появление кандидоносительства и рецидивов заболевания в отдаленные периоды после лечения. При этом была поставлена задача использования неинвазивных способов доставки лекарственных средств в организм.
Ожидаемым техническим результатом являлось формирование устойчивого специфического к кандида-инфекции иммунного ответа по Th1-типу на уровне цервико-вагинальной зоны.
Поставленная задача была решена созданием способа лечения рецидивирующего вульвовагинального кандидоза, включающего комбинацию иммуномодулирующей терапии и антимикотической терапии системным антимикотиком, отличающегося тем, что иммуномодулирующую терапию проводят местным воздействием на цервико-вагинальную зону лекарственным средством, содержащим аминодигидрофталазиндион натрия, путем его ректального введения последовательно в три этапа, включающих:
- первый подготовительный этап восстановления функционально-метаболической активности нейтрофильных гранулоцитов цервикального секрета путем стимуляции их микробицидной активности с помощью ежедневного введения указанного лекарственного средства в дозах, обеспечивающих такую стимуляцию;
- второй этап нормализации моноцитарно-макрофагальной системы в цервико-вагинальной зоне путем усиления фагоцитоза с помощью разреженного по времени пауз введения указанного лекарственного средства в дозах, обеспечивающих такое усиление;
- третий этап формирования на местном уровне в цервико-вагинальной зоне устойчивого иммунного ответа по Th1-типу в течение более разреженного по времени пауз, чем на втором этапе введения указанного лекарственного средства,
а введение системного антимикотика осуществляют на третьем этапе.
При этом, согласно изобретению, целесообразно введение аминодигидрофталазиндиона натрия осуществлять ректально дозами по 100 мг на ночь:
- на первом этапе курсом 5 доз по одной дозе ежедневно;
- на втором этапе курсом 5 доз по одной дозе в сутки с интервалом в 48 часов;
- на третьем этапе курсом 10 доз по одной дозе в сутки с интервалом в 72 часа, а в качестве указанного системного антимикотика использовать итраконазол перорально в дозе по 200 мг курсом 3 дозы, один раз в день ежедневно, начиная одновременно с введением 15 дозы аминодигидрофталазиндион натрия.
При этом, согласно изобретению, целесообразно в качестве лекарственного средства, содержащего аминодигидрофталазиндион натрия, использовать ректальные суппозитории Галавит® с содержанием 100 мг аминодигидрофталазиндиона натрия в одном суппозитории.
В дальнейшем изобретение поясняется примерами осуществления способа лечения рецидивирующего вульвовагинального кандидоза. При этом приведенные примеры не являются исчерпывающими, не ограничивают возможностей его осуществления и не выходят за рамки формулы изобретения.
Принимая во внимание известные сведения о механизмах резистентности и саногенеза кандидозной инфекции [Шабашова Н.В. Факторы местной иммунореактивности у женщин с хроническим рецидивирующим кандидозом гениталий / Н.В. Шабашова, А.К. Мирзабалаева и др. // /Проблемы медицинской микологии. 2006, №4, Т. 8, С. 19-22; Долгушин И.И. Нейтрофильные ловушки / И.И. Долгушин, Ю.С. Андреева и др. // Рос. иммунол. журнал. 2008, Т. 2 (11), №2-3, С. 127; Шабашова Н.В. Хронический кандидоз кожи и слизистых оболочек и иммуногенетические механизмы врожденной чувствительности макроорганизма к Candida SPP. // Проблемы медицинской микологии. 2012, №4, Т14, С. 20-28], особое внимание авторов настоящего изобретения, занимающихся исследованиями, связанными с решением проблемы рецидивирующего течения кандидозной инфекции, было направлено на изучение функционирования и регуляции локальных подсистем иммунитета, в частности, на изучение особенностей иммунного ответа клеток слизистой оболочки влагалища на грибковое заражение.
Известно, что заболеванию кандидозом далеко не во всех случаях предшествует общее снижение напряженности клеточного иммунного ответа, в том числе и специфического [Eyerich К., Eyerich S., Hiller J., et al. Chronic mucocutaneous candidiasis from bench to bedside // Eur. J. Dermatol. 2010, №20, T. 3, P. 260-265; Шабашова Н.В. Хронический кандидоз кожи и слизистых оболочек и иммуногенетические механизмы врожденной чувствительности макроорганизма к Candida SPP. // Проблемы медицинской микологии. 2012, №4, Т14, С. 20-28; Romani L. Immunity to fungal infections//Nature Publishing Group. Nature Reviews. Immunology. 2004, Vol. 4, P. 1-13].
Так, например, известно, что уровень специфического клеточного иммунного ответа, определяемого по способности лимфоцитов периферической крови к бласттрансформации и продукции цитокинов в ответ на специфический антиген, был одинаков у здоровых женщин и у больных при рецидивах хронического вульвовагинального кандидоза [Leigh J.R, Barousse М, Swoboda R.К., et al. Cawfefo-specific systemic cell-mediated immune reactivities in HIV-infected persons with and without mucosal candidiaisis / Л. Infect. Dis. 2001, Vol. 183, Р. 277-285]. Кроме того, была отмечена высокая частота рецидивов вагинального кандидоза, в частности - 30,2% случаев, что не улучшает эффективность вышеуказанной общепринятой этиотропной терапии.
В результате исследований, проведенных авторами, было установлено, что грибы рода Candida, появившиеся на слизистой оболочке цервико-вагинальной зоны, по-видимому, через Toll-рецепторы распознаются дендритными клетками, представляющими в последующем антиген Т-лимфоцитам. Происходит дифференцировка Т-лимфоцитов в клетки Th1-типа, которые в свою очередь продуцируют ИФН-γ, являющейся одним из провоспалительных цитокинов, обеспечивающих дальнейшую дифференцировку Т-хелперов в направлении Th1-клеток и поддержание гиперфункции макрофагов, а также ИФН-γ значительно усиливает микробоцидную активность нейтрофилов, приводя к повышению эрадикации клеток гриба Candida spp. [Romani L. Immunity to fungal infection. // Nature reviews. Immunology, 2004, Vol. 4, P. 1-13]. Параллельно с этим неспецифическая активация тучных клеток индуцирует синтез иммуносупрессирующих медиаторов, подавляющих активность нейтрофилов и продукцию ИФН-γ [Аллергология и иммунология: национальное руководство/под ред. Р.М. Хаитова, Н.И. Ильиной. - М.: ГЭОТАР-Медиа, 2009. - 656 с.]. Причем клетки слизистой оболочки влагалища - лимфоциты - способны поддерживать оптимальный баланс между про- и противовоспалительными цитокинами в вагинальном секрете, который, безусловно, меняется в случаях инфицирования либо развития воспалительного процесса, в целях привлечения и активации иммунокомпетентных клеток для успешной элиминации патогена [Шабашова Н.В. Факторы местной иммунореактивности у женщин с хроническим рецидивирующим кандидозом гениталий / Н.В. Шабашова, А.К. Мирзабалаева и др. // / Проблемы медицинской микологии. 2006, №4, Т. 8, С. 19-22].
Известно, что именно подготовленный нейтрофил может оказывать свое действие на объект, вызвавший его активацию, либо поглощая и уничтожая его в фаголизосомах, либо выделяя микробоцидные вещества [Тотолян А.А. Клетки иммунной системы / А.А. Тотолян, И.С. Фрейдлин // СПб. - Наука, 2000. - 223 с.].
При этом изменение рНi рассматривается в качестве возможного медиатора распластывания и хемотаксиса нейтрофилов, и строгая корреляция рН необходима для успешного выполнения ими микробицидной функции (Demaurex N., Downey G., Waddell T., Grinstein S. Intracellular pH regulator during spreeding of human neutrophils, J. CellBiol., 1996, v. 133, p. 1381-1402).
Кроме того, известно, что у макрофагов снижение рН ингибирует продуцирование супероксида и фагоцитирующую активность. Кроме того, при активации фагоцитов происходит вывод протонов, что приводит к повышению рН, (Kapus A., Romanek R., Qu A.Y. Rotstein O.O., Grinstein S.A. pH-sensitive and voltage-dependent proton conductance in the plasma membrane of macrofages. J. Gen. Physiol., 1993, v. 102 (4), p. 723-760).
Известно лекарственное средство Галавит®, представляющее собой порошок аминодигидрофталазиндиона натрия в виде 5-амино-2,3-дигидро-1,4-фталазиндиона натрия, обладающее иммуномодулирующим и противовоспалительным действием [Приказ МЗ РФ №91 от 31.03.1997; Временная Фармакопейная статья 42-2853-97 от 31.03.1997; Видаль-специалист / справочник «акушерство и гинекология», М.: АстраФармСервис, 2009. - с. 752.], и известное также как средство, оказывающее нормализирующее воздействие на внутриклеточный ацидоз [RU, 2374248, С9].
В проведенных авторами исследованиях в качестве средства местного воздействия, оказывающего корректирующее действие на функционирование клеток моноцитарно-макрофагальной системы (моноциты, макрофаги, нейтрофилы), было использовано лекарственное средство Галавит®, имеющееся в продаже в виде порошка для инъекций, позволяющего обеспечивать его введение неинвазивными методами: например, использовать для изготовления форм препаратов местного воздействия, например, в виде ректальных суппозиториев ив виде растворов для вагинального орошения.
В проведенных авторами исследованиях лекарственное средство Галавит® было использовано в составе ректальных суппозиториев с различным содержанием 5-шино-2,3-дигидро-1,4-фталазиндиона натрия: 50 мг, 100 мг, 150 мг, 200 мг.
С учетом чувствительности изолятов грибов Candida в качестве системного антимикотика использовали итраконазол перорально в виде капсул (Румикоз®) с содержанием итраконазола в дозе 200 мг. При этом известно, что биодоступность итраконазола при пероральном приеме может быть снижена у некоторых пациентов с нарушенным иммунитетом, например: у больных с нейтропенией, больных СПИДом или перенесших трансплантацию органов, и что в таких случаях монотерапия будет малоэффективной и потребуется введение повышенных в 2-3 раза доз итраконазола.
Способ лечения согласно изобретению осуществляли следующим образом.
Пациенткам с диагнозом рецидивирующего вульвовагинального кандидоза (при возникновении не менее четырех симптомных эпизодов в год) проводили иммуномодулирующую терапию путем ректального введения аминодигидрофталазиндиона натрия (в составе ректальных суппозиториев с различным содержанием 5-амино-2,3-дигидро-1,4-фталазиндиона натрия: 50 мг, 100 мг, 150 мг, 200 мг.):
- на первом этапе - ежедневно курсом 5 доз по одной дозе ежедневно;
- на втором этапе - курсом 5 доз по одной дозе в сутки с интервалом 48 часов;
- на третьем этапе - курсом 10 доз по одной дозе в сутки с интервалом 72 часа.
Антимикотическую терапию проводили системным антимикотиком - итраконазолом (Румикоз®) в дозе по 200 мг один раз в день ежедневно курсом 3 дозы, начиная с середины третьего этапа иммуномодулирующей терапии одновременно с введением 15 дозы аминодигидрофталазиндиона натрия.
В результате исследований клеток цервико-вагинальной зоны пациенток с рецидивирующим вульвовагинальным кандидозом было установлено, что ректальное введение аминодигидрофталазиндиона натрия (Галавит) приводит к стойкой активации саногенетических механизмов: последовательному восстановлению функционально-метаболической и микробоцидной активности нейтрофилов цервикального секрета, нормализации функционирования моноцитарно-макрофагальной системы, формированию полноценного иммунного ответа по Rh1-типу, что обуславливает более полноценную элиминацию Candida spp. при введении в эту область антимикотика, а также обеспечивает в отдаленном периоде поддержание активности иммунокомпетентных клеток слизистой оболочки влагалища, способствующее удлинению периода ремиссии, уменьшению частоты возникновения рецидивов и кандидоносительства.
При этом в результате исследований были определены:
- оптимальные количества аминодигидрофталазиндиона натрия в одноразовой дозе, приводящей к терапевтическому эффекту: 100 мг;
- особенности курса иммуномодулирующей терапии аминодигидрофталазиндионом натрия, приводящего к формированию в цервико-вагинальной зоне полноценного иммунного ответа по Th1-типу, в частности: оптимальные количества доз, необходимых для достижения поэтапного устойчивого эффекта, и режим их введения:
- на первом этапе - подготовительном этапе восстановления функционально-метаболической активности нейтрофильных гранулоцитов цервикального секрета - путем стимуляции их микробицидной активности с помощью ежедневного местного введения аминодигидрофталазиндиона натрия в цервико-вагинальную зону (в составе ректальных суппозиториев Галавит): курсом 5 доз по одной дозе 100 мг ежедневно;
- на втором этапе - этапе нормализации моноцитарно-макрофагальной системы - путем усиления фагоцитоза с помощью разреженного по времени продолжительности пауз ректального введения аминодигидрофталазиндиона натрия в составе ректальных суппозиториев Галавит: курсом 5 доз в сутки по одной дозе с интервалом 48 часов;
- на третьем этапе - этапе формирования устойчивого иммунного ответа по Th1-типу на местном уровне - с помощью разреженного по времени продолжительности пауз, большей, чем на втором этапе, ректального введения доз аминодигидрофталазиндиона натрия в составе ректальных суппозиториев Галавит, обеспечивающих указанное формирование иммунного ответа по Th1-типу: курсом 10 доз по одной дозе в сутки с интервалом 72 часа;
- оптимальный режим введения системного антимикотика итраконазола: в дозе по 200 мг один раз в день ежедневно курсом 3 дозы, начиная одновременно с введением 15 дозы указанного иммуномодулятора на третьем этапе.
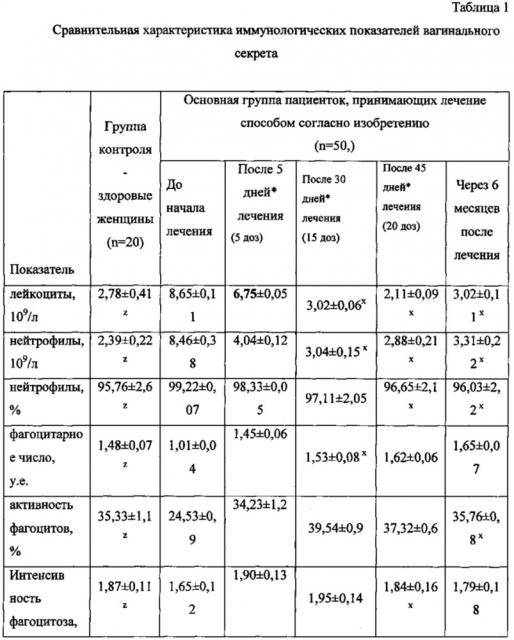
Результаты исследований, проведенных авторами изобретения способом согласно изобретению с использованием ректальных суппозиториев Галавит, содержащих аминодигидрофталазиндион натрия в оптимальной одноразовой дозе 100 мг, и итраконазола, приведены в табл. 1.
Примечание:
n - количество пациенток, обследованных при лечении способом согласно изобретению: обследование до начала лечения; обследование в конце 5-го дня лечения - после 5-й дозы аминодигидрофталазиндиона натрия, обследование в конце 30-го дня лечения - после 15-й дозы аминодигидрофталазиндиона натрия и обследование после 45 дней иммуномодулирующей терапии - на следующие сутки после введения 20-й дозы аминодигидрофталазиндиона натрия;
z - достоверные различия между показателями у здоровых доноров и пациенток до лечения (р<0,05);
x - отсутствие достоверных отличий в параметрах у пациенток основной группы и группы контроля (р о-с>0,05).
Обращает на себя внимание тот факт, что все пациентки завершили лечение полностью, при проведении лечения способом согласно изобретению побочных эффектов, индивидуальной непереносимости, а также нежелательных явлений не было зарегистрировано.
Из результатов исследований, приведенных в табл. 1, следует, что:
- у пациенток с рецидивирующим вульвовагинальньгм кандидозом после 5 дней иммуномодулирующей терапии были восстановлены показатели функционально-метаболической активности нейтрофильных гранулоцитов цервикального секрета, что характеризуется достижением следующих показателей: нормализацией абсолютного значения 4,04±0,12 109/л и относительного значения 98,33±0,05% нейтрофильных гранулоцитов, восстановлением функционального резерва нейтрофилов до 2,01±0,23 у.е., повышением лизосомальной активности до 14,8±1,4%;
- к 15-й дозе введения аминодигидрофталазиндиона натрия в виде ректальных суппозиториев Галавит, то есть после 30 дней иммуномодулирующей терапии, в 98% случаев происходило восстановление функционально-метаболических возможностей нейтрофилов вагинального секрета: благодаря воздействию аминодигидрофталазиндиона натрия (Галавит) на нейтрофильные гранулоциты было достигнуто стимулирование их микробицидной системы, усиление фагоцитоза, созданы предпосылки для осуществления завершенного фагоцитоза, что характеризуется достижением следующих показателей: повышение фагоцитарного числа до 1,53±0,08 у.е., активности фагоцитов до 39,54±0,9, интенсивности фагоцитоза до 1,95±0,14 у.е.;
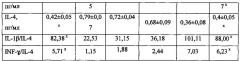
- последующее введение аминодигидрофталазиндиона натрия с 16-й по 20-ю дозу приводило у всех пациенток к завершению формирования на местном уровне полноценного иммунного ответа по Th1-типу, что характеризовалось достижением следующих показателей: IFNγ - увеличение до 2,53±0,04 мг/мл; IL-1β - увеличение спонтанное до 36,4±0,21; величина коэффициента IL-1β/IL-4 - увеличение до 101,11; IFNγ/IL-4 - увеличение до 7,03 и снижение содержания IL-4 до 0,36±0,08.
При этом эрадикация подтверждается данными микроскопии окрашенных метиленовым синим и по Грамму вагинальных мазков.
Включение системного антимикотика итраконазола в схему лечения, начиная с 16-й дозы введения аминодигидрофталазиндиона натрия, способствовало привлечению активированных иммунокомпетентных клеток к успешной полноценной элиминации Candida spp., что было подтверждено отсутствием возбудителя в вагинальных мазках при бактериоскопическом и бактериологическом исследовании, клинико-лабораторном излечении 88% пациенток.
Кроме того, на шестимесячном сроке мониторинга соотношения концентрации провоспалительных цитокинов IL-1β и INF-γ и концентрации IL-4, как показано в табл. 1, не отличались от соотношений в группе контроля (р>0,05). По мнению авторов, это обусловлено тем, что благодаря иммуномодулирующему, противовоспалительному и нормализующему рН клеток свойствам аминодигидрофталазиндиона натрия даже через 6 месяцев после проведения лечения способом согласно изобретению в цервикальной слизи наблюдали превышение исходных концентраций IL-1β - почти в 2 раза, а превышение уровня IFNγ - в 2,7 раз по сравнению с исходным.
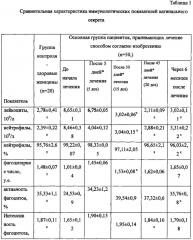
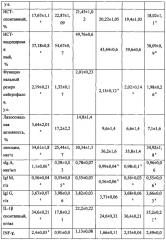
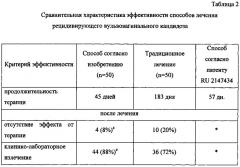
Эффективность способа была подтверждена при проведении сравнительного исследования, в котором 100 женщин (средний возраст - 29,2±2,4 лет) с рецидивирующим вульвовагинальным кандидозом были разделены на две группы: пациентки основной группы (n=50) получали лечение способом согласно изобретению; группы сравнения (n=50) - традиционную терапию: итраконазол (Румикоз®) по 200 мг один раз в день на протяжении 3 дней с последующей поддерживающей антимикотической терапией на протяжении 6 месяцев: в неделю по 200 мг итраконазола однократно. Контрольную группу составили 20 практически здоровых женщин. Динамика полученных результатов лечения представлена в табл. 2.
Для сравнения в табл. 2 приведены данные по способу лечения рецидивирующих форм урогенитального кандидоза женщин [RU, 2147434, С1], в котором пациентам проводили курс иммуномодулирующей терапии препаратом Циклоферон®: внутривенно инъекции циклоферона по 250 мг в течение 2 дней и затем через день внутривенно 15-20 инъекций до восстановления фагоцитарной активности нейтрофилов, после чего назначали перорально антимикотик Дифлюкан (флуконазол) по 150 мг 1 раз в неделю в течение 2-3 недель.
Примечание:
n - количество обследованных;
z - достоверность различий (p<0,05) показателя параметра способа согласно изобретению по отношению к аналогичному параметру традиционного способа;
* - сравнение не представляется возможным, так как в описании патента RU, 2147434 данные отсутствуют;
x - достоверность различий (p<0,05) показателя параметра способа согласно изобретению по отношению к аналогичному параметру в способе по прототипу.
Обращает на себя внимание тот факт, что лечение способом согласно изобретению все пациентки завершили полностью, при этом побочных эффектов, индивидуальной непереносимости, а также нежелательных явлений при проведении терапии способом согласно изобретению не было зарегистрировано.
Таким образом, сочетание режимов иммуномодулирующей и антимикотической терапии, выбор лекарственных средств и последовательности их применения в способе лечения рецидивирующего вульвовагинального кандидоза согласно изобретению формируют рациональный фармакологический подход к терапии рецидивирующего вульвовагинального кандидоза, который позволяет, как показали проведенные исследования, поддерживать в отдаленном периоде активность иммунокомпетентных клеток слизистой оболочки влагалища и после элиминации Candida spp., что способствует удлинению периода ремиссии, заметно уменьшает частоту возникновения рецидивов и кандидоносительства.
Ниже представлены примеры, подтверждающие эффективность способа лечения рецидивирующего вульвовагинального кандидоза согласно изобретению.
Пример №1.
Больная К., 33 года, обратилась в амбулаторию с жалобами на интенсивный зуд, жжение в области наружных половых органов, боли при половом акте, а также обильные творожистые выделения без запаха из влагалища. Обычно зуд усиливался во второй половине дня, либо после длительной ходьбы, жалобы больше в предменструальном периоде. До обращения К. находилась на амбулаторном лечении с диагнозом: осложненный (C. glabrata, рецидивирующий) вульвовагинальный кандидоз.
Анамнез: длительность заболевания 6 лет, в течение последнего года лечилась самостоятельно вагинальными антимикотиками, рецидивы отмечаются практически в каждом менструальной цикле.
Была обследована. При осмотре область вульвы была отечна, гиперемирована, в преддверии влагалища визуализировались «творожистые» наложения, мацерации, в области задней спайки и перианальной области отмечены единичные трещины. При осмотре в зеркалах слизистая влагалища была отечна, гиперемирована с единичными точечными кровоизлияниями, во влагалище - обильное «творожистое» отделяемое. При микроскопии мазка был отмечен умеренный лейкоцитоз, наличие спор грибка; при бактериологическом исследовании - рост C. glabrata, чувствительной к итраконазолу, резистентной к нистатину, клотримазолу, флуконазолу. В цервико-вагинальном содержимом было установлено: повышение лейкоцитов (8,65×109/л), нейтрофилов (99,22%), снижение фагоцитарного числа (1,01 у.е.), активности (24,52%) и интенсивности (1,66 у.е.) фагоцитоза, лизоцима (25,45 мкг/л), коэффициента функционального резерва нейтрофилов (1,32 у.е.) и увеличение их лизосомальной активности (17,4%); низкое содержание IL-1β (17,8 пг/мл) и ИНФ-γ (0,91 пг/мл), повышенные значения IL-4 (0,79 пг/мл).
Пациентке К. было проведено лечение способом согласно изобретению, как описано выше. Жалобы у пациентки прекратились еще до введения этиотропного (противогрибкового) препарата. После завершения терапии при микологическом исследовании дрожжеподобные грибы обнаружены не были.
Объективно: наружные половые органы имели обычную окраску; видимые слизистые были розовые, чистые, выделения умеренные, слизистые. Цитограмма влагалищного отделяемого: лейкоциты 1-1-0 в поле зрения, эпителий - палочки. Побочных эффектов и нежелательных явлений при проведении курса лечения нет.
Проведенное через 6 месяцев после лечения исследование (бактериоскопическое, бактериологическое) не выявило грибов рода Кандида.
В цервико-вагинальном содержимом в течение этого периода времени были отмечены нормальные значения лейкоцитов (3,02×109/л), нейтрофилов (96,85%); был неизменен оптимальный уровень функционально-метаболической активности фагоцитов (активность фагоцитоза - 36,22%, интенсивность фагоцитоза - 1,82 у.е., фагоцитарное число - 1,78 у.е., лизосомальная активность - 7,1%, лизоцим - 35,11 мкг/л, коэффициент функционального резерва нейтрофилов - 1,84 у.е.); было отмечено: повышение содержания IL-1β до 34,6 пг/мл и ИНФ-γ до 2,51 пг/мл, снижение IL-4 до 0,4 пг/мл. Дальнейшее наблюдение за пациенткой К. в течение 6 месяцев показало отсутствие рецидивов вульвовагинального кандидоза.
Пример №2.
Больная С., 31 год, обратилась в амбулаторию с жалобами на зуд и чувство жжения в области наружных половых органов, а также на обильные крошковидные выделения без запаха. Было установлено, что длительность заболевания - 5 лет, рецидивы - до 7 раз в год. Данные гинекологического осмотра показали, что вульва развита правильно, были отмечены: незначительная гиперемия в области больших и малых половых губ, «творожистые» наложения в преддверии влагалища; слизистая влагалища и экзоцервикс гиперемированы, визуализированы единичные точечные кровоизлияния, а также массивные «творожистые» наложения. При микроскопии свежего мазка был замечен псевдомицелий дрожжевого гриба, кандидоз был подтвержден результатами культурального исследования на среде Сабуро. Учитывая данные клинико-лабораторных исследований, был поставлен диагноз: рецидивирующий вульвовагинальньш кандидоз.
Было проведено лечение способом согласно изобретению.
При контрольном обследовании после лечения жалоб не было; при микологическом исследовании (бактериоскопическом и бактериологическом) дрожжеподобные грибы не были выявлены. При гинекологическом осмотре слизистая влагалища и шейки матки была розовая, без видимых изменений, отмечены выделения слизистые, умеренные; бимануально - патологии не выявлено; в мазке отделяемого отмечены единичные лейкоциты, в эпителии - палочки в умеренном количестве.
При последующем наблюдении за пациенткой С. в течение 6 месяцев обострений вульвовагинального кандидоза не было отмечено. Данные гинекологического осмотра через полгода: слизистая влагалища и шейки матки розовая, без видимых изменений; выделения умеренные, слизистые; бимануально - без патоло