Способ лечения синдрома кишечной недостаточности у больных с разлитым перитонитом
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно к неотложной хирургии. Интраоперационно после установки назогастроинтестинального зонда, удаления кишечного содержимого и промывания зонда физиологическим раствором вводят 200 мл оксигенированной абактериальной речной воды с минерализацией 400-500 мг/дм3, содержащей молекулярный кислород в количестве 25-30 мг/дм3. Последовательно пережимают зонд на 60 мин. Катетеризируют правую желудочно-сальниковую вену и контролируют положение катетера в воротной вене портографией. В послеоперационном периоде вводят дважды в сутки с интервалом 10-14 часов в течение 3-5 суток по назогастроинтестинальному зонду 200 мл оксигенированной абактериальной речной воды с минерализацией 400-500 мг/дм3, содержащей молекулярный кислород в количестве 25-30 мг/дм3. Пережимают зонд на 60 минут после каждого введения оксигенированной абактериальной речной воды. Вводят в течение 3-5 суток постоянно капельно по эндопортальному катетеру меглюмина натрия сукцинат 10 мл/кг в сутки, ципрофлоксацин 400 мг в сутки и адеметионин 400 мг в сутки. Способ позволяет в более раннем сроке купировать синдром кишечной недостаточности у больных с разлитым перитонитом, сократить сроки назогастроинтерстициального дренирования и уменьшить сопряженные с ним осложнения. 1 ил., 1 табл., 2 пр.
Реферат
Изобретение относится к области медицины, а именно к неотложной хирургии, и может быть использовано для лечения одного из осложнений разлитого гнойного перитонита - синдрома кишечной недостаточности.
Среди основных причин, непосредственно влияющих на исходы открытых полостных вмешательств на органах брюшной полости у больных с распространенным перитонитом, продолжает оставаться развивающийся в раннем послеоперационном периоде синдром кишечной недостаточности (Тимербулатов В.М. и соавт., 2010; Гельфанд Е.Б. и соавт., 2010; Прудков М.И. и соавт., 2014).
В 1986 г. американские исследователи Дж. Меакинс и Дж. Маршалл впервые выдвинули гипотезу развития полиорганной недостаточности (ПОН) в результате изменения проницаемости слизистой оболочки кишечника, что приводило к транслокации бактерий и токсинов в систему гемо- и лимфоциркуляции. Также этими авторами были высказаны два очень образных и распространенных выражения: «Кишечник - двигатель полиорганной недостаточности» (1986) и «Кишечник - недренированный абсцесс полиорганной недостаточности» (1993).
Роль кишечной недостаточности в развитии полиорганной недостаточности (Луфт В.М., Костюченко А.Л., 2002) реализуется в последовательной смене патологических процессов: дистрофия (атрофия) энтероцитов сопровождается супрессией выработки IgA, нарушением барьерной функции, контаминацией микрофлоры в проксимальные отделы кишечника. Это приводит к двум важным патологическим процессам: чреспортальной и лимфатической транслокации микробов и токсинов. В итоге происходит повреждение печени: дистрофия гепатоцитов, токсический цитолиз и активация макрофагов. Последняя сопровождается выбросом цитокинов. Указанные процессы, суммируясь, приводят к системным органным повреждениям.
При оральном, внутримышечном и внутривенном введении лечебных препаратов происходит значительная инактивация, изменяются их фармакологические свойства и значительно уменьшается концентрация их до момента попадания в печень, чем снижается терапевтический эффект. Кроме того, они вводятся дробными дозами и концентрация их в разное время суток бывает различной. При внутрипортальной инфузии лекарственные средства могут вводиться длительно и постоянно. Эта непрерывность воздействия имеет решающее значение при ряде заболеваний органов брюшной полости (Мареев Д.В., 2005, Ефанов С.Ю., 2006, Беляев С.А., 2011).
В связи с морфофункциональными и гемоциркуляторными изменениями в кишечной стенке при синдроме кишечной недостаточности повышается проницаемость кишечного барьера по отношению к эндотоксину и транслокация бактерий становится причиной развития системной инфекции, сепсиса и синдрома полиорганной недостаточности. Летальность, которая, по данным отечественных и зарубежных исследователей, достигает 75% (Т.С. Попова, А.Е. Шестопалов и др., 2002, Гаин Ю.М. и соавт., 2001, Хрупкий В.И. и соавт., 2004, Струков А.И. и соавт., 1987, Федоров В.Д., 2010, Мустафин Т.Н. и соавт., 2010, Misha D.P. Luyer, 2006).
Известны способы лечения острого перитонита при помощи внутрипортального введения реамберина (Сухоруков В.П., Булдаков А.В. Заявка 2004130740/14 от 19.10.2004). Реамберин внутрипортально также применялся для лечения острого панкреатита (Коноваленко А.Н., Черданцев Д.В., Винник Ю.С. Заявка 2004130270/14 от 12.10.2014).
Одним из непременных лечебных приемов синдрома кишечной недостаточности при разлитом перитоните является назоинтестинальное дренирование с целью декомпрессии кишечника, проведения раннего парентерального питания и введения лекарственных веществ. Однако сроки стояния зонда ограничены в связи с риском возникновения осложнений (пролежни, пневмония и др.), поэтому требуется в наиболее ранние сроки купировать синдром кишечной недостаточности (Громов М.И., Пивоварова Л.П., Попенко Л.Н., 2007)
Известен способ профилактики пареза кишечника (Османов А.О., Рагимов Р.М., Магомедов З.М., Абдуллаев М.Р. Заявка на изобретение №2009116984/14, 04.05.2009). Авторами предлагается использование перфторана, который предварительно озонируют озонокислородной смесью с заданной концентрацией озона 5000 мг/мл. После операции орошают брюшную полость озонированным перфтораном из расчета 1 мл/кг массы больного, затем внутривенно вводят озонированный перфторан внутривенно из того же расчета. Основными недостатками предложенного способа является высокая стоимость перфторана, а также тот факт, что повторное внутрибрюшинное введение перфторана возможно не у всех больных с разлитым перитонитом. Также известны: Способ лечения заболеваний, сопровождающихся парезом кишечника (Заявка №2005110785 13.04.2005), с использованием различных блокад с лекарственными коктейлями (Любарский М.С., Кононенков В.И., Белужников А.Б.), Способ профилактики пареза кишечника при распространенном перитоните (Заявка 2009128405/14 22.07.2009; Загиров У.З., Рагимов Р.М., Магомедов З.М. и соавт.), Способ лечения послеоперационного пареза кишечника (Заявка 2006138371/14 30.10.2006) с внутривенным введением озонированного физиологического раствора (Копылова Ю.И., Лисиенко В.М.), Способ лечения в послеоперационном периоде больных, прооперированных по поводу кишечной непроходимости (Заявка 2009113230/14 08.04.2009), Способ профилактики пареза кишечника (Османов А.О., Рагимов Р.М., Магомедов З.М., Абдуллаев М.Р. Заявка на изобретение №2009116984/14, 04.05.2009). Однако каждый из указанных способов является либо дорогостоящим, либо инвазивным.
Известен способ-прототип лечения синдрома кишечной недостаточности на основе назогастроинтестинальной интубации и введения раствора смеси порошковых сублиматов сока, водного экстракта ботвы и водного экстракта жома молодой столовой свеклы (Емельянов С.И., Демидов Д.А., Демидова Т.И., Мешков М.В. Заявка 2009141876/15 09.12.2009). Однако данный способ требует специально приготовленных смесей, которые не являются общедоступными и не обеспечивают наиболее быстрое купирование синдрома кишечной недостаточности.
Изобретение направлено на улучшение результатов лечения и наиболее быстрое купирование синдрома кишечной недостаточности у больных с разлитым перитонитом.
Указанный технический результат достигается тем, что интраоперационно после установки назогастроинтестинального зонда, удаления кишечного содержимого и промывания зонда физиологическим раствором вводят 200 мл оксигенированной абактериальной речной воды с минерализацией 400-500 мг/дм3, содержащей молекулярный кислород в количестве 25-30 мг/дм3, последовательно пережимают зонд на 60 мин, катетеризируют правую желудочно-сальниковую вену и контролируют положение катетера в воротной вене портографией, а в послеоперационном периоде вводят дважды в сутки с интервалом 10-14 часов в течение 3-5 суток по назогастроинтестинальному зонду 200 мл оксигенированной, абактериальной речной воды с минерализацией 400-500 мг/дм3, содержащей молекулярный кислород в количестве 25-30 мг/дм3, пережимают зонд на 60 минут после каждого введения оксигенированной абактериальной речной воды и вводят в течение 3-5 суток постоянно капельно по эндопортальному катетеру меглюмина натрия сукцинат 10 мл/кг в сутки, ципрофлоксацин 400 мг в сутки и адеметионин 400 мг в сутки.
В развитии этой концепции за последние годы наметился новый подход с включением в программу интенсивной терапии синдрома кишечной недостаточности фармакологических антигипоксических агентов, активно стимулирующих органные метаболические процессы в самом кишечнике.
На базе Астраханского государственного университета разработана технология получения оксигенированной воды (ОВ). Продукт представляет собой специально подготовленную очищенную (прошедшую 7 степеней очистки) природную (речную) абактериальную воду, обогащенную молекулами чистого кислорода в количестве 25-30 мг/дм3 (250000 ppm) с минерализацией 400-500 мг/дм3. ОВ имеет свидетельство о государственной регистрации, санитарно-эпидемиологическое заключение, удостоверение качества, декларацию о соответствии. (Сертификат соответствия - № РОС-RU-АЯ 48. В 07908; паспорт качества - №01/05 гк., гос регистрацию №30.АЦ.02.006.У000003.03.08). ОВ представляет собой сбалансированный комплекс растворенного чистого кислорода в количестве более 100% выше, чем в атмосферном воздухе. Продукт природного происхождения способный при приеме внутрь передать кислород в количестве более 50% в клетки организма. При употреблении per os ОВ благотворно влияет на функцию регуляторных и эффекторных систем. Применение ОВ отлично зарекомендовало себя в спортивной медицине, кардиологии, однако в лечении больных с синдромом кишечной недостаточности ОВ не использовалось.
Таким образом, сочетание энтеральной антигипоксической терапии с эндопортальным введением лекарственных композиций (антибиотика, антигипоксанта, гепатопротектора) позволит в более ранние сроки купировать синдром кишечной недостаточности. Подобных исследований в ходе литературного поиска нами не обнаружено.
Подробное описание способа и примеры его практической реализации. После выполнения основных оперативных приемов и назогастроинтестинальной интубации и удаления застойного кишечного химуса у больных с разлитым перитонитом выполняют промывание назогастроинтестинального зонда физиологическим раствором, после чего вводят по зонду 200 мл ОВ. Данную процедуру повторяют два раза в сутки с интервалом 10-14 часов в течение 3-5 суток до купирования признаков синдрома кишечной недостаточности.
Для эндопортальной инфузии интраоперационно выполняли катетеризацию правой желудочно-сальниковой вены по Сельдингеру микрокатетером (5 F). Дистальнее места пункции вена перевязывалась, а катетер фиксировался в просвете вены при помощи петли Рëдера и выводился на переднюю брюшную стенку. После катетеризации выполнялась субтракционная портография с использованием ангиографической установки Phillips Allure FD 20. Оценивалось внутрисосудистое положение катетера в портальной системе с последующим измерением инвазивного давления (см. рисунок). Далее по катетеру вводили лекарственые препараты: Меглюмина натрия сукцината 10 мл/кг/сут, Ципрофлоксацина 400 мг/сут и Адеметионина 400 мг/сут в течение 3-5 суток со скоростью 60 капель в минуту. Уход за катетером осуществлялся по общепринятым стандартам. После завершения курса эндопортальной терапии катетер извлекался, при этом петля Редера затягивалась, что обеспечивало гемостаз. Осложнений после катетеризации и эндопортальных инфузий отмечено не было.
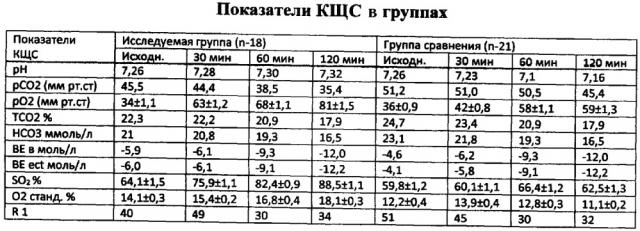
Для контроля за эффективностью динамически исследовали кислотно-щелочное состояние (КЩС) и газовый состав крови (аппарат Medica Edsy Blood Gas (США) технология селективных электродов). Исследования проводили до введения ОВ, через 30 мин после введения исследовали кровь, взятую из брыжеечной вены тонкой кишки, и кровь из центральной вены, и далее исследовалась кровь из центральной вены через 60 мин и 120 мин после введения ОВ.
Предлагаемый способ апробирован на 18 больных, получавших лечение в ГБУЗ АО ГКБ №3 г. Астрахани. Ниже приводятся результаты апробации в течение 2016-17 г.
Пример 1. Больной В., 76 лет, поступил в хирургическое отделение ГБУЗ АО ГКБ №3 г. Астрахани через 4 суток от начала заболевания с клиникой разлитого перитонита. После предоперационной подготовки выполнена лапаротомия. Причиной перитонита явилась перфорация опухоли сигмовидной кишки с формированием параканкрозного абсцесса и прорывом последнего в брюшную полость. Выполнена операция Гартмана, санация брюшной полости. При назогастроинтестинальной интубации удалено до 1000 мл «застойного кишечного химуса». Выполнена катетеризация правой желудочно-сальниковой вены. Начата эндопортальная инфузия: Меглюмина натрия сукцината 10 мл/кг/сут, Ципрофлоксацина 400 мг/сут и Адеметионина 400 мг/сут со скоростью 60 капель в минуту. Операция завершена лапаростомией. Диагноз: опухоль сигмовидной кишки с перфорацией и формированием абсцесса с прорывом последнего в свободную брюшную полость. Разлитой фибринозно-гнойный перитонит. MIP 32 балла. Во время операции исследовалось КЩС периферической и брыжеечной крови, взятой из вены тонкой кишки. Результаты оказались примерно идентичными: pH-7,26, pCO2-51,2 мм рт.ст., pO2-36 мм рт.ст., HCO3-23,1 ммоль/л, BE в-4,6 ммоль/л, BE ect-4,1 ммоль/л, O2 станд-12,2%. Интраоперационно после удаления застойного кишечного химуса назогастроинтестинальный зонд был неоднократно промыт физиологическим раствором до «чистых вод», после чего по нему введено 200 мл ОВ с последующим пережатием зонда на 60 минут. Повторно кровь исследовалась через 30 мин. Результаты: pH-7,34, pCO2-51,2 мм рт.ст., pO2-55 мм рт.ст., HCO3-30,5 ммоль/л, BE в-7,7 ммоль/л, BE ect-9,1 ммоль/л, O2 станд-16,8%. Через 60 мин: pH-7,34, pCO2-35,2 мм рт.ст., pO2-74 мм рт.ст., HCO3-32,5 ммоль/л, BE в-6,7 ммоль/л, BE ect-8,1 ммоль/л, O2 станд-17,8%. Через 90 мин: pH-7,35, pCO2-36,2 мм рт.ст., pO2-79 мм рт.ст., HCO3-28,5 ммоль/л, BE в-5,8 ммоль/л, BE ect-7,6 ммоль/л, O2 станд-18,8%. Через 120 мин: pH-7,37, pCO2-37,2 мм рт.ст., pO2-80 мм рт.ст., HCO3-26,5 ммоль/л, BE в-6,7 ммоль/л, BE ect-7,6 ммоль/л, O2 станд-19,8%. Больному назначена комплексная интенсивная терапия по программе абдоминального сепсиса с введением ОВ по 200 мл 2 раза в сутки с интервалом через 10-14 часов. Через 24 ч выполнена программная санация брюшной полости. При исследовании брыжеечной и центральной крови отмечено повышение парциального давления кислорода в брыжеечной и центральной крови. Получены следующие результаты: исходные - pH-7,28, pCO2-38,2 мм рт.ст., pO2-66 мм рт.ст., HCO3-27,5 ммоль/л, BE в-5,4 ммоль/л, BE ect-7,3 ммоль/л, O2 станд-13,8%; через 30 мин: pH-7,30, pCO2-33,2 мм рт.ст., pO2-76 мм рт.ст., HCO3-17,5 ммоль/л, BE в-4,4 ммоль/л, BE ect-6,3 ммоль/л, O2 станд-14,8%; через 120 мин: pH-7,36, pCO2-36,2 мм рт.ст., pO2-81 мм рт.ст., HCO3-16,5 ммоль/л, BE в-4,6 ммоль/л, BE ect-6,2 ммоль/л, O2 станд-16,8%. После второй санации брюшная полость ушита наглухо. На третьи сутки после операции отмечалась активная перистальтика, спонтанное отхождение газов. На 5-е сутки после операции назогастроинтестинальный зонд удален, у больного был самостоятельный стул. После проведенной эндопортальной инфузии в течение 5 сут катетер удален. Длительность интестинального введения ОВ составила 5 суток. Длительность стационарного лечения составила 18 дней. В удовлетворительном состоянии больной выписан с рекомендацией плановой реконструктивной операции.
Пример 2. Больная К., 58 лет, поступила в хирургическое отделение через 2-е суток от начала заболевания: Диагноз: перфоративная язва пилорического отдела желудка. Разлитой фибринозно-гнойный перитонит. MIP 30 баллов. После предоперационной подготовки больная оперирована, выполнена лапаротомия, ушивание перфоративной язвы, санация брюшной полости, лапаростомия. После установки зонда и удаления застойного кишечного содержимого зонд промывался физиологическим раствором до «чистых вод». Затем по назогастроинтестинальному зонду интраоперационно в последующем вводилась ОВ по 200 мл два раза в сутки с интервалом через 10-14 часов. Выполнена катетеризация правой желудочно-сальниковой вены. Начата эндопортальная инфузия: Меглюмина натрия сукцината 10 мл/кг/сут, Ципрофлоксацина 400 мг/сут и Адеметионина 400 мг/сут со скоростью 60 капель в минуту. После каждого введения зонд пережимался на 60 минут. При динамическом исследовании КЩС крови получены следующие результаты: (исходные) pH-7,26, pCO2-37,2 мм рт.ст, pO2-45 мм рт.ст., HCO3-30,5 ммоль/л, BE в-7,9 ммоль/л, BE ect-9,3 ммоль/л, O2 станд-11,8%; через 30 мин: pH-7,30, pCO2-35,2 мм рт.ст., pO2-68 мм рт.ст., HCO3-24,5 ммоль/л, BE в-6,9 ммоль/л, BE ect-8,3 ммоль/л, O2 станд-14,8%; через 60 мин: pH-7,32, pCO2-36,2 мм рт.ст., pO2-72 мм рт.ст., HCO3-26,4 ммоль/л, BE в-6,6 ммоль/л, BE ect-8,3 ммоль/л, O2 станд-15,1%; через 120 мин: pH-7,35, pCO2-35,2 мм рт.ст., pO2-79 мм рт.ст., HCO3-27,4 ммоль/л, BE в-5,6 ммоль/л, BE ect-7,3 ммоль/л, O2 станд-16,2%. В послеоперационном периоде произведены две программные санации, после последней санации брюшная полость ушита наглухо. Больная получала комплексную противовоспалительную дезинтоксикационную терапию. На третьи сутки после операции отмечена активная перистальтика, отхождение газов. Длительность интестинального введения ОВ составила 3 суток. Назогастроинтестинальный зонд удален на 3 сутки. Длительность эндопортальной инфузии составила 3 суток, после чего катетер удален. Послеоперационный период протекал гладко без осложнений. Выписана на 14 сутки после поступления в удовлетворительном состоянии.
Данный способ использовался у 18 больных с разлитым перитонитом, которые составили группу исследования. Результаты сравнивались с контрольной группой больных (21) с разлитым перитонитом, у которых энтеральная антигипоксическая и эндопортальная терапия не применялась. Группы были идентичны по тяжести патологии и характеру выполненных оперативных вмешательств. Осложнений в исследуемой группе не отмечено.
Исследование показало, что у всех больных в обеих группах с разлитым перитонитом отмечается ацидоз, гиперкапния и гипоксия. В группе исследования отмечено достоверно более быстрое уменьшение проявлений гипоксии, что подтверждалось повышением парциального давления кислорода в крови брыжеечных и центральных вен. Подсчет результатов проводился с вычислением среднеарифметической оценки достоверности средних и относительных величин с использованием программы Statistica 7.0. Результаты исследования представлены в таблице. Средний срок нахождения назогастроинтестинального зонда и купирования синдрома кишечной недостаточности в группе исследования составил 3,8 дня, в контрольной группе - 5,8 дней. В исследуемой группе умер 1 пациент от прогрессирующей полиорганной недостаточности. В группе сравнения умерло 3 больных. Средний койко-день в группе исследования составил 15,8, в группе сравнения - 18,5.
Таким образом, антигипоксическая энтеральная и эндопортальная терапия больным с разлитым перитонитом позволяет в более ранние сроки купировать гипоксию и проявления синдрома кишечной недостаточности.
При использовании предложенного нами способа достигается:
- более раннее купирование синдрома кишечной недостаточности у больных с разлитым перитонитом;
- сокращение сроков назогастроинтестинального дренирования (на 2-е суток) и уменьшение риска сопряженных с ним осложнений;
- уменьшение экономических затрат за счет сокращения койко-дня и летальности в исследуемой группе больных.
Примечание: в показателях pO2, SO2, O2 станд. достоверность изменений (p<0,05)
Способ лечения синдрома кишечной недостаточности у больных с разлитым перитонитом на основе назогастроинтестинальной интубации, отличающийся тем, что интраоперационно после установки назогастроинтестинального зонда, удаления кишечного содержимого и промывания зонда физиологическим раствором вводят 200 мл оксигенированной абактериальной речной воды с минерализацией 400-500 мг/дм3, содержащей молекулярный кислород в количестве 25-30 мг/дм3, последовательно пережимают зонд на 60 мин, катетеризируют правую желудочно-сальниковую вену и контролируют положение катетера в воротной вене портографией, а в послеоперационном периоде вводят дважды в сутки с интервалом 10-14 часов в течение 3-5 суток по назогастроинтестинальному зонду 200 мл оксигенированной абактериальной речной воды с минерализацией 400-500 мг/дм3, содержащей молекулярный кислород в количестве 25-30 мг/дм3, пережимают зонд на 60 минут после каждого введения оксигенированной абактериальной речной воды и вводят в течение 3-5 суток постоянно капельно по эндопортальному катетеру меглюмина натрия сукцинат 10 мл/кг в сутки, ципрофлоксацин 400 мг в сутки и адеметионин 400 мг в сутки.