Способ лечения сужения слезоотводящих путей
Иллюстрации
Показать всеИзобретение относится к области медицины, а именно к офтальмологии. Для лечения сужения слезоотводящих путей сначала через один из слезных канальцев вводят металлический зонд. Проводят его по всей длине слезоотводящих путей до выхода в области устья носослезного протока. Рассекают по зонду слизистую оболочку носослезного протока от места устья до костной части носослезного канала и резецируют участок слизистой оболочки шириной 3-4 мм вдоль разреза. Образовавшиеся лоскуты отворачивают в боковые стороны. С помощью зонда вводят один конец лакримального имплантата в слезный каналец и выводят его из полости носа, зонд удаляют. Затем проводят зонд через другой слезный каналец, через него проводят второй конец лакримального имплантата и выводят из полости носа. Оба конца лакримального имплантата скрепляют, а экстубацию лакримального имплантата проводят через 3-4 месяца. Способ обеспечивает коррекцию сужения слезоотводящих путей на всех уровнях, включая устья носослезного протока, и предупреждение рубцевания в этой зоне за счет сочетания биканакулярного зондирования и соответствующего проведения двойного лакримального имплантата с иссечением участка слизистой оболочки в области устья носослезного протока и последующим пластическим формированием устья носослезного протока. 1 пр., 4 ил.
Реферат
Изобретение относится к офтальмологии и предназначено для лечения сужения слезоотводящих путей.
Сужение слезоотводящих путей остается одной из наиболее частых проблем в офтальмологии, а слезотечение значительно ухудшает зависящее от состояния здоровья качество жизни пациентов. Это объясняет необходимость коррекции таких состояний. В связи с низкой эффективностью консервативного лечения продолжается разработка и совершенствование хирургических операций, направленных на восстановление проходимости слезоотводящих путей.
Известны различные варианты хирургических вмешательств, применяемых при сужении слезоотводящих путей. Так, широко используется и является высокоэффективным способ лечения сужения слезоотводящих путей с помощью дакриоцисториностомии (Longari F, Dehgani Mobaraki Р, Ricci AL, Lapenna R, Cagini C, Ricci G. Endoscopic dacryocystorhinostomy with and without silicone intubation: 4 years retrospective study. Eur Arch Otorhinolaryngol. 2016. - Vol. 273. - No. 8. - p. 2079-2084), заключающейся в наложении искусственного соустья (т.н. дакриостомы) между полостью слезного мешка и полостью носа с последующей пластикой дакриостомы. Однако эта операция не лишена недостатков. Основным из них является необходимость травматичного формирования костного отверстия между полостью слезного мешка и носовой полостью, что сопряжено с интраоперационными и послеоперационными осложнениями, а также требует использования специального силового инструмента.
Известен также способ хирургического лечения дакриоцистита, связанный с формированием остеотомии при помощи лазерной энергии с последующей интубацией сформированного соустья при помощи лакримального имплантата (патент RU 2552097, 12.05.2014). Недостатком этого способа лечения является необходимость травматичной остеотомии посредством использования высокотехнологичного оборудования, требующего особых, обеспечивающих безопасность условий применения и наличия квалифицированного персонала. По литературным данным известно также, что использование лазерной энергии в дакриологии связано с образованием послеоперационных внутриносовых синехий, что вызывает послеоперационное ятрогенное нарушение носового дыхания и приводит к рецидивам основного заболевания.
Известен способ хирургического лечения при хронических дакриоциститах, заключающийся во вскрытии слезного мешка с медиальной стороны, восстановлении проходимости носослезного протока и последующей ретроградной интубации носослезного протока и слезного мешка эластическим резиновым дренажом (Патент RU 2115399, 24.04.1995). Однако к недостаткам такого способа относится необходимость вскрывать слезный мешок и многократно зондировать носослезный проток. Применение нестандартного индивидуального лакримального имплантата приводит к увеличению продолжительности хирургического вмешательства, что сопряжено с повышенными интраоперационными рисками.
Известен способ лечения сужения слезоотводящих путей путем баллонной дакриопластики, при которой слезоотводящие пути расширяют при помощи баллона высокого давления, который вводят в слезоотводящие пути через одну из слезных точек, антеградно проводят до полости носа, а затем присоединяют к специальному устройству, нагнетающему в просвет баллона жидкость под высоким давлением. (Аli MJ, Naik MN. Efficacy of endoscopic guided anterograde 3 mm balloon dacryoplasty with silicone intubation in treatment of acquired partial nasolacrimal duct obstruction in adults. Saudi J Ophthalmol. 2014. - Vol. 28. - No. 1. p. 40-43). При таком способе лечения отсутствует необходимость в создании искусственного соустья, однако эффект проведенного лечения не всегда стойкий, в особенности при коррекции дистальных сужений слезоотводящих путей в области устья носослезного протока.
Ближайшим аналогом предлагаемого способа является способ биканакулярного дренирования слезоотводящих путей при их сужении, заключающийся в проведении при помощи зонда и крючка Ритленга под контролем риноскопа интубационного набора, состоящего из гибкой цилиндрической трубки и лески-проводника. Проводят через дилатированную зондами нижнюю слезную точку в слезно-носовой канал леску-проводник в полость носа. Проводят далее интубацию в строгой последовательности, начиная с проведения лески-проводника, а затем проведения по ней дренажной трубки без предварительной фиксации к леске, сначала ретроградно в нижний, а затем антеградно в верхний слезный каналец. (RU 2387421, 27.04.2010). При этом способе достигают значительного и стойкого расширения в области проксимальных сужений, однако эффективность проведенного вмешательства при сужениях в области устья носослезного протока недостаточно высока, в связи с тем, что такого рода сужения часто индуцированы отеком и гиперпластическими изменениями в области устья носослезного протока или слизистой оболочки полости носа.
Техническим результатом предлагаемого изобретения является коррекция сужения слезоотводящих путей на всех уровнях, включая устья носослезного протока, и предупреждение рубцевания в этой зоне.
Технический результат достигается за счет сочетания биканакулярного зондирования и соответствующего проведения двойного лакримального имплантата с иссечением участка слизистой оболочки в области устья носослезного протока и последующим пластическим формированием устья носослезного протока.
Предлагаемый способ позволяет устранять не только проксимальные сужения слезоотводящих путей, но и дистальные за счет разреза слизистой оболочки устья носослезного протока по зонду и отворачивании образованных лоскутов. Ретенция лакримального имплантата позволяет профилактировать нежелательное рубцевание в области устья носослезного протока, что связанного с возможным рецидивом заболевания.
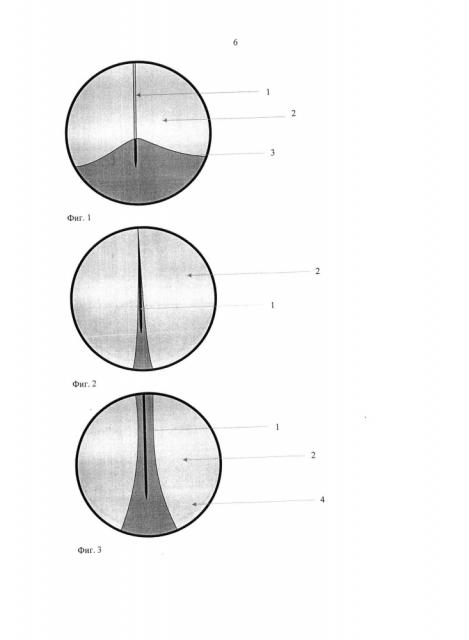
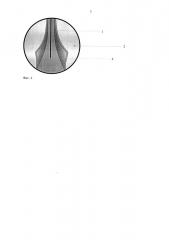
Способ осуществляют следующим образом. Под местной инстилляционной окулярной анестезией, проводниковой анестезией n. infraorbitalis, инфильтрационной анестезией по ходу верхнего и нижнего слезных канальцев, инфильтрационно-проводниковой анестезии нижней носовой раковины, выполненной после анемизации слизистой оболочки полости носа, при помощи эндоскопа проводят ревизию нижнего носового хода, определяя устья носослезного протока. После предварительной дилатации слезных точек и канальцев в слезоотводящие пути через один из слезных канальцев вводят металлический зонд, проводят его по всей длине слезоотводящих путей до выхода в области устья носослезного протока (фиг. 1, где 1 - зонд, установленный в носослезном протоке, 2 - слизистая оболочка носослезного протока, 3 - слизистая оболочка носа), (фиг. 2, где 1 - зонд, установленный в носослезном протоке, 2 - слизистая оболочка носослезного протока). Рассекают по зонду слизистую оболочку носослезного протока от места устья до костной части носослезного канала (фиг. 2, где 1 - зонд, установленный в носослезном протоке, 2 - слизистая оболочка носослезного протока) и резецируют участок слизистой оболочки шириной 3-4 мм вдоль разреза (фиг. 3, где 1 - зонд, установленный в носослезном протоке, 2 - слизистая оболочка носослезного протока, 4 - образованные лоскуты слизистой оболочки носослезного протока). Образовавшиеся лоскуты отворачивают в боковые стороны (фиг. 4, где 1 - зонд, установленный в нососолезном протоке, 2 - слизистая оболочка носослезного протока, 4 - образованные лоскуты слизистой оболочки нососолезного протока). С помощью зонда вводят один конец лакримального имплантата и выводят его из полости носа, зонд удаляют, затем повторно проводят зонд через другой слезный каналец, через него проводят второй конец лакримального имплантата и выводят из полости носа. Оба конца лакримального имплантата скрепляют, а экстубацию лакримального имплантата проводят через 3-4 месяца.
Зондирование слезоотводящих путей, выполняемое на начальном этапе операции, приводит к расширению просвета и рассечению спаек слезоотводящих путей на всем протяжении, в частности, в местах их патологических сужений. При проведении операции указанным способом добиваются максимального диастаза мягких тканей в области устья носослезного протока за счет разведения лоскутов, полученных из мягких тканей устья носослезного протока, что делает невозможным компрометацию слезооттока в дистальной части слезоотводящих путей, связанную с отеком или гиперплазией слизистой оболочки. Проведение разреза слизистой оболочки с опорой на металлический зонд минимизирует риск повреждения подлежащих тканей, в частности, слизистой оболочки латеральной стенки носа. Это обеспечивает низкую травматизацию при проведении операции. На завершающем этапе операции по всей длине слезоотводящих путей проводят две нити лакримального имплантата, который в течение длительного времени разделяет стенки слезоотводящих путей, что способствует стойкой дилатации слезоотводящих путей во всех отделах в местах их патологических сужений на протяжении всего срока интубации.
Нами было проведено 30 операций у пациентов с сужением слезоотводящих путей на уровне устья носослезного протока, сочетанным с сужением на уровне слезного канальца, устья слезных канальцев, шейки слезного мешка и в средней трети носослезного протока. Продолжительность слезотечения находилась в пределах 3-18 месяцев. Всем пациентам была выполнена компьютерная томография с контрастированием слезоотводящих путей для локализации сужения. Всем пациентам была проведена операция описанным способом. После экстубации слезоотводящих путей во всех случаях было отмечено улучшение.
Клинический пример. Пациент Я.Г., 48 лет обратился в нашу клинику с жалобами на слезотечение из левого глаза на протяжении 6 месяцев. При промывании слева слезоотводящие пути проходимы с регургитацией, тесты с исчезновением красителя замедлены. Выполнена компьютерная томография с контрастированием слезоотводящих путей, выявившая сужение на уровне шейки слезного мешка и в области устья носослезного протока. В условиях операционной после инстилляции проксиметакаина 0,5%, проводниковой анестезии n. infraorbitalis и инфильтрационной анестезии слезных канальцев раствором лидокаина 2%, анемизации полости носа и инфильтрационной анестезии раствором артикаина с эпинефрином 1:100000 осуществлена ревизия нижнего носового хода при помощи ригидного эндоскопа 4 мм Hopkins II с оптикой 30°. Слезоотводящие пути промыты красителем, эндоскопически определено устье носослезного протока. Через один из слезных канальцев ввели металлический зонд, провели его по всей длине слезоотводящих путей до выхода в области устья носослезного протока. Выход зонда в области устья носослезного протока контролирован эндоскопически. При помощи загнутых эндоскопических ножниц рассекли по зонду слизистую оболочку носослезного протока от места устья до костной части носослезного канала (на протяжении 10 мм) и резецировали участок слизистой оболочки шириной 4 мм вдоль разреза. Образовавшиеся лоскуты отвернули в боковые стороны, с помощью зонда ввели один конец лакримального имплантата и вывели его из полости носа. Зонд удалили, затем повторно провели зонд через другой слезный каналец, через него провели второй конец лакримального имплантата и вывели из полости носа, оба конца лакримального имплантата скрепили муфтой. В послеоперационном периоде назначены антибактериальные и противовоспалительные глазные капли, промывание полости носа, экстубировали лакримальный имплантат через 3,5 месяца. Слезоотводящие пути свободно проходимы. Через 6 месяцев после операции пациент жалоб не предъявляет, при эндоскопическом обследовании сохраняется размер сформированного устья носослезного протока.
Таким образом, предлагаемый способ позволяет корригировать дакриостеноз в области устья носослезного протока, сочетанный с дакриостенозом другой локализации за счет пластического формирования устья носослезного протока с достижением стойкого диастаза мягких тканей в этой области слезоотводящих путей, а также зондирования и пролонгированной интубации слезоотводящих путей биканакулярным лакримальным имплантатом, что обеспечивает механическое расширение просвета слезоотводящих путей и длительное разделение их стенок, а следовательно, препятствует рестенозированию в послеоперационном периоде.
Способ лечения сужения слезоотводящих путей, включающий биканакулярное зондирование слезоотводящих путей, отличающийся тем, что сначала через один из слезных канальцев вводят металлический зонд, проводят его по всей длине слезоотводящих путей до выхода в области устья носослезного протока, рассекают по зонду слизистую оболочку носослезного протока от места устья до костной части носослезного канала и резецируют участок слизистой оболочки шириной 3-4 мм вдоль разреза, образовавшиеся лоскуты отворачивают в боковые стороны, с помощью зонда вводят один конец лакримального имплантата в слезный каналец и выводят его из полости носа, зонд удаляют, затем проводят зонд через другой слезный каналец, через него проводят второй конец лакримального имплантата и выводят из полости носа, оба конца лакримального имплантата скрепляют, а экстубацию лакримального имплантата проводят через 3-4 месяца.