Способ диагностики рестеноза стента коронарной артерии у больных ишемической болезнью сердца с хронической сердечной недостаточностью
Иллюстрации
Показать всеИзобретение относится к медицине и может быть использовано в кардиологии, ангиологии, кардиохирургии, реабилитологии, и может быть использовано в качестве способа диагностики рестенозов стентов у больных ишемической болезнью сердца (ИБС) с хронической сердечной недостаточностью (ХСН). Способ осуществляют путем определения в сыворотке крови больных ИБС с ХСН при рецидиве стенокардии в течение 12 месяцев после стентирования коронарных артерий содержания растворимого ST2 с помощью иммуноферментного метода. При выявлении у пациентов ИБС с ХСН с рецидивом стенокардии в течение 12 месяцев после стентирования коронарных артерий уровня ST2 37,3 нг/мл и более диагностируют рестеноз стентов. Предлагаемый способ позволяет диагностировать развитие рестеноза стента коронарной артерии неинвазивным методом - путем количественной оценки экспрессии нового биомаркера в сыворотке крови, что дает возможность выделить приоритетную группу больных ИБС с ХСН с рецидивом стенокардии после стентирования коронарных артерий для выполнения повторной реваскуляризации миокарда и снижения рисков осложнений при проведении диагностической коронарной ангиографии с целью предотвращения у этих пациентов исключительно высокой преждевременной смертности. Способ является высокоинформативным и неинвазивным. 1 ил., 3 табл., 2 пр.
Реферат
Изобретение относится к медицине и может быть использовано в кардиологии, ангиологии, кардиохирургии, реабилитологии.
Согласно эпидемиологическим данным ИБС занимает ведущее место в структуре заболеваемости по своей распространенности, смертности и инвалидизации взрослого работоспособного населения экономически развитых стран и в России [1]. Смертность от ИБС в России в последние годы колеблется на сравнительно высоком уровне - от 30 до 55% к общей смертности населения и продолжает увеличиваться [2, 3]. Вместе с тем, по прогнозам Американской ассоциации сердца, смертность от последствий атеросклероза к 2020 г. увеличится на 20%, несмотря на широкое применение гиполипидемических, антиатерогенных препаратов и иАПФ [4].
Основной причиной развития хронической ИБС является коронарный атеросклероз и поэтому проблема эффективного лечения данного заболевания является стратегически важным звеном лечения ИБС, а восстановление проходимости коронарных артерий (КА) остается основным патогенетическим подходом, обеспечивающим сохранение жизни пациентов, улучшение ее качества и отдаленного прогноза заболевания [5]. На сегодняшний день одним из таких способов является эндоваскулярное лечение посредством стентирования коронарных артерий. Однако главным осложнением, ограничивающим клиническую эффективность коронарных вмешательств и, в частности, стентирования коронарных артерий (КА), является высокая частота развития рестеноза (PC), достигающая 30-42% [6].
Основную патогенетическую роль в процессе рестенозирования стентов играет гиперпластическая реакция гладкомышечных клеток стенки сосуда в ответ на травму и имплантацию инородного тела и ремоделирование сосуда. При этом гормоны основных нейрогуморальных систем (в частности, альдостерон, ангиотензин II, эндотелины, натрийуретические пептиды) активируют компоненты воспалительного каскада, а медиаторы воспаления (цитокины, простагландины) увеличивают чувствительность клеток-мишеней к нейрогормонам, усиливая их действие [7]. Все эти медиаторы воспалительной реакции, а также различные липопротеины, белки и системы транспорта липидов, относятся к наиболее трудно выявляемым и корректируемым факторам, влияние которых на течение атеросклероза у больных с ИБС, в том числе, перенесших реваскуляризацию ишемизированного миокарда, активно изучается [8, 9, 10]. Еще одним из современных требований, предъявляемых к новым разрабатываемым биомаркерам, позволяющим оценивать риск развития рестенозов и других неблагоприятных сердечно-сосудистых событий, кроме их максимальной персонификации, является их специфичность, чувствительная и диагностическая значимость [11].
ST2 (стимулирующий фактор роста, экспрессируемый геном 2, так же известный как IL1RL1) - является членом семейства рецепторов интерлейкина-1 (IL-1). Белок ST2 имеет 2 изоформы, напрямую вовлеченные в развитие сердечно-сосудистых заболеваний (ССЗ): растворимая форма (sST2) и мембран-связанная форма рецептора (ST2L). Повышенная концентрация циркулирующего в крови ST2 указывает на высокий риск развития неблагоприятных исходов, госпитализации и даже смерти не только для пациентов с СН, но также и для больных другими формами ССЗ и в популяции в целом [12].
Вышеизложенное обусловливает необходимость разработки надежного неинвазивного способа диагностики рестенозирования внутри стентов КА и краевых рестенозов. Способность диагностировать вероятность PC была бы в высшей степени полезной для выявления и отбора пациентов к проведению интервенционных вмешательств: персонификация риска рестенозирования стентов позволит определить наиболее уязвимых пациентов, в отношении которых наиболее оправдана тактика интенсификации терапевтических вмешательств [13].
Известен способ диагностики развития рестеноза в ранее стентированном сегменте, сущность которого состоит в том, что исследуют кровь пациентов и определяют уровень циркулирующих CD45+и при показателе, равном 0,91% и более от общего числа тромбоцитов, судят о наличии рестеноза. Недостатком этого способа является то, что он имеет свое ограничение. Например, имеются данные, что у пациентов с сахарным диабетом функциональная способность тромбоцитов нарушена, а их активность увеличивается пропорционально уровню гликемии [14]. В отношении растворимого ST2, данных о влиянии сахарного диабета и лекарственных препаратов на его уровень в проанализированной научной литературе не найдено, поэтому его применение не будет ограничено у данной когорты пациентов.
Так же известен способ диагностики рестеноза коронарных артерий после эндоваскулярной реваскуляризации миокарда, когда оценивают вариабельность ритма сердца на фоне приема α1β1β2-адреноблокатора в течение 2 недель. При этом вариабельность ритма сердца оценивают при регистрации электрокардиограммы (ЭКГ) в течение 6 минут в условиях проведения стандартного теста 6-минутной ходьбы на фоне отмены коронароактивных препаратов. Назначают α1β1β2-адреноблокатор акридилол в средней дозе 25 мг/сут. атем проводят повторную запись ЭКГ с оценкой вариабельности ритма сердца через 2 недели курсовой монотерапии в условиях нагрузочного тестирования. Диагностируют рестеноз коронарной артерии при приросте показателей общего уровня нейрогуморальной регуляции SDNN на 47,7% и SDANN на 59,2%, степени преобладания парасимпатического звена регуляции над симпатическим pNN50 на 93,3% и относительного уровня активности парасимпатического звена регуляции HF на 90,5%. Способ позволяет провести раннюю диагностику рестеноза внутри стента у больных, подвергшихся эндоваскулярной реваскуляризации миокарда. Недостатком данного способа является его трудоемкость и наличие системы суточного мониторирования ЭКГ.
В проанализированной патентной и научной медицинской литературе адекватного прототипа не обнаружено.
Задачей изобретения является разработка объективного высокоинформативного неинвазивного способа диагностики рестенозов стентов у больных ИБС с ХСН, перенесших стентирование КА. Поставленная задача решается путем определения в сыворотке крови больных ИБС с ХСН при рецидиве стенокардии в течение 12 месяцев после стентирования коронарных артерий содержания растворимого ST2 с помощью иммуноферментного метода. При выявлении у пациентов ИБС с ХСН с рецидивом стенокардии в течение 12 месяцев после стентирования коронарных артерий уровня ST2 37,3 нг/мл и более диагностируют рестеноз стентов.
Техническим результатом предлагаемого изобретения является повышение точности способа.
Технический результат достигается путем определения в сыворотке крови методом иммуноферментного анализа растворимого ST2 дает возможность:
- диагностировать наличие рестеноза стента еще до процедуры диагностической коронарографии и назначить соответствующую профилактическую терапию, направленную на ингибирование воспалительного гиперчувствительного иммунного ответа;
- определить приоритетную группу больных ИБС с ХСН, перенесших стентирование КА, с целью проведения диагностической коронарографии с одномоментной повторной реваскуляризацией миокарда, что позволит сократить количество диагностических ангиографий с ложноположительным результатом в отношении наличия рестеноза и, следовательно, уменьшить стоимость обследования и количество возможных осложнений (контрастиндуцированная нефропатия).
Существенные признаки проявили в заявляемой совокупности новые свойства, явным образом не вытекающие из уровня техники в данной области и не очевидные для специалиста. Идентичной совокупности признаков в проанализированной литературе не обнаружено. Предлагаемое изобретение может быть использовано в здравоохранении для повышения точности диагностики.
Исходя из вышеизложенного, следует считать изобретение соответствующим условиям патентоспособности "Новизна", "Изобретательский уровень", "Промышленная применимость".
Изобретение будет понятно из следующего описания и приложенного чертежа.
На фиг. 1 представлены результаты ROC-анализа. Изображена характерологическая кривая (ROC-кривая) чувствительности и специфичности значений плазменной концентрации растворимого ST2 в диагностике рестеноза стентов у пациентов ИБС с ХСН, перенесших эндоваскулярную реваскуляризацию миокарда. По оси абсцисс отложены значения специфичности (%), по оси ординат - чувствительности (%). По данным анализа следует, что «точкой отсечения» - cut off, характеризующей развитие рестеноза стента КА с чувствительностью данного критерия 100,0% при специфичности 69,7%, является плазменная концентрация растворимого ST2 37,3 нг/мл.
Способ осуществляют следующим образом:
Определение содержания растворимого ST2 в человеческой сыворотке в условиях in vitro проводилось методом иммуноферментного анализа (ELISA). Был использован коммерческий набор фирмы Critical Diagnostics Presage® ST2 Assay. Для оценки риска смертности и заболеваемости пациентов с серьезными и угрожающими жизни заболеваниями, такими как острый коронарный синдром или сердечная недостаточность, согласно рекомендации фирмы-производителя данной тест-системы, считался уровень ST2, превышающий 30 нг/мл.
Используемый материал: для теста Diagnostics Presage® ST2 были использованы образцы сыворотки человека, полученные из периферической венозной крови, забранной из локтевой вены утром, натощак в вакуумные системы для забора крови.
Сбор и хранение образцов: центрифугирование и отделение сыворотки или плазмы от форменных элементов крови проводилось в течение 4 часов с момента забора крови. Для получения сыворотки или плазмы периферическую кровь центрифугировали при 3000 об/мин в течение 10 минут. Аликвоты образцов хранили при - 24°С.
Принцип метода: метод Critical Diagnostics Presage® ST2 Assay является количественным ИФА-методом для измерения концентрации ST2 в сыворотке или плазме крови. Анализ проводился в 96-ти луночном микропланшете, дно которых было покрыто моноклональными антителами. Разбавленные образцы плазмы или сыворотки крови вносили в соответствующие лунки микропланшета и инкубировали в течение необходимого времени. После этапов промывки реагенты удаляли из лунок микропланшета, а также вносили дополнительные реагенты, которые впоследствии вымывались. Аналит обнаруживался при добавлении колориметрического реагента. Результирующий сигнал измерялся спектрофотометрически при 450 нм.
Подготовка реагентов и непосредственное проведение анализа выполнялись соответственно инструкции коммерческого набора фирмы Critical Diagnostics Presage® ST2 Assay.
Расчет результатов: рассчитывали среднее значение оптической плотности (ОП 450) для каждого стандарта, контролей и образцов. С использованием средних значений оптической плотности и концентраций в стандартах строили калибровочную кривую. По среднему значению абсорбции и соответствующим концентрациям ST2 (нг / мл) в стандартах (по стандартной кривой) определяли содержание аналита в тестируемых образцах.
Обследовано 37 пациентов ИБС (32 мужчин и 5 женщин) в среднем возрасте 62 [57; 67] с ИБС и стабильной стенокардией напряжения, госпитализированных в стационар с целью выполнения коронарной реваскуляризации миокарда.
Все пациенты подписывали информированное согласие на участие в исследовании и дальнейшее проспективное наблюдение, дающее право на обезличенную обработку данных. Исследование было проведено после одобрения протокола Локальным этическим комитетом НИИ кардиологии.
Критериями исключения являлись: острый инфаркт миокарда или нестабильная стенокардия, тяжелые нарушения ритма сердца, тяжелые клапанные пороки сердца, перенесенное острое нарушение мозгового кровообращения в течение предшествующих 2 месяцев, тяжелые сопутствующие заболевания, сопровождающиеся нарушением функции внутренних органов, хроническая застойная сердечная недостаточность с ФВ ЛЖ менее 25%, хроническая почечная недостаточность (креатинин >180 ммоль/л).
Состояние больных оценивали на момент поступления в стационар. Липидный спектр сыворотки крови с определением содержания общего холестерина (ОХС), триглицеридов (ТГ), ХС ЛПВП, ХС ЛПНП оценивали общепринятым колориметрическим методом на анализаторе FP-90 Labsystems (Финляндия). Анализировали в динамике показатели ЭхоКГ (конечный диастолический размер (КДР), конечный систолический размер (КСР), фракция выброса ЛЖ (ФВ ЛЖ), межжелудочковая перегородка (МЖП), задняя стенка ЛЖ (ЗСЛЖ)).
На момент включения в исследование все больные получали базисную терапию -иАПФ, β-адреноблокаторы, антагонисты кальция, аспирин, клопидогрел, статины, в соответствии с настоящими рекомендациями по лечению ИБС и ХСН 2014 г., Содержание ST2 в плазме крови определяли иммуноферментным методом.
Состояние коронарного русла оценивалось по данным селективной коронароангиографии. Рестенозом считали стеноз внутри или по краям стента >50%. Сужения другой локализации, ставшие гемодинамически значимыми к контрольному сроку наблюдения, рассматривали как прогрессирование атеросклероза, не связанное с ранее выполненным стентированием целевой КА.
Статистическая обработка результатов проводилась с использованием пакета программ STATISTICA 10,0 (StatsoftIns, USA). Непрерывные переменные представляли в виде M±SD или Медианы, верхнего и нижнего квартилей (Me [LQ; UQJ). Для определения статистической значимости различий непрерывных величин в зависимости от параметров распределения использовался U-критерий Манна-Уитни. При исследовании взаимосвязей статистически значимыми считали отличия при р<0,05.
С целью выявления возможности ассоциации повышенной экспрессии растворимого ST2 с рестенозированием стентов пациентов в зависимости от наличия или отсутствия рестеноза стента делили на 2 группы: 1-я группа (n=4) с рестенозами стентов, 2-я группа (n=32) без рестенозов стентов коронарных артерий.
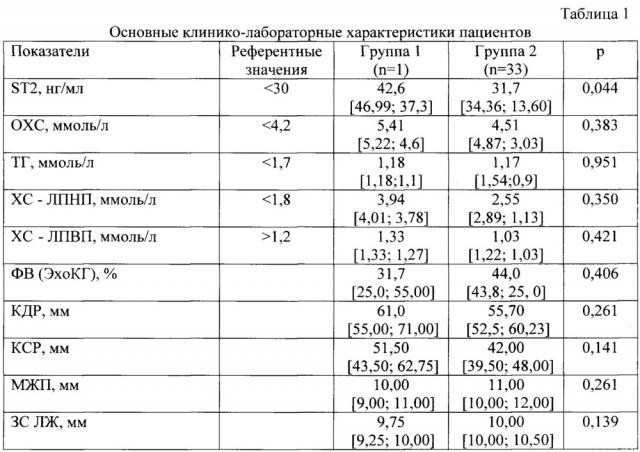
Клинико-лабораторные данные в группах больных с рестенозом и без рестеноза коронарных стентов представлены в таблице 1.
Группы статистически не различались по показателям липидного спектра и ЭХоКГ и были сопоставимы.
Установлено, что у больных с рестенозом стента содержание ST2 достигало 42,6 нг/мл, что на 25,58% превышало (р=0,044) таковое у пациентов без рестеноза стента -31,7 нг/мл. ROC-анализ показателей чувствительности и специфичности стратификации риска развития рестеноза стента по значениям ST2 выявил высокую прогностическую значимость данного маркера (чувствительность - 100%, специфичность - 69,7%, площадь под кривой - 81,1%, р=0,0003).
Таким образом, анализ полученных данных позволяет заключить, что уровень растворимого ST2 в сыворотке крови пациентов ИБС с ХСН взаимосвязан с рестенозом стента, что позволяет использовать его в качестве неинвазивного маркера для диагностики рестенозов стентов.
Способ диагностики рестенозов стентов у пациентов с ИБС и ХСН по анализу растворимого ST2 иллюстрируется следующими клиническими примерами, свидетельствующими о том, что растворимый ST2 проявляет себя в качестве маркера рестеноза стентов:
Примечание: здесь и далее в таблицах 2 и 3: ХС - холестерин, ТГ - триглицериды, ЛПНП - липопротеиды низкой плотности, ЛПВП - липопротеиды высокой плотности, КДР - конечный диастолический размер, КСР - конечный систолический размер, МЖП - межжелудочковая перегородка, ЗС ЛЖ - задняя стенка, ФВ ЛЖ - фракция выброса левого желудочка.
ПРИМЕР 1: Пациент М., 58 год, поступил в отделение сердечной недостаточности с жалобами на давящие боли в области сердца при ходьбе на 300 м, купирующиеся в покое в течение 1-2 минут, на повышение АД до 180/100 мм рт.ст., перебои в работе сердца без четкой связи с физическими нагрузками, продолжительностью до 10-15 минут.
Диагноз ИБС верифицирован 6 лет назад, когда пациент перенес острый инфаркт миокарда. Три года назад, по поводу стенозирующего атеросклероза коронарных артерий выполнялась прямая реваскуляризация миокарда: маммарокоронарное шунтирование (МКШ) передней нисходящей артерии, аортокоронарное шунтирование (АКШ) правой коронарной артерии (ПКА) и ветви тупого края (ВТК). Через 6 месяцев после вмешательства, в связи с рецидивом стенокардии выполнялась коронарошунтография, по данным которой шунт на ПКА не функционировал. В связи с чем выполнялось стентирование ПКА от устья стентом с антипролиферативным покрытием «Resolute Integrity)) 4,0×38 мм и в средней трети голометаллическим стентом «Driver Sprint» 3,0×30 мм. Рецидив стенокардии через 14 месяцев после выполнения эндоваскулярного лечения правой коронарной артерии.
На момент поступления пациент получал лечение: кардиомагнил 75 мг, бисопролол 2,5 мг, эналаприл 5 мг вечером, амлодипин 5 мг вечером, аторвастатин 10 мг на ночь.
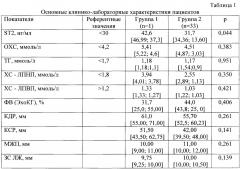
Клинико-лабораторные показатели пациента при поступлении представлены в таблице 2.
Примечание, как и в таблице 1.
В настоящую госпитализацию по результатам коронарной ангиографии выявлен рестеноз стентов ПКА в проксимальной и средней трети 75%. Выполнена баллонная дилатация рестеноза 75% стентов ПКА в проксимальной и средней трети с имплантацией стента с лекарственным покрытием «Xience Prime» 3,0×28 мм.
Клинический диагноз: Основное: ИБС: стенокардия напряжения. ФК III. Постинфарктный кардиосклероз (2010 г.). МКШ на ПНА, АКШ на ПКА и ВТК (03.04.2013 г.). Шунт на ПКА не функционирует (10.10.2013 г.). Стентирование ПКА от устья стентом с антипролиферативным покрытием «Resolute Integrity)) 4,0×38 мм, в средней трети голометаллическим стентом «Driver Sprint)) 3,0×30 мм (10.10.2013 г.). Атеросклероз коронарных артерий (стеноз OA в проксимальной трети до 75% с захватом трифуркации, рестеноз стентов ПКА в проксимальной и средней трети 75%, в ПНА каскадный стеноз до 70%, дистальное русло снабжается из маммарокоронарного шунта - 21.03.2016 г.). Баллонная дилатация рестеноза 75% стентов ПКА в проксимальной и средней трети с имплантацией стента с лекарственным покрытием «Xience Prime» 3,0×28 мм (21.03.2016 г.). Пароксизмальная внутрипредсердная тахикардия. НК I. NYHA II. Фоновое: Гипертоническая болезнь III стадии, медикаментозно достигнутые целевые уровни. Атеросклероз сонных артерий (в бифуркации и устье внутренней сонной артерии бляшки по 25-30%). Атеросклероз бедренных артерий (в общей бедренной артерии бляшки 25-40%). Гиперхолестеринемия. Хроническая ишемия головного мозга ГП стадии с рассеянной неврологической симптоматикой, синдром вестибулопатии. Риск IV. Сопутствующее: Хроническая обструктивная болезнь легких II стадии, ремиссия. Тромбоэмболия правой лучевой артерии (1985 г.). Хронический некалькулезный холецистит, вне обострения.
Назначено лечение: конкор 2,5 мг/сутки, фозикард 2,5 мг 2 раза в день, кардиомагнил 75 мг в обед, брилинта 90 мг 2 раза в сутки, аторвастатин 20 мг.
Таким образом, у пациента с повышенной экспрессией ST2 (64,34 нг/мл) при проведении диагностической коронарографии диагностирован рестеноз стентов.
ПРИМЕР 2: Пациентка Р., 59 лет, поступила в отделение сердечной недостаточности 19.05.2016 года с жалобами на давящие боли в области сердца без связи с физическими нагрузками, купирующиеся приемом нитроглицерина в течение 1-2 минут, на повышение АД до 160/100 мм рт.ст., перебои в работе сердца без четкой связи с физическими нагрузками, продолжительностью до 2-3 минут.
Диагноз ИБС верифицирован 4 года назад, когда пациентка без предварительного кардиального анамнеза перенесла трансмуральный инфаркт миокарда по передней стенке ЛЖ, по поводу чего в порядке скорой медицинской помощи выполнялось стентирование инфаркт-ассоциированной передней нисходящей артерии стентом с покрытием Xience 3,0×38 мм. Возобновление болей в области сердца возникло через 12 месяцев после выполнения эндоваскулярного лечения коронарной артерии.
На момент поступления пациентка получала лечение: кардиомагнил 75 мг, бисопролол 2,5 мг, эналаприл 5 мг/сут., розувастатин 10 мг на ночь.
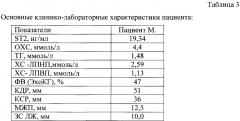
Клинико-лабораторные показатели пациентки при поступлении представлены в таблице 3.
Примечание, как и в таблице 1.
По данным коронарной ангиографии данных за прогрессирование коронарного атеросклероза и рестеноз стента не получено.
Клинический диагноз: Основное: ИБС: Стенокардия напряжения ФК III. Постинфарктный кардиосклероз (2013). Стентирование ПНА в проксимальной трети i стентом с покрытием Xience 3,0×38 мм (22.10.13 г.). Атеросклероз коронарных артерий: (стеноз ПКА 30% в проксимальной трети, OA 30% в средней трети, ранее установленный стент ПНА проходим, не сужен 10.06.2016 г.). НК I. NYHA II. Фоновое: Гипертоническая болезнь III стадии, достигнут целевой уровень. Гипертрофия левого желудочка. Атеросклероз аорты, сонных, бедренных артерий. Хроническая ишемия головного мозга I-II стадии, транзиторная ишемическая атака (14.10.13 г.). Гиперхолестеринемия. Риск 4. Сопутствующее: Язвенная болезнь двенадцатиперстной кишки, ремиссия. Хронический гастрит, ремиссия.
Таким образом, у пациентки с нормальной экспрессией ST2 (19,34 нг/мл) рестеноз стентов при проведении диагностической коронарографии не верифицирован.
Результаты нашего исследования убедительно продемонстрировали, что в сыворотке крови больных ИБС с ХСН при определении с помощью иммуноферментного анализа содержание растворимого ST2 и при значении уровня ST2 37,3 нг/мл и более диагностировался рестеноз стента коронарной артерии, что позволяет использовать его в качестве неинвазивного маркера для диагностики рестенозов стентов.
Следовательно, полученные данные о значимости повышенной экспрессии ST2 у больных ИБС и ХСН в диагностике рестенозов стентов характеризуются научной новизной и приоритетностью.
Предлагаемый способ был апробирован у 37 пациентов и позволяет диагностировать у больных с рецидивом стенокардии через 12 месяцев после эндоваскулярной реваскуляриции миокарда, посредством стентирования коронарной артерии, развитие рестеноза стента коронарной артерии неинвазивным методом - путем количественной оценки экспрессии нового биомаркера в сыворотке крови. Это дает возможность выделить приоритетную группу больных ИБС с ХСН с рецидивом стенокардии после стентирования коронарных артерий для выполнения повторной реваскуляризации миокарда и снижения рисков осложнений при проведении диагностической коронарной ангиографии с целью предотвращения у этих пациентов исключительно высокой преждевременной смертности.
СПИСОК ЛИТЕРАТУРЫ
1. Кардиология: Национальное руководство, Беленков Ю.Н. - М.: изд-во «ГЭОТАР-медиа», 2008 г., с. 7;
2. Шальнова С.А., Конради А.О., Карпов Ю.А., Концевая А.В., Деев А.Д., Капустина А.В., Худяков М.Б., Шляхто Е.В., Бойцов С.А. Анализ смертности от сердечно-сосудистых заболеваний в 12 регионах Российской Федерации, участвующих в исследовании «эпидемиология сердечно-сосудистых заболеваний в различных регионах России». Российский кардиологический журнал 2012, 5 (97): с. 6-11.
3. Деев А.Д., Шальнова С.А. Уроки исследования ОСКАР - «Эпидемиология и особенности терапии пациентов высокого риска в реальной клинической практике 2005-2006 гг.» Кардиоваскулярная терапия и профилактика, 2007 г. - с. 47-53.
4. Breslow J.L. Cardiovascular disease burden increases, NIH funding decreases / J.L. Breslow // Nature Medicine, 1997 Jun. - Vol.3, N 6. - p.600-601.
5. Hansson GK. Inflammation, atherosclerosis, and coronary artery disease. N Engl J Med 2005; 352, c. 1685-95.
6. Коронарная ангиопластика и стентирование: Ю.А. Карпов, А.Н. Самко, В.В. Буза - Москва, Медицинское информационное агентство, 2010 г. - с. 316.
7. Стабильная ишемическая болезнь сердца. Стратегия и тактика лечения: Ю.А. Карпов, Е.В. Сорокин - Москва, Медицинское информационное агентство, 2012 г. - с. 272.
8. Савченко А.П., Руденко Б.А. Клинический опыт применения современных стентов с лекарственным покрытием в лечении ишемической болезни сердца. Кардиологический вестник. 2009. - №2. - с. 15-17.
9. Проскуряков А.И., Мироненко С.П., Осиев А.Г. Клинико-иммунологические аспекты формирования рестеноза после коронарного стентирования при ИБС. Выпуск №3/2013, с. 27-32.
10. Раимбеков И.Р. Факторы воспаления в развитии рестеноза у больных ишемической болезнью сердца после коронарного стентирования: дис.канд. мед. наук / И.Р. Раимбеков. - М., 2007.
12. Morphologic characteristics of lesion formation and time course of smooth muscle cell proliferation in porcine proliferative restenosis model / A. Carter, J. Laird, A. Farb et al. J. Am. Coll. Cardiol. - 1994. - Vol. 24 (5). - p. 1398-1405.
13. Steven E. Nissen, M.D. ADHD Drugs and Cardiovascular Risk. N Engl J Med 2006; 354:1445-1448 April 6, 2006. DOI: 10.1056/NEJMp068049.
14. Волковой A.K., Недосугова Л.В., Рудько И.А., Кубатиев А.А., Балаболкин М.И. Функциональная активность тромбоцитов при сахарном диабете 2 типа в процессе лечения препаратами сульфонилмочевины. Сахарный диабет. Выпуск №3 / 2000 г. - с. 23-28.
Способ диагностики рестеноза стента коронарной артерии у больных ишемической болезнью сердца с хронической сердечной недостаточностью, характеризующийся тем, что при рецидиве стенокардии в течение 12 месяцев после стентирования коронарных артерий, в сыворотке крови больных определяют с помощью иммуноферментного анализа содержание члена семейства интерлейкинов-1 - растворимого ST2 и при значении уровня ST2 37,3 нг/мл и более диагностируют рестеноз стента коронарной артерии.