Способ мирингопластики
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к оториноларингологии, отиатрии, и может быть использовано при хирургическом лечении больных хроническим гнойным туботимпанальным и эпитимпаноантральным средним отитом. Проводят расслаивание и деэпидермизацию остатков барабанной перепонки. Помещают заднюю часть трансплантата под эпидермис наружного слухового прохода кнаружи от фиброзного слоя барабанной перепонки и рукоятки молоточка. Переднюю часть трансплантата помещают кнутри от барабанного костного кольца на 3-4 мм внутрь барабанной полости кнаружи от предварительно отслоенных фиброзного слоя барабанной перепонки и слизистой оболочки барабанной полости. Способ позволяет эффективно повести мирингопластику, улучшить слух пациента, а также устранить возникающее впоследствии латеральное смещение и западение тимпанальной мембраны за счет размещения передней части трансплантата кнутри от барабанного костного кольца на 3-4 мм внутрь барабанной полости кнаружи от предварительно отслоенных фиброзного слоя барабанной перепонки и слизистой оболочки барабанной полости. 4 ил., 2 пр.
Реферат
Изобретение относится к медицине, в частности к оториноларингологии, отиатрии, и может быть использовано при хирургическом лечении больных с хроническим гнойным туботимпанальным и эпитимпаноантральным средним отитом.
Актуальность проблемы. В настоящее время тимпанопластика широко применяется при хирургическом лечении больных хроническим гнойным туботимпанальным и эпитимпаноантральным средним отитом. Одним из этапов тимпанопластики является формирование тимпанальной мембраны, то есть восстановление барабанной перепонки - мирингопластика, которая также может выполняться как самостоятельная операция.
В качестве трансплантата для мирингопластики наиболее часто применяются аутотрансплантаты: фасция височной мышцы, надхрящница и хрящ козелка (Tos M. 2004). Необходимым условием успешного выполнения мирингопластики и получения хорошего результата является тщательная подготовка воспринимающего ложа для трансплантата. Наиболее трудоемкими и ответственными при подготовке воспринимающего ложа считаются манипуляции в переднем и нижнем отделах наружного слухового прохода, в области, так называемого, переднего меатотимпанального угла или углубления. Данный факт обусловлен анатомической узостью этого пространства, связанной с физиологическим наклоном барабанной перепонки по отношению к оси наружного слухового прохода, а также изогнутостью костного отдела наружного слухового прохода.
Основным этапом формирования воспринимающего ложа при мирингопластике является расслаивание остатков барабанной перепонки с целью укладки трансплантата между ее слоями. Учитывая, что барабанная перепонка состоит из трех слоев: наружный эпидермальный, средний фиброзный и внутренний эпителиальный, обязательно следует поместить и фиксировать трансплантат кнутри от эпидермального слоя (Гуля Э. Дж., Минор Л.Б., По Д.С. 2007).
Аналоги. Традиционно при мирингопластике используют несколько способов укладки трансплантата, которые различаются положением трансплантата по отношению к фиброзному слою барабанной перепонки. Описан латеральный способ укладки трансплантата (onlay или overlaid) (Tos M. 2004; Ахмедов Ш.М. 2014), при котором расслаиваются остатки барабанной перепонки и трансплантат укладывается кнаружи от фиброзного слоя, а сверху покрывается эпидермальным слоем, являющимся продолжением кожи наружного слухового прохода. Наружный слуховой проход в последующем тампонируется.
Преимуществом латерального способа укладки является формирование большой площади воспринимающего ложа для трансплантата, представленной остатками барабанной перепонки, ее фиброзным кольцом, рукояткой молоточка и костными стенками наружного слухового прохода. Однако данный способ имеет существенные недостатки. При латеральном способе укладке трансплантата тимпанальной мембраны возможно развитие латерального смещения тимпанальной мембраны или заращение переднего меатотимпанального угла, что обусловливают значительное ухудшение функционального эффекта операции - снижение послеоперационного слуха вследствие формирования тимпанальной мембраны на неестественном уровне. Развитие латерального смещения тимпанальной мембраны или заращения переднего меатотимпанального угла в значительной мере определяется техническими особенностями укладки трансплантата латеральным способом, а именно необходимостью в широкой отсепаровке кожи передней стенки наружного слухового прохода (в области переднего меатотимпанального угла) для формирования воспринимающего ложа и фиксации трансплантата. При укладке трансплантата над фиброзным слоем остатков барабанной перепонки под ее эпидермальный слой в передних отделах передний меатотимпанальный угол неизбежно в той или иной степени сглаживается за счет послеоперационного отека тканей. К тому же процессы репарации в области переднего меатотимпанального угла из-за слабого кровоснабжения происходят медленно, что способствует локальному развитию фиброзной ткани. Среди причин развития данных осложнений также отмечается неправильная укладка трансплантата и недостаточное прижатие его к воспринимающему ложу, физиологическая миграция эпидермиса и изменения в натяжении кожи передней стенки наружного слухового прохода при акте жевания, что способствует смещению трансплантата (Tos М. 2004).
Существует способ мирингопластики, при котором эндаурально под операционным микроскопом подготавливается ложе для трансплантата, микроиглой и распатором расслаивалась перепонка и производилась деэпидермизация остатков барабанной перепонки. Кожа наружного слухового прохода на всем его протяжении мобилизовывается латерально от фиброзного кольца в виде цилиндра ("чулка") (Забиров Р.А., Рахматуллин Р.Р., 2002). Однако при использовании данного способа мирингопластики в 15-20% случаев происходило повторное латеральное смещение тимпанальной мембраны из-за избыточной отсепаровки кожи наружного слухового прохода.
Описан медиальный способ укладки трансплантата (Underlaid) (Tos М. 2004), при котором трансплантат укладывается кнутри от фиброзного слоя остатков барабанной перепонки. Основным достоинством медиальной укладки трансплантата является профилактика латерального смещения тимпанальной мембраны в послеоперационном периоде, так как при данном способе трансплантат укладывается под фиброзный слой барабанной перепонки, который препятствует его смещению кнаружи. Существенным недостатком данного способа укладки тимпанальной мембраны является западение трансплантата внутрь барабанной полости в ее передних отделах, что приводит к нарушению ее вентиляции и снижению слуха в послеоперационном периоде (Tos М. 2004).
При данном способе с целью профилактики послеоперационного западения и поддержания трансплантата в заданном положении со стороны барабанной полости отохирургами предложено использование различных резорбирующих материалов как биологического, так и синтетического происхождения (очищенного сгустка крови, аутогенный денатурированный жир, лиофилизированная плазма, применение модифицированной желатиновой губки (Gelfoam). Существенным недостатком при применении различных резорбирующих материалов является их плохое рассасывание, что способствует образованию спаечного процесса в барабанной полости, с последующим развитием массивного рубцового процесса в ухе и неудовлетворительный результат – послеоперационное снижение слуха у пациентов (Shen Y. 2011).
Описан способ, при котором трансплантат фиксируется кусочками хряща со стороны барабанной полости и служит для него опорой. Но существенным недостатком данного метода является то, что опорный хрящ нарушает подвижность неотимпанального трансплантата вследствие излишней плотности структуры, что существенно может нарушать функцию передачи звуковой волны (Тос М. 2004).
Описаны способы фиксации трансплантата различными клеями (аллогенный фибриновый клей «Тиссукол», клей на основе Цианоакрилата) (Семенов Ф.В., Скибицкая Н.Ф., 2016). Существенным недостатком применения данных материалов является техническая сложность при их применении в узком операционном поле при тимпанопластике и высокая стоимость клеев. Также существенным недостатком применения клеев, в особенности на основе акрилата, по мнению большинства отохирургов, использовать несообразно из-за токсического и раздражающего воздействия на ткани среднего уха и рецепторы внутреннего уха.
Прототип. В качестве прототипа используется способ мирингопластики «Over-Under Tympanoplasty» описанный Jack M. Kartush, Elias M. Michaelides, Zoran Becvarovski, Michael J. LaRouere в 2002 году.
Эндоаурально под операционным микроскопом готовилось ложе для трансплантата, микроиглой и распатором освежались края перфорации, производилась деэпидермизация остатков барабанной перепонки. На подготовленное ложе укладывался трансплантат. В задних отделах трансплантат помещался под эпидермис наружного слухового прохода кнаружи от фиброзного слоя барабанной перепонки и рукоятки молоточка, а передняя часть трансплантата укладывалась внутрь барабанной полости кнутри от фиброзного слоя барабанной перепонки и слизистой оболочки барабанной полости. Далее в просвет наружного слухового прохода вводились марлевые тампоны.
Существенным недостатком данного способа является то, что при данном способе происходит западение трансплантат в передних отделах барабанной полости за счет отсутствия его фиксации.
Новизна предлагаемого изобретения заключается в профилактике как латерализации, так и западения тимпанальной мембраны при мирингопластике.
Раскрытие сущности изобретения. Суть предлагаемого способа заключается в том, что остатки барабанной перепонки расслаивают, деэпидермизируют заднюю часть тимпанального трансплантата помещают под эпидермис наружного слухового прохода кнаружи от фиброзного слоя барабанной перепонки рукоятки молоточка, а переднюю часть помещают кнутри от барабанного костного кольца на 3-4 мм внутрь барабанной полости кнаружи от предварительно отслоенных фиброзного слоя барабанной перепонки и слизистой оболочки барабанной полости.
Технический эффект. Заявляемый способ позволяет предотвратить возникающие впоследствии мирингопластики латеральное смещение или западение тимпанальной мембраны.
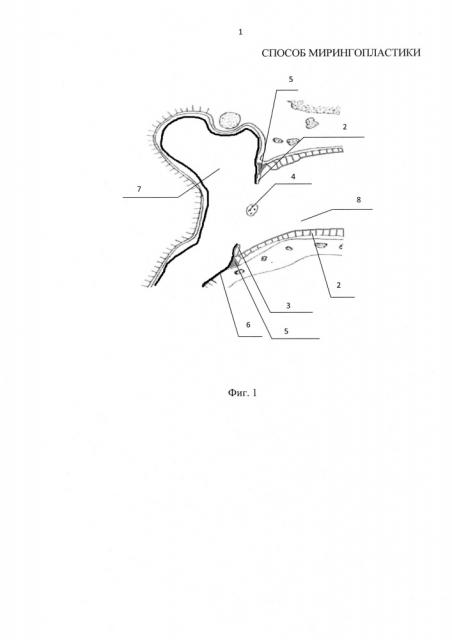
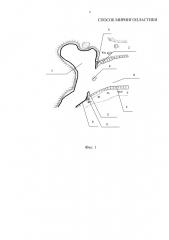
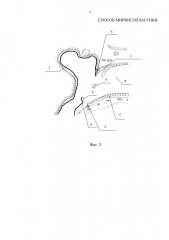
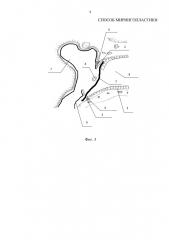
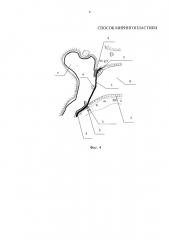
Осуществление изобретения. Способ иллюстрируется чертежами, где: на фиг. 1 схематично представлен вид сверху наружного слухового прохода и барабанной полости до операции; на фиг. 2 изображен вид сверху наружного слухового прохода и барабанной полости во время операции после расслоения остатков барабанной перепонки и деэпидермизации; на фиг. 3 схематично представлен вид сверху наружного слухового прохода и барабанной полости при помещении транслпантата; фиг. 4 схематично представлен вид сверху наружного слухового прохода и барабанной полости после операции.
На чертежах использованы следующие позиции: 1 - трансплантат; 2 - эпидермис наружного слухового прохода; 3 - фиброзный слой барабанной перепонки; 4 - молоточек; 5 - барабанное костное кольцо; 6 - слизистая оболочка барабанной полости; 7 - барабанная полость; 8 - наружный слуховой проход.
Предлагаемый способ осуществляется следующим образом. Пациенту с хроническим гнойным средним отитом под наркозом или местной анестезией проводят заушный разрез кожи и отсепаровываются мягкие ткани. Возможно проведение разреза кожи отсепаровки мягких тканей эндаурально. Остатки барабанной перепонки расслаиваются, от нее отделяется наружный эпидермальный слой 2. Заднюю часть трансплантата 1 помещают кнаружи от фиброзного слоя барабанной перепонки 3 и рукоятки молоточка 4, а переднюю часть трансплантата 8 помещают кнутри от барабанного костного кольца 5 на 3-4 мм внутрь барабанной полости 7, кнаружи от предварительно отсепарованных фиброзного слоя барабанной перепонки 3 и слизистой оболочки барабанной полости 6. Затем производится тампонада наружного слухового прохода 8 марлевыми тампонами с антибиотиком. Рана послойно ушивается.
Примеры конкретного использования
Пример 1. Больной И., 1969 г. р., поступил в ЛОР - клинику ГБУЗ ГКБ №1 г. Оренбурга 30.01.2016 с диагнозом: Левосторонний хронический гнойный туботимпанальный средний отит, ремиссия. Левосторонняя кондуктивная тугоухость I степени.
При поступлении пациент предъявлял жалобы на снижение слуха на левое ухо. Из анамнеза известно, что пациент страдает хроническим средним отитом с детства, последнее обострение около 5 лет назад. При осмотре: Слизистая оболочка носа розовая, влажная. Перегородка носа - по средней плоскости. Носовые ходы свободные. Свод носоглотки свободный. Носовое дыхание удовлетворительное. Слизистая оболочка глотки розовая, суховатая. Миндалины - за дужками, лакуны - свободные. Слизистая оболочка гортани розовая, влажная. Голосовые складки белые, движение их - в полном объеме. Голосовая щель широкая. AD (правое ухо) - наружный слуховой проход свободный. Барабанная перепонка серая, атрофичная, контуры сохранены. Шепотная речь 6 м, разговорная речь >6 м. Камертональные пробы Федеричи и Желле - положительные. AS (левое ухо) - наружный слуховой проход свободный, выделений нет. Субтотальный дефект барабанной перепонки, рукоятка молоточка сохранена. Шепотная речь 1 м, разговорная речь 6 м. Камертональные пробы Федеричи - отрицательный, Желле - положительный, латерализация в пробе Вебера - в левую сторону.
Результаты тональной пороговой аудиометрии свидетельствовали о левосторонней кондуктивной тугоухости с порогами звукопроведения в зоне речевых частот слева 35-40 дБ при наличии костно-воздушного интервала 30-35 дБ.
01.02.2016 выполнена операция - тимпанопластика на левом ухе.
Описание операции. В условиях эндотрахеального наркоза выполнен дугообразный разрез кожи и мягких тканей до кости в заушной области длиной около 5 см и отсепаровка мягких тканей. В верхнем углу раны выделен фрагмент аутофасции височной мышцы диаметром 2 см. Далее выполнена отсепаровка кожи задней стенки наружного слухового прохода и произведена подготовка «ложа» для укладки трансплантата: расслоены и деэпидермизированы остатки барабанной перепонки. После ревизии структур барабанной полости и рассечения небольших рубцов между слуховыми косточками приступили к выполнению мирингопластикй.
Заднюю часть тимпанального трансплантата поместили кнаружи от фиброзного слоя барабанной перепонки и рукоятки молоточка, а переднюю часть трансплантата поместили кнутри от барабанного костного кольца на 3-4 мм внутрь барабанной полости кнаружи от предварительно отслоенных фиброзного слоя барабанной перепонки и слизистой оболочки барабанной полости.
Затем произведена тампонада наружного слухового прохода марлевыми турундами с антибиотиком. Заушная рана послойно ушита.
Послеоперационный период протекал без осложнений. При выписке на 10-е сутки после операции: AS - наружный слуховой проход свободный, выделений нет. Тимпанальная мембрана розовая, несколько отечная, имеет конусообразные очертания; дефектов или втяжений (ретракционных карманов) не выявлено.
Контрольный осмотр через 3 месяца после операции 18.04.2016: AS - наружный слуховой проход свободный, выделений нет. Тимпанальная мембрана бледно-розовая, блестящая, имеет конусообразную форму; дефектов нет.
Результаты контрольной тональной пороговой аудиометрии свидетельствуют о понижении порогов звукопроведения на левом ухе в зоне речевых частот до 10 дБ и наличии костно-воздушного интервала 5-10 дБ.
Пример 2. Больной С, 1981 г. р., поступил в ЛОР - клинику ГБУЗ ГКБ №1 г. Оренбурга 16.12.2016 с диагнозом: Правосторонний хронический гнойный туботимпанальный средний отит, ремиссия. Правосторонняя кондуктивная тугоухость II степени.
При поступлении пациент предъявлял жалобы на снижение слуха на правое ухо. Из анамнеза известно, что пациент страдает хроническим средним отитом с детства, после кори, последнее обострение около 1 лет назад. При осмотре: Слизистая оболочка носа розовая, влажная. Перегородка носа - незначительно искривлена влево. Носовые раковины несколько отечны. Носовые ходы свободные, выделений нет. Свод носоглотки свободный. Носовое дыхание удовлетворительное. Слизистая оболочка глотки розовая, суховатая. Миндалины - нет (удалены в детстве). Слизистая оболочка гортани розовая, влажная. Голосовые складки белые, движение их - в полном объеме. AD - наружный слуховой проход свободный, выделений нет. Тотальный дефект барабанной перепонки, рукоятка молоточка практически отсутствует. Шепотная речь - до 0,5 м, разговорная речь 4-5 м. Камертональные пробы Федеричи - отрицательный, Желле - положительный, латерализация в пробе Вебера - в правую сторону. AS - наружный слуховой проход свободный. Барабанная перепонка серая, атрофичная, контуры сохранены. Шепотная речь 5-6 м, разговорная речь>6 м. Камертональные пробы Федеричи и Желле - положительные. Результаты тональной пороговой аудиометрии свидетельствовали о правосторонней кондуктивной тугоухости с порогами звукопроведения в зоне речевых частот справа до 45 дБ при наличии костно-воздушного интервала 35-45 дБ.
13.12.2016 выполнена операция - тимпанопластика на правом ухе.
Описание операции. В условиях эндотрахеального наркоза выполнен дугообразный разрез кожи и мягких тканей до кости в заушной области длиной около 5 см и отсепаровка мягких тканей. В верхнем углу раны выделен фрагмент аутофасции височной мышцы диаметром 2 см. Далее выполнена отсепаровка кожи задней стенки наружного слухового прохода и произведена подготовка «ложа» для укладки трансплантата: расслоены и деэпидермизированы остатки барабанной перепонки. При ревизии барабанной полости были обнаружены и удалены очаги тимпаносклероза и рубцы в области лабиринтных окон, после чего приступили к выполнению мирингопластики.
Заднюю часть тимпанального трансплантата поместили кнаружи от фиброзного слоя барабанной перепонки и рукоятки молоточка, а переднюю часть трансплантата поместили кнутри от барабанного костного кольца на 3-4 мм внутрь барабанной полости кнаружи от предварительно отслоенных фиброзного слоя барабанной перепонки и слизистой оболочки барабанной полости.
Затем произведена тампонада наружного слухового прохода марлевыми турундами с антибиотиком. Заушная рана послойно ушита.
Послеоперационный период протекал без осложнений. При выписке на 10-е сутки после операции: AD - наружный слуховой проход свободный, выделений нет. Неотимпанальная мембрана бледная, несколько отечная, покрыта фибринозным налетом, дефектов не выявлено.
Контрольный осмотр через 6 месяцев после операции:
AD - наружный слуховой проход свободный, выделений нет. Неотимпанальная мембрана бледно-розовая, блестящая, имеет конусообразную форму; дефектов нет.
Результаты контрольной тональной пороговой аудиометрии свидетельствуют о понижении порогов звукопроведения на левом ухе в зоне речевых частот до 15 дБ и наличии костно-воздушного интервала 5 дБ.
Таким образом, полученные результаты свидетельствуют о высокой эффективности предложенного способа мирингопластики, а его применение позволяет сформировать тимпанальную мембрану и улучшить слух пациента.
СПИСОК ЛИТЕРАТУРЫ
1. Тос, M. Руководство по хирургии среднего уха: в 4 т. Т. 1: Подходы, мирингопластика, оссикулопластика и тимпанопластика / Пер. с англ., под ред. А.В. Старохи. - Томск: Сиб. гос. мед. ун-т, 2004. - 412 с.
2. Gulia A.J., Minor L., Poe D. Anatomy of the temporal bone with surgical implication. - Informa Heathcare USA, - 2007.- Inc. 52 Vanderbit Avenue New York, NY. – P. 396.
3. Kartush J.M. et al. Over‐Under Tympanoplasty // The Laryngoscope. – 2002. – Т. 112. – №. 5. – С. 802-807.
4. Пат. 2177768 Российская Федерация, МПК A61F 11/00. Способ мирингопластики / Забиров Р.А., Рахматуллин Р.Р.; заявитель и патентообладатель Оренбургская государственная медицинская академия. – опубл. 10.01.02.
5. Скибицкая Н.Ф., Семенов Ф.В. Применение биологического клея на основе цианоакрилата для фиксации трансплантата барабанной перепонки при тимпанопластике // Рос. оторинолар. - 2016. - №6. – С. 87-91.
6. Сушко, Ю.А. Применение фибринового клея «Tissucol» при тимпанопластике / Ю.А. Сушко, Н.Ю. Шатковская, О.Н. Борисенко // Журн. ушных, носовых и горловых болезней. – 1991. – №4. – С. 55–56.
7. Shen Y. et al. To pack or not to pack? A contemporary review of middle ear packing agents // The Laryngoscope. – 2011. – Т. 121. – №. 5. – С. 1040-1048.
Способ мирингопластики, включающий расслаивание и деэпидермизацию остатков барабанной перепонки, помещение задних отделов трансплантата под эпидермис наружного слухового прохода кнаружи от фиброзного слоя барабанной перепонки и рукоятки молоточка, отличающийся тем, что переднюю часть трансплантата помещают кнутри от барабанного костного кольца на 3-4 мм внутрь барабанной полости кнаружи от предварительно отслоенных фиброзного слоя барабанной перепонки и слизистой оболочки барабанной полости.