Способ лечения незаживающих ран области ахиллова сухожилия у больных, страдающих системной склеродермией
Иллюстрации
Показать всеИзобретение относится к медицине, а именно травматологии и ортопедии, и может быть использовано для лечения незаживающих ран области ахиллова сухожилия у больных, страдающих системной склеродермией. Способ включает освобождение раны от фиброзных и рубцовых тканей, обработку раны порошкообразным ферментом химотрипсин шестикратно с интервалом 1-2 дня, обработку раны линиментом по Вишневскому, винилином, а также облепиховым маслом до появления ярких грануляций по всей поверхности раны. В последующем проводят пересадку в дефект кожи дерматомного трансплантата толщиной 0,15 мм, полученного в области средней трети бедра той же ноги. Наносят на пересаженный трансплантат спрей пантенола с перевязкой через 3-4 дня. Одновременно проводят внутривенное введение растворов Д-пеницилламина и колхицина. Используют в течение 3-х недель мази, содержащие тридерм, преднизолон, актовегин. Проводят облучение области ахиллова сухожилия ультрафиолетовыми лучами в течение 1 минуты 7 дней. Нагрузку на ногу начинают через один месяц после операции. Способ обеспечивает приживление пересаженного дерматомного трасплантата на незаживающую рану области ахиллова сухожилия у больных, страдающих системной склеродермией. 1 пр., 3 ил.
Реферат
Изобретение относится к медицине, а именно травматологии и ортопедии, и может быть использовано для лечения незаживающих ран области ахиллова сухожилия у больных, страдающих системной склеродермией.
Известен способ пересадки расщепленных дерматомных трансплантатов, когда с помощью дерматома формируют трансплантат толщиной 0,3-0,4 мм, пересаживают его в область дефекта кожи и фиксируют швами (Ю.Ю. Джанилидзе, Свободная кожная пластика. - М.: Медгиз, 1952. - 71 с.). Однако пересаженный расщепленный дерматомный трансплантат не может приживиться к коже, так как кожа поражена системным заболеванием - склеродермией.
Системная склеродермия - это заболевание соединительной ткани и мелких сосудов - коллагеновая болезнь, связанная с избыточным коллагенообразованием в связи с нарушением функционирования фибробластов. Уменьшается количество соединительнотканных клеток дермы с признаками карионекроза и деформации ядер. На более поздних стадиях происходит редукция сосудистого русла со склерозом и облитерацией просвета сосуда. Одним из ранних признаков заболевания является суставной синдром, когда уменьшается количество синовиальной жидкости и отмечается множественный тромбоз поверхностной капиллярной сети, являющийся морфологическим выражением внутрисосудистой коагуляции. Отмечают гипертрофию сердца, происходит расширение его полостей, краевой склероз клапанов, иногда формируется недостаточность и кардиосклероз. Основным проявлением легочной патологией является пневмосклероз. Важный фактор патогенеза - нарушение микроциркуляции, обусловленное поражением сосудистой стенки, изменением внутрисосудистых, плазменных и клеточных свойств крови. Для лечения больных применяют антифиброзные сосудистые и противовоспалительные препараты. Среди препаратов, оказывающих влияние на избыточное коллагеннообразование важное место занимает Д-пеницилламин, который обладает также иммунодепрессивным и противовоспалительным действием (В.А. Насонова и М.Г. Астапенко, Клиническая ревматология. Руководство для врачей. - М.: Медицина, 1989. - С. 175-193).
Техническим результатом изобретения является достижение приживления пересаженного расщепленного дерматомного трасплантата на незаживающую рану области ахиллова сухожилия больных, страдающих системной склеродермией.
Решение поставленной задачи достигается тем, что способ лечения незаживающих ран области ахиллова сухожилия у больных, страдающих системной склеродермией, включает освобождение раны от фиброзных и рубцовых тканей, обработку раны порошкообразным ферментом химотрипсин шестикратно с интервалом 1-2 дня, обработку раны линиментом по Вишневскому, винилином, а также облепиховым маслом до появления ярких грануляций по всей поверхности раны с последующей пересадкой в дефект кожи дерматомного трансплантата толщиной 0,15 мм, пролученного в области средней трети бедра той же ноги, нанесение на пересаженный трансплантат спрея пантенол с перевязкой через 3-4 дня и одновременным внутривенным введением растворов Д-пеницилламина и колхицина, использование в течение 3 недель мази, содержащей тридерм, преднизолон, актовигин, и облучение области ахиллова сухожилия ультрафиолетовыми лучами в течение 1 минуты 7 дней, при этом нагрузку на ногу начинают через один месяц после операции.
Операцию выполняли следующим образом. Освобождали от фиброзных и рубцовых тканей незаживающую рану с помощью установки фирмы Сонока Тошиба с наконечником 45° и силой пульсирующей струи 30 мм ртутного столба до появления «кровяной росы». Обрабатывали рану порошкообразным ферментом химотрипсин и укрывали салфетками с дистиллированной водой. Обработку проводили шестикратно с интервалом 1-2 дня. После очистки раны приступали к «воспитанию» грануляций путем обработки поверхности линиментом по Вишневскому, винилином, а также облепиховым маслом до появления ярких грануляций по всей поверхности раны.
В области средней трети того же бедра сформировали дерматомный трасплантат толщиной 0,15 мм, используя роторный дерматом фирмы Энергия (Россия). Трансплантат пересаживали в дефект кожи области ахиллова сухожилия и фиксировали отдельными швами. С целью создания условий для снятия повязки наносили на пересаженный трансплантат спрей пантенол. На рану накладывали салфетки, избегая давления на трансплантат. Фиксировали повязку сетчатым бинтом для нижней конечности. Перевязывали больного через 3-4 дня. Одновременно проводили инфузии растворами Д-пеницилламина и колхицина.
В течение трех недель применяли мази тридерм, преднизолон, актовегин. Для снятия салфеток их смачивали дистиллированной водой. После приживления кожного трансплантата область ахиллова сухожилия облучали ультрафиолетовыми лучами в течение одной минуты семь дней. Нагрузку на ногу начинали через один месяц после операции.
На чертежах представлены:
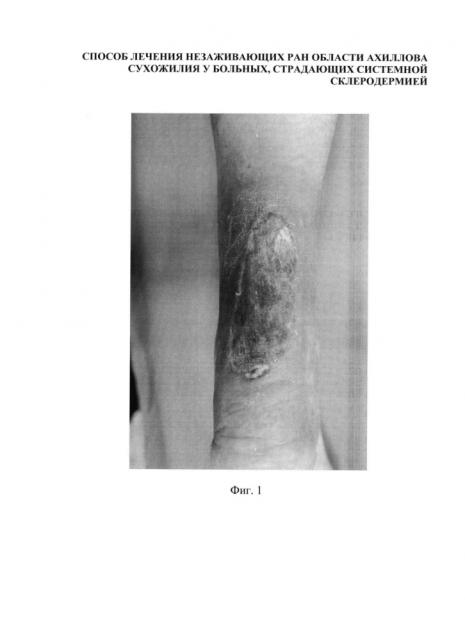
Фиг. 1 - Вид конечности больной К. до консервативного лечения;
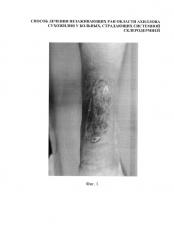
Фиг. 2 - Вид конечности после консервативного лечения;
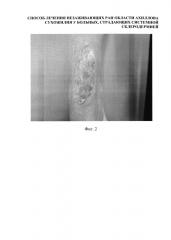
Фиг. 3 - Вид после операции.
КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ
К. 47 лет поступила в клинику военной травматологии и ортопедии по поводу незаживающей раны области левого ахиллова сухожилия размерами 7,5×4,5 см. Рана не заживала в течение 1,5 лет. Больная страдает системной склеродермией. В клинике 03.02.2016 г. выполнена операция по разработанной методике. Наступило приживление пересаженного расщепленного дерматомного трансплантата. Осложнений не было.
По разработанной методике оперированы трое больных. Осложнений не было. У всех наступило приживление пересаженного расщепленного дерматомного трансплантата бедра.
В изученной литературе подобной методики пересадки расщепленного дерматомного трансплантата бедра для лечения незаживающих ран области ахиллова сухожилия у больных, страдающих системной склеродермией, обнаружено не было.
Способ лечения незаживающих ран области ахиллова сухожилия у больных, страдающих системной склеродермией, включающий освобождение раны от фиброзных и рубцовых тканей, обработку раны порошкообразным ферментом химотрипсин шестикратно с интервалом 1-2 дня, обработку раны линиментом по Вишневскому, винилином, а также облепиховым маслом до появления ярких грануляций по всей поверхности раны с последующей пересадкой в дефект кожи дерматомного трансплантата толщиной 0,15 мм, полученного в области средней трети бедра той же ноги, нанесение на пересаженный трансплантат спрея пантенол с перевязкой через 3-4 дня и одновременным внутривенным введением растворов Д-пеницилламина и колхицина, использование в течение 3 недель мазей, содержащих тридерм, преднизолон, актовегин, и облучение области ахиллова сухожилия ультрафиолетовыми лучами в течение 1 минуты 7 дней, при этом нагрузку на ногу начинают через один месяц после операции.