Способ лечения хронического тонзиллита и фарингита
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к отоларингологии, и может быть использовано для лечения хронического тонзиллита и фарингита. Осуществляют избирательную абляцию патологически измененной ткани небных миндалин и/или слизистой глотки излучением импульсно-периодического CO2 лазера. Длительность импульса от 1 до 5 мкс, скорость сканирования от 1 до 10 мм/с. При наличии гипертрофической зернистости, разрыхлении, гиперемии слизистой в присутствии микробных и/или микозных биопленок абляцию осуществляют с частотой следования импульсов 5 Гц и энергией в импульсе 20 мДж. При наличии фиброзных изменений слизистой абляцию осуществляют с частотой следования импульсов 10 Гц, с энергией в импульсе 30 мДж. Способ обеспечивает снижение болевого синдрома во время манипуляции, уменьшение реактивных изменений слизистой оболочки, сохранение лимфоидной паренхимы небных миндалин и задней стенки глотки, а также исключает риск повреждения крупных сосудов, нервных стволов и развития рубцового процесса после лечения за счет удаления лишь патологических структур слизистой с сохранением базальных зон ее роста. 2 з.п. ф-лы, 1 табл., 6 ил., 3 пр.
Реферат
Изобретение относится к медицине и может быть использовано в отоларингологии для лазерного лечения хронического тонзиллита и фарингита.
Хронический неспецифический тонзиллит - инфекционно-аллергическое заболевание с местной воспалительной реакцией в небных миндалинах, в большинстве случаев сопровождается хроническим фарингитом с воспалением слизистой задней стенки глотки. Хронический тонзиллит с сопутствующим ему фарингитом могут провоцировать многие соматические заболевания различных органов и систем: сердечно-сосудистой, бронхолегочной, заболевания костей и суставов, почек и некоторые дерматологические процессы.
Существует много способов консервативного и хирургического лечения хронического тонзиллита и фарингита. Консервативное лечение основано на применении медикаментозных и физиотерапевтических средств, однако эффективность лечения консервативных способов недостаточно высока, при этом не исключает рецидивов обострения хронического заболевания, что требует повторных курсов длительной терапии.
Хирургические методы можно разделить на две группы: методы радикальной тонзиллэктомии, при которых полностью удаляют миндалины и методы тонзиллотомии, при которых только частично осуществляют удаление или деструкцию патологически измененных тканей небных миндалин. Полное отсутствие миндалин в результате проведения тонзиллэктомии нарушает иммунитет и снижает иммунную защитную функции глотки. У значительного числа оперированных больных это приводит к нежелательным последствиям, таким как гипертрофия и хроническое воспаление не удаленной лимфоидной ткани глотки и атрофические изменения слизистой оболочки, а также способствует возникновению респираторных заболеваний в нижних отделах дыхательных путей. Непосредственно во время операции - тонзиллэктомии и в ближайшем послеоперационном периоде возможны осложнения, связанные с повреждением сосудистых и нервных структур. Тонзиллотомия - более щадящий метод в отношении сохранения иммунной функции миндалин, но она не гарантирует радикальность лечения хронического тонзиллита и, в то же время, может провоцировать развитие атрофических и рубцовых изменений в области операции.
В настоящее время наиболее эффективными и перспективными способами лечения хронического тонзиллита рассматривают способы с использованием различных видов лазерного излучения.
Известен способ лечения хронического тонзиллита лазерной деструкцией (Патент РФ №2056874, опубл. 1996 г.) с использованием лазерного излучения с длиной волны 1,32-10,6 мкм в импульсно-периодическом режиме. Способ предполагает длительное воздействие импульсом порядка 0,5 с при выходной мощности 10-40 Вт с малым коэффициентом поглощения (10 см-1). В таком режиме осуществляется прогрев на глубину несколько миллиметров, что приводит к глубокому разрушению больших объемов ткани.
Известен способ хирургического лечения больных хроническим тонзиллитом с использованием углекислотного лазера, согласно которому абляцию небных миндалин осуществляли с помощью СO2 лазера с длиной волны 10,4-10,6 мкм и мощностью 15-18 Вт. Уровень вводимой энергии и время воздействия на каждую точку обрабатываемой зоны подобраны таким образом, чтобы возникал быстрый нагрев тканей без термической релаксации, при этом достигается абляция тканей без карбонизации. Мощность СO2-лазера составляла 15-18 Вт, диаметр пятна лазерного луча 2 мм. Абляция осуществлялась 4-6-кратными повторениями по 10-15 с (Збышко Я.Б. «Эффективность применения углекислотного лазера в лечении больных хроническим тонзиллитом». Вестник оториноларингологии, 2007, №5, с. 57-60).
При таком агрессивном с неконтролируемой глубиной воздействии возникает глубокое разрушение больших объемов ткани, не только патологически измененных, но и окружающих здоровых тканевых структур. Это может способствовать в последствие развитию дистрофических рубцовых изменений и нарушению дренажной функции оставшейся части миндалин. Непосредственно во время операции при таких методах не исключены осложнения, связанные с повреждением региональных сосудов и нервов.
Известно, что барьерная функция небных миндалин осуществляется уже в поверхностном многослойном эпителии слизистой, где преимущественно локализуется бактерии, вирусы и грибковая флора. В этом случае слизистую можно рассматривать в качестве патологического воспалительного очага по отношению к небным миндалинам и задней стенки глотки.
Известно, что толщина многослойного плоского неороговевающего эпителия слизистой миндалин в среднем составляет 40-80 мкм в зависимости от расположения на миндалинах и возраста ребенка, причем в раннем детском возрасте она меньше, а с возрастом становится несколько толще и неравномерной, губчатой, местами склерозированной при хроническом процессе. Многослойный плоский неороговевающий эпителий слизистой задней стенки глотки имеет аналогичную толщину, которая может несколько увеличиваться при выраженных и длительно протекающих воспалительных хронических процессах. В связи с этим, для уничтожения болезнетворной флоры содержащейся в патологически измененной эпителиальной оболочке миндалин и задней стенки глотки достаточно осуществить удаление поверхностного, относительно тонкого их эпителиального слоя, путем использования микрохирургической лазерной абляционной тонзиллотомии и абляционной обработки воспалительных изменений слизистой задней стенки глотки.
Известен способ абляции биологических тканей излучением с использованием импульсно-периодического СO2 лазера (Патент РФ на полезную модель №142238). (Н.Е. Горбатова, С.А. Золотов, Я.О. Симановский, С.М. Никифоров, С.В. Голубев, С.С. Алимпиев, А.В. Гейниц, Н.В. Станкова «Моделирование абляции биологических тканей излучением импульсно-периодического СO2 лазера для целей лазерной дермабразии Рубцовых деформаций кожных покровов» (Биомедицина №1, 2013, с. 22-41). В эксперименте были использованы охлажденные образцы кожи мини-свиней светлогорской популяции, имеющей наибольшее сходство с кожей человека по строению. Оптимальный эффект абляции кожных покровов с формированием кратера с плавным дугообразным профилем и минимальной зоной периферического термического воздействия без элементов карбонизации, при точечном режиме воздействия, реализовывали при длительности импульса 20 мкс, энергии в импульсе 20-40 мДж и размере пятна на поверхности обрабатываемой ткани 0,8 мм.
Способ выбран нами в качестве прототипа.
Задачей изобретения является разработка способа лечения хронического тонзиллита и фарингита с минимальными тепловыми повреждениями зоны воздействия.
Технический результат осуществления поставленной задачи заключается в снижении болевого синдрома во время манипуляции и снижении реактивных изменений слизистой оболочки глотки до степени незначительных.
Сущность предлагаемого способа лечения хронического тонзиллита и фарингита заключается в абляции небных миндалин и слизистой глотки излучением лазера, при этом лазерную абляцию осуществляют воздействием импульсного оптического излучения лазера с использованием определенных экспериментальными исследованиями режимов воздействия лазерного излучения на патологически измененную слизистую оболочку небных миндалин и задней стенки глотки. Физический механизм лечебного воздействия лазерной абляции основан на удалении тонкого поверхностного слоя ткани толщиной несколько десятков микрон, содержащего инфицирующие микроорганизмы. При правильном выборе длительности лазерного импульса такое воздействие не приводит к тепловому повреждению подлежащих тканей и к отрицательным последствиям, а обеспечивает сохранение органа и его функцию, что обусловлено большей теплопроводностью слизистой.
Для реализации предлагаемого способа использовали импульсно-периодический СO2 лазер (Патент РФ на полезную модель №142238).
Использование короткого лазерного импульса для санации поверхности ротоглотки, приводит к взрывному разрушению поверхностного слоя ткани абляции и исключает повреждение окружающих слоев, т.к. длительность импульса намного меньше времени диффузии тепла из зоны облучения. Медико-биологические экспериментальные исследования, проведенные на охлажденных образцах слизистой ротоглотки биологических моделей мини-свиней светлогорской популяции, позволили определить необходимые параметры режимов абляции, реализуемые импульсно-периодическим СO2 лазером с длительностью импульса от 1 до 5 мкс, для микрохирургического удаления патологически измененной воспалительным процессом слизистой миндалин и задней стенки глотки при дальнейшем использовании в отоларингологической практике
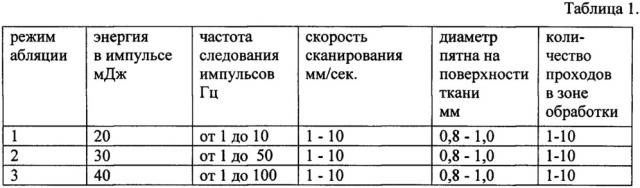
Режимы лазерной абляции слизистого эпителия при микрохирургической операции на слизистых в отоларингологии представлены в Таблице 1.
Оптимальными режимами абляции импульсно-периодического СO2 лазера для эффективного удаления патологических структур слизистой, с сохранением базальных зон ее роста, являются экспериментально установленные режимы абляции 1, 2. Применение этих режимов при сканировании позволит осуществить послойное, на заданную глубину, удаление измененных воспалением структур слизистой, с гарантией отсутствия повреждения ее росткового слоя, обеспечивающей скорейшее восстановление слизистой оболочки в зоне лазерной обработки.
Для достижения более глубокого эффекта лазерной абляции при устранении относительно глубоко расположенных в толще слизистой оболочки патологических структур необходимо использовать режимы абляции 3. При этих параметрах лазерной абляции в режиме сканирования возможно удаление патологических тканей слизистой оболочки на всю ее толщину, но с сохранением здоровых подлежащих тканевых структур.
Для усиления эффекта абляции и обеспечения дополнительного охлаждения ткани для полного исключения термического повреждения подлежащих ее структур в зоне воздействия, такие проходы повторяют с интервалами 1-2 с. При всех предлагаемых режимах абляции сканирование их по поверхности объекта осуществляется со степенью перекрытия последовательных лазерных пятен не более 20-30%.
Способ осуществляют следующим образом.
Излучением импульсно-периодического СO2 лазера с длительностью импульса от 1 до 5 мкс последовательно обрабатывают воспаленные участки слизистой миндалин и задней стенки глотки. В зависимости от характера воспалительных изменений миндалин и задней стенки глотки и целей лечебного воздействия используют различные режимы, определенные экспериментальными исследованиями. При поверхностных образованиях слизистой вирусной этиологии, биологических пленках с микроорганизмами и микозной флорой, достаточно испарить верхние отделы эпителиального пласта, при этом сохранить более глубокие слои слизистого эпителия, регенераторный слой эпителия для последующего быстрого восстановления. В этом случае используют режим №1, от 1 до 10 проходов в зоне воздействия и повторением проходов с интервалами 1-2 с, со скоростью сканирования не более 10 мм/с, с частотой следования импульсов не более 10 Гц и импульсной энергией 20 мДж, со степенью перекрытия последовательных лазерных пятен не более 20-30%.
В случае хронических воспалительных процессов, с выраженными изменениями слизистой и фибринозными или другого характера наложениями на ней, а также при распространении ее изменений до более глубоких слоев, необходимо использовать режим №2, включающий многократное, от 1 до 10 раз, сканирование патологически измененного ее участка с интервалом между проходами в 1-2 с, при средней скорости сканирования от 1 до 10 мм/с, частоте следования импульсов от 1 до 50 Гц, при энергии лазерного импульса 30 мДж, с соблюдением степени перекрытия лазерных пятен на поверхности объекта 20-30%. Для достижения более глубокого эффекта лазерной абляции при процессах, распространяющихся на все слои слизистого эпидермиса, рекомендуемый режим абляции №3, включающий сканирование проходами от 1 до 10 раз с интервалом между ними в 1-2 с, со скоростью сканирования от 1 до 10 мм/с, с частотой следования импульсов от 1 до 100 Гц, с энергией в импульсе 40 мДж и с соблюдением степени перекрытия лазерных пятен на поверхности объекта 20-30%.
Предлагаемый способ лечения хронического тонзиллита и фарингита осуществляют курсовым лечением, с перерывом между курсами в 1-2 мес. В течение каждого курса от 2 до 5 раз, в соответствии с клиническими показаниями, проводят лазерную абляцию участков поверхности миндалин и задней стенки глотки с хроническими воспалительными изменениями воздействием импульсного оптического излучения лазера.
Обработку поверхности миндалин и задней стенки глотки выполняют в амбулаторных условиях под местной аппликационной анестезией с использованием 10% раствора лидокаина. Результаты микробиологических посевов до и после обработки, показали значительное угнетение роста патологической флоры, особенно грибкового характера, а после проведенного курсового лечения - практически полное отсутствие роста патогенной микрофлоры. Пациенты отмечали незначительную боль в горле только в течение 1-2 сут, не причиняющую особых неудобств, и следовали рекомендациям, щадящей диете с исключением горячей, острой и грубой пищи. После манипуляции им назначают противовоспалительные препараты местного применения орошением (Малавит, ОКИ) в течение одной недели. Всех пациентов после курсового лечения амбулаторно наблюдают в течение 8-12 мес. После курсового лечения у пациентов полностью отсутствовали жалобы и не наблюдались обострения заболевания, а при контрольных осмотрах было констатировано значительное уменьшение или полное отсутствие местных проявлений хронического воспаления слизистой миндалин и задней стенки глотки.
Клинические примеры осуществления заявляемого способа.
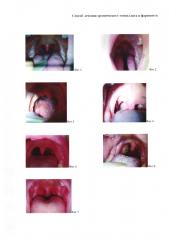
Пример 1. Больной З., 24 лет, обратился с жалобами на частые обострения хронического тонзиллита, сопровождающиеся подъемом температуры и болевыми ощущениями в горле при глотании. Из анамнеза, в течение последних пяти лет часто болеет ОРВИ, после которого обостряется хронический тонзиллит, сопровождающийся фарингитом и шейным лимфаденитом. При клиническом осмотре отмечалось увеличение небных миндалин; отек, разрыхление, метами гиперемия слизистой небных миндалин и боковых дужек, а также гипертрофическая зернистость слизистой задней стенки глотки. Диагноз: хронический тонзиллит, хронический фарингит. Вид больного горла до лечения представлен на Фиг. 1. При лабораторном исследовании мазков из зева был обнаружен золотистый стафилококк. Проведено курсовое лечение с использованием заявляемого способа. Больному сначала выполнено два курса обозначенного лечения с интервалом через месяц, каждый курс по три микрохирургической манипуляции. Микрохирургическую манипуляцию с обработкой слизистой миндалин и задней стенки глотки выполняли сканированием режимов абляции излучения импульсно - периодический СO2-лазера. При каждой манипуляции на воспаленные участки слизистой воздействовали лазерным излучением, используя при этом скорость сканирования 5 мм/с, частоту следования импульсов 10 Гц, и энергию в импульсе 30 мДж, пять проходов при степени перекрытия последовательных лазерных пятен 25%. За время последующего наблюдения в течение шести месяцев у больного было отмечено более редкое обострение хронического тонзиллита и фарингита и констатировано уменьшение воспалительных проявлений в зеве. Больному было повторно проведено два курса лечения с использованием заявляемого способа, каждый курс по три микрохирургической манипуляции с интервалом через месяц между курсами. После повторного курсового лечения при наблюдении за больным в течение 8 мес было отмечено стойкое улучшение общего состояния и отсутствие клинических проявлений обострения заболевания, а также значительно более редкие эпизоды ОРВИ. Клиническая картина зева свидетельствовала о значительном уменьшении проявлений хронического воспаления. В мазках из зева при контрольных исследованиях патогенная флора не выявлена. После двух кратного курсового лечения заявляемым способом отмечается увеличение небных миндалин, отек, разрыхление, метами гиперемия слизистой небных миндалин и боковых дужек, гипертрофическая зернистость слизистой задней стенки глотки. Фиг. 2. Увеличения небных миндалин не определяется, слизистая гладкая, разрыхление и гиперемия слизистой миндалин и боковых дужек отсутствует, гипертрофические изменения задней стенки глотки не выражены.
Пример 2. Больная М., 12 лет. Родители девочки обратились с жалобами на то, что ребенок в течение последних трех лет часто болеет ОРВИ, при этом девочка жалуется на болевые ощущения в горле при глотании. При клиническом осмотре отмечено избыточное гранулирование, зернистость, разрыхление и гиперемия слизистой задней стенки глотки. Увеличение небных миндалин практически отсутствовало. Диагноз: хронический фарингит. Картина больного горла до лечения представлена на Фиг 3. Лабораторное исследование мазков из зева определило наличие стрептококковой инфекции. Больной проведен один курс лечение с использованием заявляемого способа. За один курс больной выполнено пять микрохирургических манипуляций, с интервалом в 14 дней. Каждую микрохирургическую манипуляцию с обработкой слизистой задней стенки глотки выполняли сканированием режимов абляции излучения импульсно-периодический СO2-лазера. При каждой манипуляции на воспаленные участки слизистой воздействовали лазерным излучением, используя при этом, скорость сканирования 5 мм/с, частоту следования импульсов 5 Гц и энергию в импульсе 20 мДж, пять проходов при степени перекрытия последовательных лазерных пятен 25%. За время последующего наблюдения в течение 8 месяцев больная стала реже болеть ОРВИ и у нее исчезли болезненные ощущения в горле при глотании. Клинические проявления хронических воспалительных изменений задней стенки глотки при контрольных осмотрах не определяли, а также микробиологические исследования флоры мазков из зевы подтвердили отсутствие патогенной флоры. Задняя стенка глотки гранулирована, слизистая отечная, ярко-розовая, гипертрофические изменения боковой стенки глотки. Вид через 2 мес после одного курса лечения заявляемым способом представлен на Фиг. 4. Задняя стенка глотки чистая, гладкая, бледно-розовая - полное отсутствие гипертрофических воспалительных проявлений.
Пример 3.
Больная О., 45 лет. Больная более 15 лет наблюдается с диагнозом: хронический тонзиллит и фарингит. В течение этого времени отмечались частые обострения процесса, при которых ей проводили местное консервативное противовоспалительное лечение, антибактериальную и симптоматическую терапию. Диагноз: хронический тонзиллит, хронический фарингит. В возрасте 40 лет у больной был выявлен ревматоидный полиартрит, по поводу чего при обострениях процесса получала антибактериальную и десенсибилизирующую терапию. Несмотря на это состояние больной не улучшалось. Ревматологом и отоларингологом было рекомендовано полное удаление миндалин. Больная от тонзиллэктомии отказалась. После очередного местного и общего антибактериального лечения и промывания лакун небных миндалин больной было проведено курсовое лечение хронического тонзиллита и фарингита с использованием заявляемого способа лечения излучением импульсно-периодического СO2 лазера. Всего выполнено 5 курсов лечения, по 5 манипуляций каждый, с интервалами между курсами в 2 мес. При каждой микрохирургической манипуляции обрабатывали измененную хроническим воспалением слизистую миндалин и задней стенки глотки излучением импульсно-периодический СO2-лазера, со скоростью сканирования 10 мм/с, частотой следования импульсов 100 Гц и энергией в импульсе 40 мДж, в один проход, при степени перекрытия последовательных лазерных пятен 25%. Больную наблюдали после курсового лечения в течение 12 мес. За этот период обострение хронического тонзиллита и фарингита отмечено не было, значительно уменьшились проявления хронического воспалительного процесса в зеве, улучшилось общее самочувствие и показатели клинического анализа крови, температура тела не повышалась, а также не наблюдали обострений ревматоидного полиартрита. Сравнительные результаты посевов из зева подтвердили положительный лечебный эффект. В дальнейшее было запланировано проведение повторного курсового лечения с использованием заявляемого способа лечения хронического тонзиллита и хронического фарингита. Результат сразу после микрохирургической обработки заявляемым способом слизистой миндалин и задней стенки глотки с выраженными хроническими и воспалительными изменениями представлен на Фиг 5. Отчетливо визуализируются прецизионные зоны термической деструкции слизистого эпителия на миндалинах и задней стенки глотки.
Результат через трое суток после микрохирургической обработки заявляемым способом слизистой миндалин и задней стенки глотки представлен на Фиг 6. Зоны термической деструкции слизистого эпителия на миндалинах и задней стенки глотки представлены поверхностным беловатым налетом, небольшой отек миндалин и задней стенки глотки, близлежащие ткани без выраженных воспалительных проявлений.
Результат через восемь суток после микрохирургической обработки заявляемым способом слизистой миндалин и задней стенки глотки представлен на Фиг. 7. В зонах термической деструкции на миндалинах и задней стенки глотки полное восстановление слизистого эпителия, хронические воспалительные проявления и рубцовая деформация тканей миндалин визуально не определяется.
Предлагаемый микрохирургический способ лечения хронического тонзиллита и фарингита обеспечивает избирательное термическое воздействие лазерного излучения на патологически измененную ткань поверхности небных миндалин и задней стенки глотки, а также антибактериальное воздействие в пределах слизистой оболочки.
Под действием излучения осуществляют абляцию поверхностно расположенного плоского эпителия, в котором локализуется основная масса патогенных микроорганизмов. Подлежащие тканевые структуры, не подвергаясь термическому воздействию, сохраняют свою жизнеспособность и возможность регенерации слизистого эпителия на поверхности миндалин и задней стенки глотки, а также иммунную функцию лимфоидной паренхимы.
Таким образом, способ лечения хронического тонзиллита и фарингита в соответствии с изобретением позволяет получить хороший лечебный эффект и одновременно гарантирует сохранение лимфоидной паренхимы небных миндалин и задней стенки глотки, а также исключает риск повреждения крупных сосудов, нервных стволов и развитие рубцового процесса после лечения.
1. Способ лечения хронического тонзиллита и фарингита, включающий абляцию биологических тканей излучением импульсно-периодического CO2 лазера, отличающийся тем, что, осуществляют избирательную абляцию патологически измененной ткани небных миндалин и/или слизистой глотки с длительностью импульса от 1 до 5 мкс и скоростью сканирования от 1 до 10 мм/с в разных режимах: при наличии гипертрофической зернистости, разрыхлении, гиперемии слизистой в присутствии микробных и/или микозных биопленок, абляцию осуществляют с частотой следования импульсов 5 Гц и энергией в импульсе 20 мДж; а при наличии фиброзных изменений слизистой абляцию осуществляют с частотой следования импульсов 10 Гц, с энергией в импульсе 30 мДж.
2. Способ по п. 1, отличающийся тем, что скорость сканирования выбирается из условия перекрытия лазерный пятен на поверхности слизистой, причем степень перекрытия может меняться от 20 до 30%.
3. Способ по п. 1, отличающийся тем, что для увеличения глубины абляции используется от 1 до 10 последовательных проходов излучением с интервалами 1-2 с.