Способ хирургического лечения сквозных идиопатических макулярных разрывов сетчатки
Иллюстрации
Показать всеИзобретение относится к медицине, в частности к офтальмологии, и касается хирургического лечения сквозных идиопатических макулярных разрывов сетчатки. Способ включает проведение витрэктомии, удаление задней гиалоидной мембраны, удаление внутренней пограничной мембраны сетчатки и тампонаду стекловидной полости газом, с последующим нанесением на область макулярного разрыва биологического клея. При этом в качестве биологического клея используют аутологичный тромбоцитарный лизат, приготовленный из обогащенной тромбоцитами аутоплазмы, содержащей не менее 1000×103 кл/мл. Лизат наносят на область макулярного разрыва в дозе 0,3-0,4 мл. Затем дополнительно, не ранее чем через 72 ч после операции, осуществляют крылонебные инъекции аутологичного тромбоцитарного лизата в дозе 3-4 мл в область крылонебной ямки, расположенной под скуловой дугой на стороне пораженного глаза. Курс инъекций составляет 2-4 процедуры с интервалом 72-96 ч. Способ обеспечивает сокращение длительности полного закрытия макулярного разрыва и повышение зрительных функций. 6 ил., 2 пр.
Реферат
Изобретение относится к офтальмологии и может быть использовано для лечения сквозных макулярных разрывов сетчатки, сопровождающихся макулярным отеком.
Сквозные макулярные разрывы сетчатки представляют собой тяжелую патологию глазу, встречающиеся у пациентов разных возрастов и приводящие к нарушению центрального зрения, появлению искажения зрения, снижению зрительных функций. По данным разных авторов, частота их колеблется от 1 до 5%.
Решающую роль в образовании разрывов сетчатки вообще и центральных, в частности, играет стекловидное тело (СТ). Изменения СТ, синехизис и синерезис могут вызвать появление тракций. В области премакулярной сумки и приоптической цистерны задняя гиалоидная мембрана (ЗГМ) имеет адгезию с сетчаткой в той или иной степени выраженности. В ряде случаев, когда адгезия более прочная, а тракций СТ развиваются, в этой зоне происходит разрыв сетчатки. Тракций могут быть как перпендикулярными (переднее-задние), так и тангенциальными. Образование разрыва может быть связано с развитием задней отслойки стекловидного тела (ЗОСТ). В этих случаях нередко можно видеть на отслоившейся ЗГМ «крышечку» - оторвавшийся участок сетчатки.
В настоящее время золотым стандартом в лечении ИМР является эндовитреальное вмешательство с удалением внутренней пограничной мембраны (ВПМ). Основными этапами хирургического вмешательства являются субтотальная витрэктомия, отделение ЗГМ от поверхности сетчатки (если ранее не произошла задняя отслойка стекловидного тела), удаление ВПМ и тампонада витреальной полости воздухом или газовоздушной смесью. В осложненных случаях, например, при сочетании ИМР с отслойкой сетчатки или при возникновении ИМР на единственном видящем глазу, применяется тампонирование витреальной полости силиконовым маслом. Применяются различные техники хирургии, используя механическое сближение краев разрыва, за счет пассивной аспирации либо без нее.
Важным этапом оперативного вмешательства при ИМР является удаление ВПМ. Доказано, что удаление ВПМ обеспечивает повышение эффективности хирургического лечения ИМР. Существуют разные способы удаления ВПМ: круговой, когда удаление ВПМ выполняется круговым движением, концентричным центру фовеа, прямолинейный - прямолинейным движением через центр фовеа. В настоящее время стала развиваться технология «перевернутого лоскута», когда фрагмент ВПМ вокруг разрыва отсепаровывают по кругу в несколько этапов, после чего образовавшийся свободный край ВПМ переворачивают и укладывают на макулярный разрыв (патент RU 2563452 C1, опубл. 20.09.2015).
Перспективным направлением при лечении идиопатических макулярных разрывов сетчатки является использование биологического клея для блокирования разрыва, в качестве которого используют аутологичную сыворотку или плазму крови.
Известен способ хирургического лечения отслоек сетчатки с макулярным разрывом, заключающийся в следующем. После субтотальной витрэктомии, заполнения витреальной полости воздухом, интравитреального дренажа субретинального пространства эндовитреальным пинцетом вводят на область макулярного отверстия гемостатическую губку размером 2-3 мм2, пропитанную 0,1-0,2 мл аутологичной сыворотки крови, с последующей заменой воздуха на газовую смесь. Это позволяет создать механическую тампонаду разрыва сетчатки вплоть до момента создания прочной хориоретинальной спайки по краю разрыва за счет адгезивного эффекта взаимодействия аутогенной сыворотки и гемостатической губки и пролонгировать заживляющее действие аутокрови (патент RU 2193377 C1, опубл. 27.11.2002).
Известен способ хирургического лечения макулярных разрывов, заключающийся в следующем. Формируют три операционных доступа в 3,5 мм от лимба. Проводят базальную иридэктомию и механическое отделение пигментного эпителия из удаленного фрагмента радужки. Полученный эпителий суспензируют в 0,01 мл физиологического раствора. Выполняют субтотальную витрэктомию с удалением задней гиалоидной мембраны и тампонаду витреальной полости воздухом. Затем проводят аппликацию дна макулярного разрыва фибриновым клеем «Tissucol». После этого механически сближают края разрыва сетчатки и осуществляют субретинальную инъекцию суспензии пигментного эпителия через макулярный разрыв. Герметизируют разрыв слоем фибринового клея «Tissucol». Операцию завершают заменой воздуха на газ или силиконовое масло с одновременным удалением избытков фибринового клея и пигментного эпителия (патент RU 2367391 С1, опубл. 20.09.2009).
Известен способ хирургического лечения идиопатических макулярных разрывов сетчатки, заключающийся в следующем. Проводят витрэктомию, включая удаление задней гиалоидной мембраны, удаление внутренней пограничной мембраны сетчатки и тампонаду стекловидной полости газом, для чего выполняют обмен ранее введенного ирригационного раствора на газ путем активной аспирации раствора. Перед газовой тампонадой сводят края макулярного разрыва, стараясь максимально закрыть дефект, и блокируют его. Активно аспирируют раствор лишь до уровня, при котором диаметр оставшегося слоя раствора соответствует 2-3 диаметрам макулы. Далее снижают давление подаваемого газа и переходят на пассивную аспирацию с помощью канюли, внутри которой расположена силиконовая трубка. Дистальный конец канюли устанавливают над макулярным разрывом и осуществляют аспирацию, контролируя при этом сведение краев макулярного разрыва и проходимость отверстия канюли. Завершив аспирацию, блокируют дефект путем нанесения на область разрыва биологического клея (аутотромбомассы), с последующей заменой воздуха на газовую смесь (патент RU 2391953 С1, опубл. 20.06.2010).
Недостатками известных способов является недостаточная эффективность из-за риска неполного закрытия разрыва сетчатки. В случае незакрытия разрыва он обычно увеличивается в размерах, а острота зрения еще больше снижается. Края незакрывшегося макулярного разрыва становятся более ригидными, а непосредственно вокруг разрыва уже не остается ВПМ, удаление которой могло бы уменьшить ригидность краев.
Наиболее близким к заявляемому способу-прототипу является способ хирургического лечения идиопатических макулярных разрывов сетчатки, заключающийся в следующем. Проводят витрэктомию, включая удаление задней гиалоидной мембраны, удаление внутренней пограничной мембраны сетчатки и тампонаду стекловидной полости газом, для чего выполняют обмен ранее введенного ирригационного раствора на воздух сначала путем активной аспирации раствора, а затем оставшийся слой раствора, соответствующий 2-3 диаметрам макулы, аспирируют пассивно с помощью канюли, внутри которой расположена силиконовая трубка, имеющая на конце разрезы, образующие лепестки, сводят края макулярного разрыва, после чего блокируют дефект макулы путем нанесения на область разрыва аутологичной, обогащенной тромбоцитами, плазмы, в завершение меняют воздух на газ (патент RU 2606338 С1, опубл. 10.01.2017).
Аутологичную плазму, обогащенную тромбоцитами, получают следующим образом: забирают кровь из вены в объеме 10 мл в специализированную пробирку Plasmolifting, пробирку устанавливают в центрифугу и осуществляют центрифугирование при 1000 об/мин в течение 10 минут.
Недостатками прототипа является недостаточная эффективность (макулярный разрыв заблокирован только через месяц после операции), использование механического сближения краев разрыва, что является травматической манипуляцией, которая может приводить к нарушениям архитектоники глубжележащих слоев, что может сопровождаться незначительными послеоперационными функциональными результатами.
Задачей изобретения является разработка более эффективного способа лечения макулярного разрыва, обеспечивающего щадящее воздействие на макулярную область, более быстрое полное закрытие разрыва.
Технический результат: сокращение длительности полного закрытия макулярного разрыва и повышение зрительных функций.
Поставленная задача достигается предлагаемым способом, заключающимся в следующем.
Проводят субтотальную, трансконъюнктивальную, бесшовную, 3-х портовую 25 G витрэктомию, включая удаление задней гиалоидной мембраны, удаление внутренней пограничной мембраны сетчатки и тампонаду стекловидной полости газом, для чего выполняют замену ранее введенного ирригационного раствора на воздушную смесь в витреальной полости, после чего на область макулярного разрыва наносят аутологичный тромбоцитный лизат (pHPL) с концентрацией не менее 1000×103 кл/мл объемом 0,3-0,4 мл, а в завершении операции меняют воздух на газовую смесь. После получасового положения на спине, пациенту рекомендуют постельный режим до утра следующего дня лежа на не оперированной стороне или лицом вниз.
В послеоперационном периоде, не ранее чем через 72 часа, проводят введение аутологичного тромбоцитного лизата (pHPL) с концентрацией не менее 1000×103 кл/мл, путем выполнения крылонебных инъекций на стороне пораженного глаза в дозе 3-4 мл в область крылонебной ямки, расположенной под скуловой дугой, курсом 2-4 процедуры с интервалом 72-96 часов.
Получение аутологичного тромбоцитного лизата (pHPL) осуществляют следующим образом: в 6-8 специализированных пробирок с коммерческим названием Plasmolifting, содержащих гепарин и уникальный гель, производят забор крови объемом 9 мл, пробирки помещают в центрифугу и центрифугируют в течение 6-7 минут при 3700-3800 об/мин. В ходе вращения в центрифуге, кровь разделяется на две основные фракции - эритроцитарно-лейкоцитарный сгусток и плазму крови, содержащую тромбоциты (тромбоцитарная аутоплазма). Затем шприцем (10,0-20,0 мл) из пробирок забирают супернатант, содержащий аутоплазму, обогащенную тромбоцитами, находящуюся в верхней части пробирки над разделительным гелем помещают в одну пробирку объемом (15,0-50,0 мл) и производят повторное центрифугирование в течение 12-15 минут при 3500-3600 об/мин. Концентрация тромбоцитов в аутоплазме составляет не менее 1000×103 кл/мл. Из обогащенной тромбоцитами аутоплазмы готовят лизат, путем лизиса мембраны тромбоцитов. Тромбоциты аутологичной плазмы лизируют путем двукратного замораживания в жидком азоте (-196°С) и быстрого оттаивания на водяной бане (+37°С). Полученный аутологичный тромбоцитный лизат (pHPL) фильтруют через фильтр (0,22 нм) и хранят до использования при температуре -20°С.
Определяющими отличительными признаками заявляемого способа, по сравнению с прототипом, являются:
1) Макулярный разрыв заполняют 0,3-0,4 мл аутологичного тромбоцитного лизата с концентрацией не менее 1000×103 кл/мл, что позволяет ускорить закрытие макулярного разрыва за счет улучшения регенерации тканей, улучшения микроциркуляции и метаболизма в клетках тканей, нормализации тканевого дыхания и стимуляции обменных процессов.
Преимуществом использования аутологичного тромбоцитного лизата является то, что уже на стадии приготовления лизата в результате лизиса мембраны тромбоцитов идет активация тромбоцитов с выбросом всех тромбоцитарных факторов из α-гранул. В результате достигается одномоментное поступление в место макулярного разрыва всех тромбоцитарных ростовых факторов и цитокинов в дозированной максимальной концентрации. Еще одним преимуществом является однократный забор крови и возможность приготовления лизата в нужном объеме на весь курс лечения, при этом лизат может храниться при температуре -20°С в течение 3 месяцев без потери активности ростовых факторов и цитокинов.
2) Дополнительно выполняют крылонебные инъекции аутологичного тромбоцитного лизата в дозе 3-4 мл в область крылонебной ямки, расположенной под скуловой дугой, курсом 2-4 процедуры с интервалом 72-96 часов, что позволяет повысить эффективность способа за счет достижения максимальной региональной концентрации факторов роста, а возможность неоднократного введения лизата в послеоперационном периоде позволяет максимально пролонгировать его лечебный эффект.
Крылонебные инъекции осуществляют не ранее чем через 72 часа после операции, так как для запуска всех функциональных свойств (хоминг, адгезия, пролиферация, миграция) прогениторных и зрелых клеток, участвующих в регенерации макулярного разрыва, необходимо определенное время (не менее 72 часа). Поддерживающий послеоперационный курс введения аутологичного тромбоцитного лизата обеспечивает максимальный уровень функциональной активности клеток, участвующих в регенерации макулярного разрыва.
Изобретение иллюстрируется следующими примерами конкретного выполнения способа.
Пример 1.
Пациент Т. 66 лет, обратился с жалобами на низкую остроту зрения левого глаза в течение 6 месяцев. При осмотре передний отрезок обоих глаз без особенностей, при офтальмоскопии диагностирован сквозной макулярный разрыв левого глаза, по данным оптической когерентной томографии диаметр макулярного разрыва составлял 500 мкм, острота зрения до операции составляла 0.08 н.к. левого глаза, правого 0.9 с коррекцией. Диагноз: сквозной макулярный разрыв левого глаза.
Оперативное лечение проводилось под местной анестезией. Выполнялась трансциллиарная трехпортовая закрытая субтотальная витрэктомия, калибром 25 G. Выполнялось отделение и удаление ЗГМ, затем проводилось окрашивание ВПМ краской «membrane blue» (Dorc), с последующим удалением ВПМ путем кругового пилинга. Проводилось замена ирригационного раствора (BSS), на воздушную смесь. Затем с помощью шприца с канюлей область макулярного разрыва заполнялась аутологичным тромбоцитарным лизатом в дозе 0,3 мл. Далее проводилось удаление портов.
После операции пациент лежал на спине в течение 10 мин. Затем в послеоперационном периоде занимал вынужденное положение "вниз лицом" в течение 24 часов.
В первые сутки после операции при осмотре глаз умеренно раздражен, при биомикроскопии передний отрезок без особенностей. В витреальной полости воздух. Макулярная область детально не просматривается.
На 4-е сутки (через 72 часа после операции) и на 7-е сутки после операции больному выполнили крылонебные инъекции аутологичного тромбоцитного лизата в дозе 3 мл с концентрацией 1000×103 кл/мл в область крылонебной ямки, расположенной под левой скуловой дугой.
На 7 сутки при биомикроскопии глаз умеренно раздражен, передний отрезок без особенностей. Офтальмоскопически уменьшение объема воздуха в витреальной полости. Сетчатка прилежит во всех отделах. В макулярной области отсутствие дефекта. По данным оптической когерентной томографии (ОКТ) полное закрытие макулярного разрыва, сохранение небольшой отслойки нейроэпителия сетчатки (НЭС).
При визометрии повышение остроты зрения до 0.2 н.к.
На 14-е послеоперационные сутки глаз спокоен. При БМС без особенностей. В витреальной полости тенденция к рассасыванию воздушной смеси. По данным ОКТ полное закрытие макулярного разрыва, уменьшение отслойки НЭС.
На 30-е после операционные сутки глаз спокоен. В витреальной полости полное отсутствие воздушной смеси. При визометрии - острота зрения 0.2 н.к. По данным ОКТ полное закрытие макулярного разрыва, почти полное отсутствие отслойки НЭС.
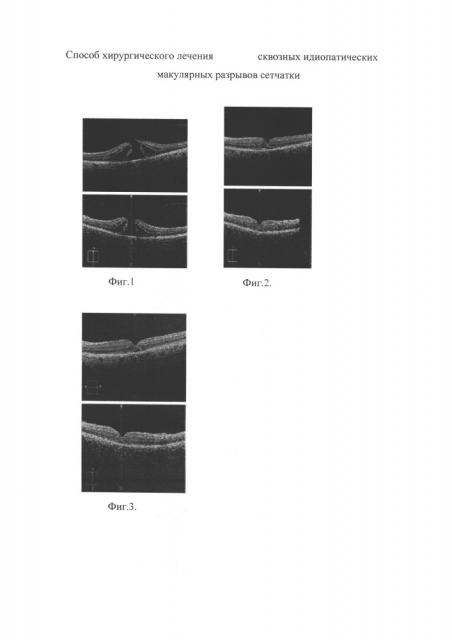
На фиг. 1 представлены данные ОКТ до лечения, на фиг. 2 - данные ОКТ на 7-й день после лечения, а на фиг. 3 - данные ОКТ на 14-й день после лечения.
На фиг. 2 видно, что уже через 7 дней после операции произошло полное закрытие макулярного разрыва, восстановлен правильный профиль фовеа, восстановлено нормальное расположение слоя фоторецепторов. Острота зрения на левом глазу повысилась с 0.08 н.к. до 0.2 н.к.
Пример 2.
Пациент П. 67 л, обратился с жалобами на низкую остроту зрения левого глаза в течение 5 месяцев. При осмотре передний отрезок обоих глаз без особенностей, при офтальмоскопии диагностирован сквозной макулярный разрыв правого глаза, по данным оптической когерентной томографии диаметр макулярного разрыва составлял 500 мкм, острота зрения составляла 0.07 н.к. левого глаза, правого 0.6 с коррекцией. Диагноз: сквозной маклярный разрыв правого глаза.
Оперативное лечение проводилось под местной анестезией. Выполнялась трансциллиарная трехпортовая закрытая субтотальная витрэктомия калибром 25 G. Выполнялось отделение и удаление ЗГМ, затем проводилось окрашивание ВПМ краской «membrane blue» (Dorc), с последующим удалением ВПМ путем кругового пилинга. Проводилась замена ирригационного раствора (BSS) на воздушную смесь. Затем проекция макулярного разрыва заполнялась аутологичным тромбоцитарным лизатом в дозе 0,4 мл. Далее проводилось удаление портов.
После операции пациент лежал на спине в течение 10 мин. Затем в послеоперационном периоде занимал вынужденное положение «вниз лицом» в течение 24 часов.
На 4-й (через 72 часа), 8-й и 12-й день после операции больному выполнили крылонебные инъекции аутологичного тромбоцитного лизата в дозе 4 мл с концентрацией 1000×103 кл/мл в область крылонебной ямки, расположенной под правой скуловой дугой.
При осмотре на 7-й день после операции глаз спокоен. При БМС без особенностей. В витреальной полости тенденция к рассасыванию воздушной смеси. По данным ОКТ полное закрытие макулярного дефекта.
При визометрии повышение остроты зрения до 0.2 н.к.
На 14-й день после операции глаз спокоен. При БМС без особенностей. В витреальной полости тенденция к рассасыванию воздушной смеси. По данным ОКТ полное закрытие макулярного дефекта, формирование макулярного профиля. При визометрии повышение остроты зрения до 0.3 н.к.
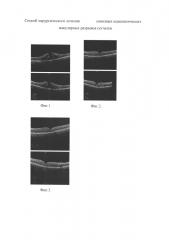
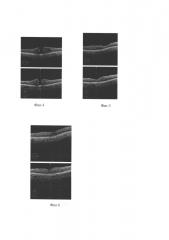
На фиг. 4 представлены данные ОКТ до лечения, на фиг. 5 - данные ОКТ на 7-й день после лечения, а на фиг. 6 - данные ОКТ на 14-й день после лечения.
На фиг. 5, 6 видно, что уже через 7 суток после операции произошло полное закрытие макулярного разрыва, через 14 дней восстановлен правильный профиль фовеа, восстановлено нормальное расположение слоя фоторецепторов. Острота зрения на левом глазу повысилась с 0.08 н.к. до 0.3 н.к.
Предлагаемый способ позволяет повысить эффективность лечения за счет более быстрого полного закрытия макулярного разрыва и улучшения зрительных функций.
Способ хирургического лечения сквозных идиопатических макулярных разрывов сетчатки, включающий проведение витрэктомии, удаление задней гиалоидной мембраны, удаление внутренней пограничной мембраны сетчатки и тампонаду стекловидной полости газом, с последующим нанесением на область макулярного разрыва биологического клея, отличающийся тем, что в качестве биологического клея используют аутологичный тромбоцитарный лизат, приготовленный из обогащенной тромбоцитами аутоплазмы, содержащей не менее 1000×103 кл/мл, который наносят на область макулярного разрыва в дозе 0,3-0,4 мл, затем дополнительно, не ранее чем через 72 ч после операции, осуществляют крылонебные инъекции аутологичного тромбоцитарного лизата в дозе 3-4 мл в область крылонебной ямки, расположенной под скуловой дугой на стороне пораженного глаза, курсом 2-4 процедуры с интервалом 72-96 ч.