Способ улучшения функции печени
Иллюстрации
Показать всеГруппа изобретений относится к медицине, а именно к гастроэнтерологии, и может быть использована для лечения дисфункции печени. Способы по изобретению касаются введения эффективного количества метазоламида. Применения по изобретению касаются производства лекарственного препарата. Комбинации по изобретению касаются метазоламида и антидиабетического средства. Композиции по изобретению метазоламид и метформин в соотношении 1:6,25-1:56,25. Использование изобретений позволяет повысить эффективность лечения жирового гепатоза и улучшить функции печени у пациента за счет снижения аланинаминотрансферазы (ALT) в крови и содержания липидов в печени. 19 н. и 30 з.п. ф-лы, 3 табл., 3 ил., 2 пр.
Реферат
Область техники
Настоящее изобретение в целом относится к применению метазоламида в терапии. Настоящее изобретение дополнительно относится к терапии дисфункции печени или улучшению функции печени и/или сокращению или снижению содержания ALT у пациента. Настоящее изобретение дополнительно относится к применению метазоламида и содержащих его композиций и средств для лечения дисфункции печени или улучшения функции печени у пациента.
Уровень техники
Ссылка в настоящем описании изобретения на какую-либо предшествующую публикацию (или полученную из нее информацию) или на какие-либо сведения, которые являются известными, не является и не должна рассматриваться как подтверждение или допущение или какая-либо форма предположения того, что предшествующая публикация (или полученная из нее информация) или известные сведения составляют часть общеизвестных знаний в области техники, к которой относится настоящее описание.
Сывороточная аланинаминотрансфераза, также известная как аланинтрансаминаза (ALT), представляет собой фермент трансаминазу, присутствующий в высоких концентрациях в цитозоле клеток печени и в низких концентрациях в других местах. ALT высвобождается в сыворотку в результате повреждения клеток печени, и вследствие повышенное содержание ALT в сыворотке, как правило (но не всегда), считается маркером гепатоцеллюлярного повреждения или некроза. Так, содержание ALT, как правило, повышено при различных заболеваниях и нарушениях печени, таких как цирроз, гепатит и повреждение лекарственными средствами, токсинами и другими лекарственными препаратами. Диапазон нормальных значений для содержания ALT несколько различается в разных лабораториях, однако, как правило, указывается в интервале примерно 0-40 Ед/л и примерно 7-56 Ед/л. Тем не менее содержание ALT в сыворотке крови может колебаться в течение суток, и, по наблюдениям, возрастает в ответ на энергичные физические упражнения или некоторые лекарственные препараты.
Стеатоз печени представляет собой отложение триглицеридов в виде липидных капель в цитоплазме гепатоцитов и отражает дисбаланс между поглощением, синтезом и отложением триглицеридов печенью. Стеатоз может быть определен как содержание триглицеридов печени, превышающее 95-й процентиль для здоровой печени худых людей (т.е. >55 мг/г печени) или, чаще, когда содержание внутриклеточных липидов превышает 5% от ткани печени. Доказательство наличия стеатоза, как правило, получают или путем визуализации, или гистологии.
Наличие стеатоза печени в отсутствие других причин вторичного накопления жира, таких как значительное потребление алкоголя, использование стеатогенных лекарственных препаратов и/или наследственные факторы, диагностируется как неалкогольная жировая болезнь печени (NAFLD).
NAFLD может быть дополнительно подразделена по гистологии на две подгруппы:
- Неалкогольная жировая печень (NAFL), когда имеется стеатоз печени без доказательств наличия гепатоцеллюлярного повреждения в виде гепатоцеллюлярного баллонирования и гибели клеток; и
- Неалкогольный стеатогепатит (NASH), когда имеется стеатоз печени, сопровождающийся воспалением и гепатоцеллюлярным повреждением с фиброзом (отложением коллагена) или без него.
Неясно, всегда ли стеатоз предшествует NASH, или NASH является отдельным нарушением.
У многих пациентов простой стеатоз (NAFL) проявляется в относительно легкой форме. У пациентов с простым стеатозом наблюдается очень медленное, если вообще таковое имеется, гистологическое прогрессирование, и пациенты, как правило, подвержены низкому риску развития развернутого заболевания.
NASH определяет значительно худший прогноз, чем NAFL, и у больных NASH может проявляться гистологическое прогрессирование в цирроз, печеночную недостаточность и гепатоцеллюлярную карциному. У 10-29% субъектов с NASH цирроз печени развивается в течение 10 лет, а у 4-27% людей с NASH-индуцированным циррозом развивается гепатоцеллюлярная карцинома. Больные NASH характеризуются повышенной общей летальностью по сравнению со сравнимыми контрольными популяциями (в первую очередь за счет повышения смертности от сердечнососудистых заболеваний); повышенную летальность, связанную с поражением печени; и повышенный риск развития рака печени. Было показано, что NASH, сопровождающийся фиброзом, определяет худший прогноз, чем NASH, не сопровождающийся фиброзом. Прогрессирование фиброза при NASH ассоциировано со многими метаболическими факторами, в том числе сахарным диабетом, тяжелой резистентностью к инсулину, повышенным BMI, увеличением массы тела более, чем на 5 кг, и ростом содержания аминотрансферазы в сыворотке крови.
В западном мире NAFLD является наиболее частой причиной незначительного повышения ферментов печени в крови. Распространенность NAFLD широко варьирует в зависимости от изучаемой популяции; однако, средняя распространенность NAFLD в общей численности мирового населения составляет 20% (диапазон 6,3-33%). Распространенность NASH оценивается как более низкая, составляя 3-5% от общей численности населения. Распространенность NAFLD является самой высокой у цветных латиноамериканцев, за которыми следуют белые европеоиды и нелатиноамериканские чернокожие. Стоит отметить, что, когда распространенность NAFLD оценивается исключительно по аминотрансферазам (AST и ALT), без визуализации или гистологии, она составляет только 7-11%, что отражает тот факт, что у людей с NAFLD содержание аминотрансфераз может быть нормальным.
Хотя причин заболеваний печени много, наблюдается, что они чаще встречаются у пациентов с неконтролируемым или превышающим нормальное содержанием глюкозы в крови, как, например, когда они предрасположены или страдают от метаболического фактора риска или метаболического нарушения, такого как резистентность к инсулину или сахарный диабет. У больных сахарным диабетом наблюдается широкий спектр заболеваний печени, в том числе неалкогольная жировая болезнь печени (NAFLD), цирроз, гепатоцеллюлярный рак, гепатит и острая печеночная недостаточность. В частности, NAFLD в высокой степени ассоциирована с метаболическими факторами риска, включая ожирение (как повышенный BMI, так и висцеральное ожирение), и с метаболическими нарушениями, такими как сахарный диабет и дислипидемия. NAFLD наблюдается у 60-76% всех больных сахарным диабетом и у 100% больных сахарным диабетом, которые при этом страдают ожирением. NASH имеется, по меньшей мере, у 22% больных сахарным диабетом. Наличие метаболического нарушения является сильным прогностическим фактором прогрессирования NAFL в NASH. У пациентов с диабетическим NASH по результатам биопсии печени присутствует более тяжелое воспаление и фиброз и они, как правило, демонстрируют более быстрое прогрессирование в фиброз, чем пациенты с NASH, не страдающие сахарным диабетом. Сахарный диабет повышает риск развития связанных с циррозом осложнений NASH, и у больных диабетическим NASH имеет место 4-кратное увеличение заболеваемости гепатоцеллюлярной карциномой.
Сахарный диабет является метаболическим нарушением, которое характеризуется хронически повышенным содержанием глюкозы в крови (более чем примерно 126 мг/дл или 7,0 ммоль/л). Содержание глюкозы в крови складывается из комбинации глюкозы, всасываемой из пищи, и глюкозы, производимой в печени и выделяемой в кровоток (продукция печеночной глюкозы). После высвобождения в кровоток глюкозе необходима помощь инсулина, чтобы проникнуть в печень, мышцы и жировые клетки для хранения или использования. Другое важное действие инсулина заключается в подавлении выработки глюкозы в печени. У здорового субъекта гомеостаз глюкозы регулируется, главным образом, инсулином. При повышении содержания глюкозы в крови, например, после еды, специализированные β-клетки поджелудочной железы выделяют инсулин, который подавляет производство глюкозы в печени и способствует поглощению глюкозы, внутриклеточному метаболизму и синтезу гликогена целевыми тканями организма. Таким образом, у здоровых субъектов концентрация глюкозы в крови строго поддерживаются в диапазоне, как правило, 80-110 мг/дл. Однако, если поджелудочная железа производит недостаточный инсулиновый ответ или клетки-мишени неправильно реагируют на выработанный инсулин, это приводит к быстрому накоплению глюкозы в кровотоке (гипергликемия).
Высокое содержание глюкозы в крови с течением времени может приводить к сердечно-сосудистым заболеваниям, повреждению сетчатки, почечной недостаточности, повреждению нервной системы, эректильной дисфункции и гангрене (с риском ампутации). Более того, в отсутствие доступной глюкозы клетки переключаются на жиры в качестве альтернативного источника энергии. Производимые в результате кетоны, продукт гидролиза жиров, могут накапливаться в крови, провоцируя гипотензию и шок, кому или даже смерть.
Хронически повышенное содержание глюкозы в крови может возникать либо из-за недостаточной секреции инсулина (сахарный диабет 1 типа) и/или недостаточной реакции или чувствительности тканей организма к действию инсулина (сахарный диабет 2 типа). Одним из первостепенных диагностических признаков сахарного диабета является потеря человеком контроля над гомеостазом глюкозы, так что возникающее после принятия пищи содержание глюкозы в крови остается повышенным после еды и может оставаться высоким в течение длительных периодов времени. Сахарный диабет может быть охарактеризован постоянной гипергликемией, полиурией, полидипсией и/или гиперфагией, хроническими микрососудистыми осложнениями, такими как ретинопатия, нефропатия и нейропатия, и макрососудистыми осложнениями, такими как гиперлипидемия и гипертензия, которые могут привести к слепоте, терминальной стадии заболевания почек, ампутации конечностей и инфаркту миокарда.
Тремя наиболее распространенными типами сахарного диабета являются сахарный диабет 1 типа, 2 типа и гестационный.
На сахарный диабет 1 типа, известный как инсулинозависимый сахарный диабет (IDDM) или юношеский диабет, приходится 10-15% всех случаев сахарного диабета. Его наиболее часто диагностируют у детей и подростков, однако он может встречаться также и у молодых взрослых. Он характеризуется разрушением β-клеток, что приводит к потере функции секреции инсулина. Большинство случаев относятся к аутоиммунному разрушению β-клеток. Лечение происходит с помощью инъекций инсулина и должно продолжаться неопределенный срок.
При сахарном диабете 2 типа, известном как инсулиннезависимый сахарный диабет (NIDDM) или сахарный диабет с поздним началом, содержание инсулина изначально является нормальным, однако клетки-мишени организма теряют чувствительность к инсулину. Это известно как инсулиновая резистентность или инсулиновая нечувствительность. Для компенсации этой резистентности поджелудочная железа секретирует избыточный инсулин. Со временем поджелудочная железа теряет способность вырабатывать достаточное количество инсулина, что приводит к хронической гипергликемии. Начальные симптомы сахарного диабета 2 типа, как правило, мягче, чем в случае 1 типа, и состояние может протекать недиагностированным в течение многих лет до проявления более серьезных симптомов. Образ жизни (курение, плохое питание и гиподинамия) считается основным фактором, определяющим заболеваемость сахарным диабетом 2 типа, хотя генетическая предрасположенность повышает риск развития этого заболевания.
Гестационный сахарный диабет встречается примерно в 2-5% случаев всех беременностей. Он является временным, но при отсутствии лечения может приводить к осложнениям у плода. Большинство больных полностью выздоравливают после родов. Тем не менее, у некоторой доли женщин, у которых развивался гестационный сахарный диабет, он продолжает развиваться в сахарный диабет 2 типа.
Другие, менее распространенные причины сахарного диабета включают генные дефекты β-клеток, генетически обусловленную резистентность к инсулину, заболевания поджелудочной железы, гормональные дефекты, недоедание и влияния химических веществ или лекарственных средств.
Нарушенная толерантность к глюкозе и нарушенная гликемия натощак являются предшествующими сахарному диабету 2 типа состояниями, тесно связанными с сахарным диабетом 2 типа, и имеют место, когда содержание глюкозы в крови превышает нормальное, но недостаточно высоко, чтобы быть классифицировано как сахарный диабет (примерно 100-125 мг/дл; 5,6-6,9 ммоль/л). Как и в случае сахарного диабета 2 типа, организм вырабатывает инсулин, но в недостаточном количестве, или ткани-мишени не реагируют на вырабатываемый инсулин.
Нарушенная толерантность к глюкозе, нарушенная гликемия натощак и резистентность к инсулину являются компонентами синдрома X, также известного как синдром резистентности к инсулину (IRS) или метаболический синдром, который представляет собой группу факторов риска сердечно-сосудистых заболеваний, которая также включает: ожирение, атеросклероз, гипертриглицеридемию, низкое содержание HDL холестерина, гиперинсулинемию, гипергликемию и гипертензию.
Заболеваемость сахарным диабетом 2 типа увеличилась более чем вдвое за последние 2 десятилетия и продолжает расти с угрожающей скоростью. По оценкам Всемирной организации здравоохранения (ВОЗ) во всем мире от сахарного диабета 2 типа страдают 346 миллионов человек (примерно 4,9% мирового населения), при этом, по меньшей мере, 50% популяции диабетиков не знают о своем заболевании (World Health Organization. Diabetes. Fact sheet, №312, August 2011, (www.who.int)). Еще 7 миллионов человек, по оценкам, заболевают сахарным диабетом каждый год. Особое беспокойство вызывает рост заболеваемости сахарным диабетом во всем мире у детей: 30 лет назад сахарный диабет 2 типа диагностировали у 1-2% детей, однако на сегодняшний день на него приходится до 80% регистрируемых случаев сахарного диабета у детей. В настоящее время в Индии проживает наибольшее количество больных сахарным диабетом, за ней следуют Китай, США, Россия и Германия. Примерно 1,7 миллионов австралийцев (7,5% населения) страдают сахарным диабетом 2 типа, и 275 взрослых австралийцев заболевают сахарным диабетом каждый день. У еще 2 миллионов австралийцев имеется предиабет и подверженность риску развития сахарного диабета 2 типа (Diabetes Australia - Vic (www.diabetesvic.org.au/health-professionals/diabetes-facts)). В Соединенных Штатах, по оценкам, 25,8 миллионов человек (8,3% населения) страдают от сахарного диабета, и еще 79 миллионов находятся в предиабетическом состоянии (U.S. Department of Health and Human Services, Centers for Disease Control and Prevention (2011). National diabetes fact sheet: national estimates and general information on diabetes and prediabetes in the United States (www.cdc.gov/diabetes)). В США каждый год диагностируются 1,9 миллиона новых случаев заболевания сахарным диабетом у взрослых, и, по меньшей мере, в одном прогнозе показано, что нынешний рост случаев диагностированного и недиагностированного сахарного диабета означает, что к 2020 году у 50% населения США может иметь место сахарный диабет или предиабет (United Health Group's Center for Health Reform & Modernization. The United States of Diabetes. Working paper 5. November, 2010). Экономические издержки, связанные с сахарным диабетом и сопутствующими состояниями, огромны. По оценкам, прямые и непрямые издержки, связанные с сахарным диабетом, для австралийской системы здравоохранения, составили, по меньшей мере, 3 миллиарда австралийских долларов. Это незначительно по сравнению с США, где прямые затраты на борьбу с сахарным диабетом, по оценкам, в 2007 году составили 116 миллиардов долларов США, при этом на непрямые расходы пришлись дополнительные 58 миллиардов долларов США. Если прогнозируемый рост заболеваемости сахарным диабетом в США продолжится, расходы на здравоохранение могут достичь 3,35 триллионов долларов США (по меньшей мере, 10% от всех расходов на здравоохранение).
Сахарный диабет типа 2 превосходно поддается лечению посредством изменения образа жизни, в частности, диеты и физических упражнений. Комплексные клинические и эпидемиологические исследования показали, что снижение массы тела на 5-11 кг может уменьшить риск сахарного диабета на 50%, а снижение массы тела на ≥10 кг сопряжено с 30-40% снижением смертности, связанной с сахарным диабетом. Снижение массы тела на 20-30 кг обладает терапевтическим действием при сахарном диабете и гипертензии у многих пациентов (Labib M. (2003) The investigation and management of obesity. J Clin Pathol. 56: 17-25). Также было показано, что снижение массы тела и физическая активность снижают содержание ферментов печени и стеатоз у больных с ожирением (Bayard et al., American Family Physician, 73, 1961-1968, 2006).
К сожалению, большинство пациентов не могут выдержать таких изменений в образе жизни и требуется фармакологическое вмешательство для контроля нормального содержания глюкозы. Международные рекомендации по лечению в настоящее время включают метформин, а также диету и физические упражнения в качестве терапии первой линии для лечения сахарного диабета 2 типа (Inzucchi SE et al. (2012) Medical management of hyperglycemia in type 2 diabetes: a patient-centered approach. Position statement of the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care 35: 1364-79; электронная предпечатная публикация, 19 апреля 2012 года). Многофакторная природа патологии сахарного диабета означает, что большинство пациентов будут продвигаться в комбинированной терапии для поддержания эффективного контроля глюкозы в течение всей своей жизни. Если метформина и изменения образа жизни недостаточно для обеспечения контроля глюкозы, показано добавление сульфонилмочевины, ингибитора DPP4 (например, ситаглиптина), агониста GLP-1 (например, лираглутида) (вторая линия) или комбинации трех лекарственных средств (третья линия). Тиазолидиндионовые (TZD) сенсибилизаторы инсулина росиглитазон и пиоглитазон ранее были рекомендованы в качестве терапии второй линии; однако значительные проблемы безопасности серьезно ограничили их использование в настоящее время. Пациентам, которые не могут поддерживать контроль глюкозы с помощью комбинированной терапии, в конечном итоге будет необходимо использовать инсулин. Хотя ранее инсулин считался последней линией терапии сахарного диабета, врачи больше склоняются добавлять базальный инсулин в качестве терапии второй линии.
Современные методы лечения сахарного диабета часто ограничены низкими профилями безопасности. Первая линия терапии метформином вызывает желудочно-кишечные побочные эффекты, в том числе дозолимитирующую диарею. Терапия второй линии препаратами сульфонилмочевины (которые повышают секрецию инсулина), а также меглитинидами, может вызывать опасную гипогликемию и ускорять разрушение β-клеток поджелудочной железы. К препаратам сульфонилмочевины, меглитинидам и метформину с течением времени возникает толерантность и потеря эффективности. Применение TZD-сенсибилизаторов инсулина связано с тяжелыми отеками, увеличением массы тела, переломами костей, побочным действиям со стороны сердечно-сосудистой системы (в том числе повышенным риском смертности от инфаркта миокарда), злокачественными опухолями мочевого пузыря и повышенным риском развития диабетического макулярного отека. Появлялись предупреждения относительно безопасного использования ингибитора DPP4 ситаглиптина в связи с острым панкреатитом и потенциально смертельной аллергической реакцией - синдромом Стивенса-Джонсона. Подобная молекула вилдаглиптина, как было показано, повышает содержание ферментов печени. Лечение агонистом GLP-1 экзенатидом может вызывать тошноту, панкреатит и гипогликемию. Выработка антител к экзенатиду также может ограничивать его применимость у некоторых пациентов. Агонист GLP-1 лираглутид характеризуется высокой частотой побочных эффектов со стороны желудочно-кишечного тракта (в том числе тошнота и рвота) и вызывает дозозависимые и зависимые от продолжительности лечения С-клеточные опухоли щитовидной железы при клинически значимых воздействиях у крыс и мышей. Стоимость также является важной проблемой для более новых методов терапии. Например, ситаглиптин не более эффективен, чем метформин, в отношении снижения содержания глюкозы в крови, однако в 20 раз дороже (VanDeKoppel S et al. (2008) Managed care perspective on three new agents for type 2 diabetes. J Manag Care Pharm 14: 363-80.).
Ограничения, установленные для современных неинсулиновых препаратов для лечения сахарного диабета, означают, что существует острая необходимость в разработке экономически эффективных новых методов лечения с улучшенными профилями безопасности и эффективности; тщательным соблюдением пациентом режима приема; и потенциалом для поддержания/улучшения функции β-клеток и отсрочки вторичной неэффективности лечения. В особенности существует потребность в новых, безопасных сенсибилизаторах инсулина для замены TZD.
Фармакологическая терапия таких заболеваний, как NAFLD, в частности пациентов, страдающих или предрасположенных к метаболическому заболеванию или фактору риска, является значительной нереализованной потребностью медицины. Фактически, одобренных FDA методов лечения или рекомендаций по утверждению лекарственных средств для NAFLD не существует.
Существует потребность в новых средствах и методах лечения пациентов, страдающих заболеванием печени, таких как пациенты, у которых также имеется сахарный диабет или предиабет.
Сущность изобретения
Было неожиданно обнаружено, что введение метазоламида может вызывать снижение содержания ALT в сыворотке, что отражает улучшение функции печени или ослабление или успешное лечение заболевания печени. Впервые было показано, что введение метазоламида больным сахарным диабетом независимо от того, получают ли они другое антидиабетическое средство или нет, приводит к снижению содержания ALT в сыворотке, маркера заболевания или повреждения печени. Также было неожиданно показано, что метазоламид способен снижать содержание липидов в печени. Таким образом, применение метазоламида может быть полезно в качестве самостоятельного или дополнительного (например, для пациентов, уже получающих антидиабетические средства, такие как метформин) лечения дисфункции и заболевания печени и предпочтительно может дополнительно лечить диабетическое или предиабетическое состояние или нарушение у пациента путем уменьшения резистентности к инсулину и/или поддержания нормального или снижения повышенного содержания глюкозы в крови.
Таким образом, согласно варианту осуществления настоящее изобретение относится к способу снижения содержания ALT в сыворотке у нуждающегося в этом пациента, включающему введение эффективного количества метазоламида указанному пациенту.
Согласно варианту осуществления настоящее изобретение относится также к способу лечения или профилактики дисфункции печени у нуждающегося в этом пациента, включающему введение эффективного количества метазоламида указанному пациенту.
Согласно дополнительным вариантам осуществления настоящее изобретение также относится к способу уменьшения содержания липидов в печени у нуждающегося в этом пациента, включающему введение эффективного количества метазоламида указанному пациенту.
Согласно дополнительным вариантам осуществления настоящее изобретение относится к лечению заболевания печени, такого как NAFL, или лечению или профилактике NASH или сопровождающегося фиброзом NASH. Таким образом, согласно некоторым вариантам осуществления настоящее изобретение также относится к способу лечения или профилактики заболевания печени, такого как NAFL или NASH, у нуждающегося в этом пациента, включающему введение эффективного количества метазоламида указанному пациенту.
Согласно дополнительным вариантам осуществления настоящее изобретение также относится к применению метазоламида для производства лекарственного препарата. Согласно некоторым вариантам осуществления лекарственный препарат предназначен для снижения содержания ALT в сыворотке и/или для лечения или профилактики дисфункции печени и/или снижения повышенного содержания липидов в печени и/или лечения или профилактики заболевания печени у пациента.
Настоящее изобретение также относится к метазоламиду для применения в терапии. Согласно некоторым вариантам осуществления терапия предназначена для снижения содержания ALT в сыворотке и/или лечения или профилактики дисфункции печени и/или снижения повышенного содержания липидов в печени и/или лечения или профилактики заболевания печени у пациента.
Согласно некоторым вариантам осуществления:
(a) пациент имеет повышенное содержание ALT, такое как более примерно 50 Ед/л, например, ≥80 Ед/л или ≥100 Ед/л или ≥200 Ед/л; и/или
(b) пациент страдает дисфункцией печени, которая может проявляться симптомами или быть бессимптомной; и/или
(c) пациент восприимчив или страдает предиабетическим или диабетическим состоянием.
Согласно некоторому варианту осуществления подлежащий лечению пациент имеет исходное содержание гемоглобина A1c(HbA1c)≥6,5%. Согласно некоторым вариантам осуществления терапия согласно настоящему изобретению снижает или удерживает содержание гемоглобина A1c(HbA1c) до 6,5% или ниже.
Согласно дополнительным вариантам осуществления пациент страдает одним или несколькими из (a), (b) или (c), указанных выше, например, согласно некоторым вариантам осуществления у пациента может проявляться одно или оба из (a) и (b), но не (c). Согласно другим вариантам осуществления у пациента может проявляться (a) и/или (b), и дополнительно, он может быть восприимчив или страдать предиабетическим или диабетическим состоянием (c). Согласно другим вариантам осуществления у пациента не проявляется ни (a), ни (b), но он восприимчив или страдает от предиабетического или диабетического состояния (c).
Предиабетические и диабетические состояния, которые упомянуты в настоящем документе, включают нарушенную толерантность к глюкозе, нарушенную гликемию натощак и резистентность к инсулину, синдром X, также известный как синдром резистентности к инсулину (1RS), или метаболический синдром, сахарный диабет 2 типа и факторы риска, такие как ожирение, атеросклероз, гипертриглицеридемия, низкое содержание HDL холестерина, гиперинсулинемия, гипергликемия и гипертензия. Согласно некоторым вариантам осуществления лечение метазоламидом проводится одновременно с лечением антидиабетическим средством, таким как метформин.
Согласно дополнительным вариантам осуществления пациент предварительно начал и проходит лечение антидиабетическим средством.
Настоящее изобретение дополнительно относится к композициям для снижения содержания ALT в сыворотке и/или лечения или профилактики дисфункции печени и/или снижения повышенного содержания липидов в печени и/или лечения или профилактики заболевания печени у пациента, содержащим метазоламид в комбинации с одной или несколькими фармацевтически приемлемыми добавками.
Настоящее изобретение также относится к комбинации для снижения содержания ALT в сыворотке и/или лечения или профилактики дисфункции печени и/или снижения повышенного содержания липидов в печени и/или лечения или профилактики заболевания печени у пациента, страдающего предиабетическим или диабетическим состоянием, причем указанная комбинация содержит метазоламид и антидиабетическое средство. Комбинация может быть представлена в виде отдельных составов для введения отдельно, одновременно или последовательно или составлена в виде стандартной разовой дозы.
Дополнительные варианты осуществления относятся к применению метазоламида при лечении заболеваний печени, таких как NAFLD, например, NAFL или NASH, сопровождающийся или не сопровождающийся фиброзом.
Согласно некоторым вариантам осуществления метазоламид вводят пациенту в количестве менее 100 мг в сутки, например примерно 90, 85, 80, 75, 70, 65, 60, 55 или 50 мг в сутки, в виде однократной дозы или дробной дозы.
Согласно некоторым вариантам осуществления антидиабетическое средство представляет собой сенсибилизатор инсулина, такой как метформин или его фармацевтически приемлемая соль, например, метформина гидрохлорид.
Краткое описание чертежей
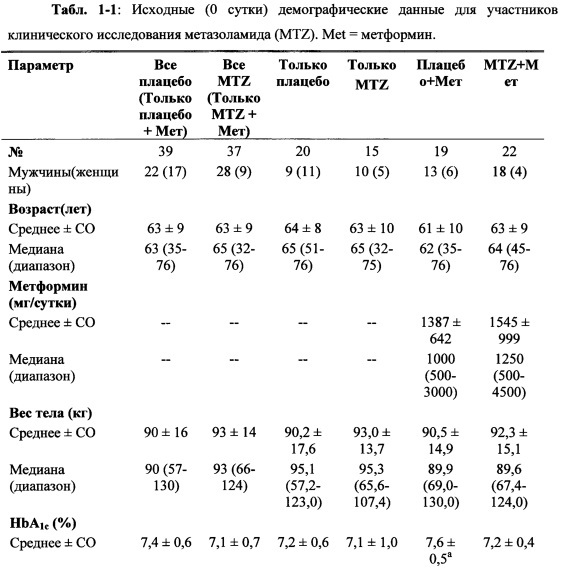
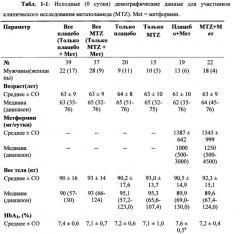
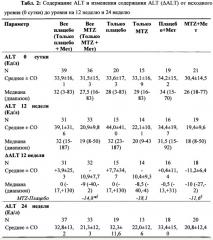
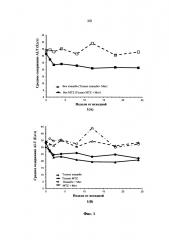
На фиг. 1 графически представлено воздействие лечения метазоламидом в виде снижения содержания сывороточной аланинаминотрансферазы (ALT) у больных сахарным диабетом, не получающих каких-либо других лекарственных средств против сахарного диабета или стабильно получавших метформин, по меньшей мере, в течение 3 месяцев до начала лечения метазоламидом.
На фиг. 2(A)-(D) представлено содержание липидов в печени у мышей db/db, получавших носитель.
На фиг. 3(A)-(D) представлено содержание липидов в печени у мышей db/db, получавших метазоламид.
Подробное описание изобретения
На протяжении всего настоящего описания и последующей формулы изобретения следует понимать, что, если контекст не подразумевает иное, слово «содержать» и его вариации, такие как «содержит» и «содержащий», будут означать включение указанного целого числа или стадии или группы чисел, но не исключение любого другого целого числа или стадии или группы чисел.
На протяжении всего настоящего описания и последующей формулы изобретения, если контекст не подразумевает иное, следует понимать, что выражение «состоящий по существу из» и его вариации, такие как «состоит по существу из», указывают, что указанный(е) элемент(ы) является/являются существенным(и), т.е. неотъемлемым(и) элементом(ами) настоящего изобретения. Выражение допускает присутствие других, неуказанных, элементов, которые значительно не влияют на характеристики настоящего изобретения, однако исключает дополнительные неуказанные элементы, которые повлияли бы на основные и новые характеристики определяемого способа.
Формы единственного числа включают аспекты множественного числа, если контекст однозначно не подразумевает иное.
Термин «изобретение» включает все аспекты, варианты осуществления и примеры, описанные в настоящем документе.
В настоящем документе предполагается, что у пациента могут иметь место нормальное или повышенное содержание ALT. Согласно некоторым вариантам осуществления у пациента присутствует повышенное содержание ALT, причем содержание, по меньшей мере, превышает верхнюю границу нормы (ULN), т.е. примерно ≥50 Ед/л. Примеры повышенного содержания ALT включают таковые в диапазоне примерно 50-100 Ед/л (например, примерно 70 Ед/л или более) или примерно 100-200 Ед/л или примерно 250-500 Ед/л. При тяжелом или развернутом заболевании печени содержание ALT может превышать 1000 или 2000 Ед/л, т.е. повышенное содержание ALT может примерно в 1, 5, 2-3 или 4-5 или 10-20, или 50-100 раз превышать ULN. Тем не менее, даже пациенты с нормальным содержанием ALT могут иметь первопричинное заболевание или дисфункцию печени. Согласно настоящему изобретению пациент может иметь или не иметь повышенное содержание ALT.
Предполагается, что термин «дисфункция печени», используемый в настоящем документе, охватывает присутствие печеночного заболевания (заболевания печени), при котором может быть повреждена ткань печени и/или при котором нарушена нормальная функция печени, и включает следующие состояния: NAFLD (такая как стеатоз (NASH, сопровождающийся повышенным содержанием липидов в печени и NASH, сопровождающийся фиброзом), цирроз, гепатит (например, B или C), стеатогепатит, поражение печени алкоголем, токсинами или лекарственными препаратами, воспаление, некроз и фиброз печени, острую печеночную недостаточность и гепатоцеллюлярную карциному. Согласно некоторым вариантам осуществления настоящее изобретение, таким образом, относится к лечению или профилактике дисфункции печени. Пациент, страдающий дисфункцией печени, может манифестировать (проявлять симптомы, такие как повышенное содержание ALT) дисфункцию печени, или, с другой стороны, не манифестировать симптомы. Наличие заболевания печени может быть установлено с помощью способов, известных для этой цели в настоящей области техники, например, тестирования на повышенное содержание ферментов печени (например, ALT и/или аспартаттрансаминазу (AST)) и/или биопсии печени и/или методов визуализации, таких как ультразвуковое исследование, ядерный магнитный резонанс и компьютерная томография. Таким образом, согласно некоторым вариантам осуществления, настоящее изобретение относится к лечению или профилактике заболеваний печени, таких как описанные в настоящем документе, у пациента, например, к лечению NAFLD.
Предполагается, что термин «лечение дисфункции или заболевания печени» включает ослабление, остановку или замедление прогрессирования, обращение или иное улучшение функции печени или патологии или любого(ых) другого(их) симптома(ов), связанного(ых) с первопричинным состоянием.
В настоящем документе термин «повышенное содержание липидов в печени» включает содержание примерно или более 55 мг/г печени, или более, чем примерно 5% печеночной ткани.
Метазоламид одобрен для применения в лечении глазных состояний, при которых снижение внутриглазного давления, вероятно, будет обеспечивать терапевтическое преимущество, как, например, при хронической открытоугольной глаукоме, вторичной глаукоме и перед операцией при острой закрытоугольной глаукоме, когда желательно снижение внутриглазного давления до операции. Метазоламид оказывает воздействие при глазных состояниях путем ингибирования фермента карбоангидразы; однако, по-видимому, это не является механизмом, ответственным за его активность в качестве сенсибилизатора инсулина при сахарном диабете. Терапевтически эффективная (ингибирующая карбоангидразу) доза метазоламида, снижающая внутриглазное давление, находится в диапазоне от 50 мг до 100-150 мг, 2 или 3 раза в сутки, то есть от 100 до 450 мг в сутки. При применении количеств, эффективных для ингибирования карбоангидразы, может возникать некоторый метаболический ацидоз и дисбаланс электролитов, но чрезмерный ацидоз, который может приводить к симптомокомплексу недомогания, усталости, снижения массы тела, депрессии и анорексии, может возникать при величинах доз на нижнем крае стандартного диапазона доз (Epstein and Grant, Arch. Opthamol., 95, 1380, 1977). Хотя метазоламид зачастую описывается как мочегонное средство, он обладает лишь слабой и кратковременной диуретической активностью, и на маркировке продукта специально указано, что он не должен применяться в качестве мочегонного средства.
В соответствии с настоящим изобретением, метазоламид вводят в количестве, эффективном для достижения желаемого уровня терапевтического лечения или профилактики, например, в количестве, эффективном для снижения содержания ALT и/или лечения или профилактики дисфункции печени, в соответствии с требуемым режимом дозирования, определяемым лечащим врачом. Согласно некоторым вариантам осуществления вводимого количества также достаточно для снижения содержания глюкозы в крови или поддержания нормального или требуемого содержания глюкозы в крови, либо отдельно, либо в сочетании с одним или несколькими антидиабетическими средствами, например, синергическим или аддитивным образом с одним или несколькими антидиабетическими средствами. Согласно некоторым вариантам осуществления терапевтические эффекты метазоламида, описанные в настоящем документе, могут быть достигнуты с помощью таких величин доз, не допускающих клинически значимого ингибирования карбоангидразы или минимизирующих его, как требующиеся для терапевтического лечения глазных состояний, а также применяемые дозы не допускают или минимизируют клинически значимый ацидоз, который может сопровождать стандартные режимы дозирования, эффективные для ингибирования карбоангидразы. Таким образом, согласно некоторым вариантам осуществления метазоламид предпочтительно вводят пациенту в дозе менее 100 мг в сутки. Согласно дополнительным вариантам осуществления метазоламид вводят в дозе примерно 90, 85, 80 или 75 мг в сутки или менее, или примерно 70, 65, 60, 55 или 50 мг в сутки или менее. Согласно другим дополнительным вариантам осуществления метазоламид вводят в дозе примерно 40 мг в сутки или менее. Согласно дальнейшим вариантам осуществления метазоламид вводят в дозе примерно 30 мг в сутки или менее. Согласно дальнейшим вариантам осуществления метазоламид вводят в дозе примерно 25 мг в сутки или менее. Согласно другим дополнительным вариантам осуществления метазоламид вводят в дозе примерно 20 мг в сутки или менее, например примерно 15, 10 или 5 мг в сутки. Введение любой из этих величин доз могут осуществлять один раз в сутки, в виде однократной дозы или дробной