Способ гетеротопической тонкокишечной пластики мочевого неоцистиса
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к хирургии и урологии, онкоурологии, и может быть использовано при проведении гетеротопической тонкокишечной пластики мочевого неоцистиса низкого внутрипросветного давления из изолированного W-образного сегмента подвздошной кишки. Для этого проксимальный и дистальный участки сегмента оставляют недетубуляризированными по 10 см каждый. Расположенные между ними два участка кишки по 20 см вскрывают путем рассечения кишки по противобрыжеечному краю. Затем сшивают задние стенки кишки однорядным узловым швом. Формирование резервуара начинают со сшивания обращенных друг к другу краев рассеченной кишки в состоянии умеренного натяжения по длине и ширине непрерывным швом рассасывающейся нитью. Формируют переднюю стенку резервуара с имплантацией мочеточников. Для этого в дистальном недетубуляризированном участке подводят дистальные концы мочеточников с наложением антирефлюксных пузырномочеточниковых анастомозов. При формировании стомы конец проксимального недетубуляризированного участка выводят через разрез в левой подвздошной области. Способ обеспечивает повышение качества жизни больных за счет формирования мочевого пузыря достаточной емкости, а также уменьшение количества осложнений в отдаленном послеоперационном периоде за счет изменения формы мочевого резервуара из цилиндрической в шаровидную в достаточно ранние сроки послеоперационного периода, уменьшение риска возникновения трофических нарушений стенки мочеточника, что снижает риск такого осложнения, как несостоятельность уретеро-кишечных анастомозов, а также позволяет исключить пузырно-мочеточниковый рефлюкс. 7 ил., 2 пр.
Реферат
Данное изобретение относится к медицине, к хирургии и урологии, а именно к онкоурологии, в частности, к способам и технике гетеротопической тонкокишечной пластики мочевого неоцистиса.
Известны способы отведения мочи из сформированного кишечного резервуара, предложено большое количество методик с использованием различных органов или их сегментов. Известны способы (М. Camey, 1979; R.E. Hautmann, 1988; N. Kock, 1980 и др.) создания гетеротопического мочевого пузыря из сегмента подвздошной кишки, заключающиеся в том, что после пересадки мочеточников противоположный конец артифициальный мочевой пузырь выводится на переднюю брюшную стенку. С целью улучшения качества жизни пациентов, продолжался поиск и разработка новых способов позволяющих больному избавиться от мочеприемников. Одним из необходимых условий явилось создание низкого внутрипросветного давления в мочевом резервуаре, что решилось за счет придания резервуару сферической формы. Впервые резервуар низкого давления предложил М. Camey в 1979 году (Camey М. L'entero-cystoplastie avec cystoprostatectomie totale pour cancer de la vessie / M. Camey, A. LeDuc // Ann Urol (Paris). - 1979. - Vol. 13. - P. 114), представив способ U-образного тубулярного резервуара называемого Camey I. Основные принципы резервуара низкого давления: геометрия/физика резервуара, функциональное преимущество детубулязированного резервуара, биология детубуляризации (Hautmann R.E. Urinary diversion: ileal conduit to neobladder // J. Urol. - 2003. - Vol. 169. - P. 834-842).
Послеоперационные осложнения наблюдаются у 15-20% больных в раннем послеоперационном периоде. Наиболее частые осложнения: подтекание мочи, миграция мочеточниковых стентов в резервуар, острый пиелонефрит, кишечная непроходимость. Среди поздних осложнений, встречающихся у 20-30% больных, наиболее частыми являются нарушения со стороны сформированных клапанов - дезинвагинация клапанов, укорочение инвагината, подтекание мочи из-за точечных фистул в области наложения скрепок аппаратного шва, рефлюксы мочи, стенозы уретероилеальных соустий, гидронефроз, параилеостомические грыжи, камнеобразование в резервуаре, сложность катетеризации, технически сложной среди различных методов отведения мочи (Матвеев Б.П. Рак мочевого пузыря / Б.П. Матвеев, К.М. Фигурин, О.Б. Карякин // - М. - 2001. - С. 243).
Наиболее близким аналогом предлагаемого способа создания мочевого неоцистиса является оригинальная методика формирования резервуара низкого внутрипросветного давления для гетеротопического отведения мочи, предложенная С.А Красным с соавт. (Красный С.А. Новый метод формирования континентного гетеротопического резервуара после цистэктомии / С.А. Красный, О.Г. Суконко, С.Л. Поляков // Вместе против рака [Электронный ресурс]. Электронный журнал. - 2007. - http://netoncology.ru/view.php?id=877). Рассеченный сегмент кишки укладывается в виде буквы W, прилежащие края разрезов сшивают между собой непрерывными обвивными швами. Затем ушивают переднюю стенку резервуара. Мочеточники анастомозируются с дистальным концом изолированной кишки, проксимальный конец используется для формирования клапана и стомы. Левый мочеточник проводится на правую сторону забрюшинно ниже места отхождения A. mesenterica inferior перед аортой и нижней полой веной. Концевые отрезки мочеточников рассекаются вдоль на протяжении 1,5 см. В дистальном конце тонкокишечного сегмента по противобрыжеечному краю парамедиально производится продольный разрез для правого мочеточника длиной 1,5 см. Края рассеченного правого мочеточника сшиваются с краями продольного разреза путем наложения непрерывного серозомышечного шва, при этом шов начинается от проксимального конца анастомоза, где захватывается только незначительное количество ткани для предотвращения сужения просвета мочеточника. Анастомоз между левым мочеточником и дистальным концом изолированного сегмента кишки накладывается по типу "конец в конец". Мочеточниковые катетеры вводятся до лоханок, фиксируются быстро рассасывающейся нитью и проводятся через тубулярный сегмент кишки по направлению к кишечному резервуару, а затем выводятся наружу через проксимальный отрезок кишки и стому. Для формирования клапана в проксимальном отрезке кишки накладывается 6 одиночных серозомышечных швов путем трех последовательных проколов стенки кишки с интервалом 1 см. После завязывания нитей образуется губовидный клапан. Далее формируется стома в области пупка со сформированным клапаном.
Основными недостатками данного способа пластики являются:
- из-за постоянного подтекания мочи частыми являются парастомальные дерматиты, а стремление больных обтурировать стому для уменьшения подтекания мочи приводит к формированию мочевых свищей;
- недостаточная емкость резервуара для мочи из-за постоянного перистальтического сокращения его, сложность катетеризации;
- другими недостатками известных способов является избыточная мобилизация и травматизация мочеточников;
- техническая сложность формирования мочевого пузыря, а также длительность выполнения оперативного пособия;
- нарушение выделительной функции почек, частые воспалительные осложнения в почках.
Задачей данного изобретения является повышение качества жизни больных за счет формирования мочевого пузыря достаточной емкости, уменьшение количества осложнений в отдаленном послеоперационном периоде за счет выполненной формы резервуара.
Новизной предлагаемого способа является возможность не выделения мочеточников в проксимальном направлении, выполненные по антирефлюксной методике неоуретероцистоанастомозы, позволяющие исключить пузырно-мочеточниковый рефлюкс, способ относительно прост и надежен, позволяет поддерживать на достаточно высоком уровне качество жизни больных после радикальных органоуносящих операций мочевого пузыря и органов малого таза, методика является оригинальной, позволяет расширить арсенал хирургических методик пластики мочевого пузыря.
Решение поставленных технических задач достигается заявляемым новым способом гетеротопической тонкокишечной пластики мочевого пузыря и не выделением мочеточников в проксимальном направлении, выполненные по антирефлюксной методике неоуретероцистоанастомозы позволяющие исключить пузырно-мочеточниковый рефлюкс. Из W-образного сегмента подвздошной кишки путем рассечения всех слоев кишки по противобрыжеечному краю, в состоянии умеренного натяжения по длине и ширине рассеченные и обращенные друг к другу края обоих 2х колен сшивают непрерывным швом, формируя кишечный лоскут, который затем складывают в большой резервуар, сшивая края кишечного лоскута. В дистальном недетубуляризированном участке мочевого пузыря подводят дистальные концы мочеточников с наложением антирефлюксных пузырно-мочеточниковых анастомозов. При формировании стомы проксимальный конец недетубуляризированного участка мочевого пузыря выводится через разрез в левой подвздошной области.
Предлагаемый способ формирования антирефлюксного пузырно-мочеточникового анастомоза проводят следующим образом:
выкраивают 2 площадки на дистальном недетубуляризированного участка мочевого пузыря путем удаления мышечной оболочки 40 × 5-7 мм и мочеточники укладывают до середины площадок и фиксируются отдельными швами у проксимального края. Затем вскрывают просвет кишки и формируют анастомоз. Для этого перед сшиванием передней губы анастомоза, мочеточники интубируют полихлорвиниловой трубкой, а на проксимальный и дистальный край площадки накладывают отдельные лигатуры и при подтягивании за нити производят инвагинацию дистального конца каждого мочеточника в просвет мочевого пузыря. Способ формирования кишечного трансплантанта для создания мочевого неоцистиса осуществляют с помощью следующей методики.
Выполняют срединную лапаротомию от мечевидного отростка до лобка. Производят радикальную цистпростатвезикулэктомию по общепринятой методике, с расширенной подвздошно-тазовой лимфаденэктомией и сохранением запирательного нерва и яичковых сосудов. На расстоянии 20 см от илеоцекального угла (обязательное сохранение a. ileocolica), с использованием сшивающего аппарата «NTLS», выкраивается сегмент подвздошной кишки длиной 60 см на сосудистой ножке. Выкроенный сегмент кишки складывается в виде буквы W, делится на участки - в проксимальном и дистальном участках по 10 см каждый и между ними два участка По 20 см. Непрерывность кишечника восстанавливается посредством наложения тонкокишечного анастомоза «бок-в-бок» аппаратным швом. Проксимальный и дистальный концы трансплантата прошиваются сшивающим аппаратом «NTLS» и дополнительно накладывается кисетный шов.
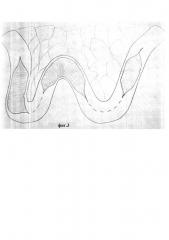
Отступив в проксимальном и дистальном участках по 10 см, производят вскрытие W-образного сегмента подвздошной кишки путем рассечения всех слоев кишки по противобрыжеечному краю. Формирование тонкокишечного (артифициального) мочевого пузыря начинают путем сшивания задних стенок рассеченной кишки однорядным узловым швом. В состоянии умеренного натяжения по длине и ширине рассеченные и обращенные друг к другу края обоих 2х колен сшивают непрерывным швом, рассасывающейся нитью. Сформированный кишечный лоскут затем складывают в большой резервуар, сшивая края кишечного лоскута создают переднюю стенку мочевого пузыря. Путем сшивания задних стенок рассеченной кишки, а затем сшиванием передней стенки, формируют резервуар для мочи с низким давлением.
После предварительной интубации, мочеточники имплантируют по отдельности в дистальном недетубуляризированного участка кишечного пузыря по антирефлюксной методике. Суть ее заключается в следующем: на дистальном недетубуляризированном участке кишечного мочевого пузыря выкраивают площадку путем удаления серозно-мышечной оболочки 40 × 5-7 мм. Мочеточник укладывают до середины площадки и фиксируют отдельными швами у ее проксимального края. Затем вскрывают просвет кишки и формируют анастомоз. Перед сшиванием передней губы анастомоза, мочеточник интубируют. На проксимальный и дистальный край площадки накладывают отдельные лигатуры, при подтягивании за нити, производят инвагинацию дистального конца мочеточника в просвет кишки. Аналогично выполняют анастомоз со вторым мочеточником. Мочеточниковые интубаторы вводятся до лоханок, проводятся через тубулярный сегмент кишки по направлению к кишечному резервуару, а затем выводятся наружу через проксимальный отрезок кишки и стому.
Далее при формировании стомы проксимальный конец недетубуляризированного участка мочевого пузыря выводят через разрез в левой подвздошной области. Через стому в резервуар устанавливают дренаж, который промывают с эвакуацией всего содержимого. В правой и левой подвздошных областях через проколы устанавливают силиконовые дренажные. Операционная рана ушивается наглухо.
Существенным отличием гетеротопической тонкокишечной пластики мочевого неоцистиса является создание антирефлюксного механизма, наряду с «сухой» хронически, безопасно дренируемой энтеростомой.
Данный способ гетеротопической тонкокишечной пластики мочевого неоцистиса пониженного давления имеет следующие преимущества:
- создает условия для хронической катетеризации мочевого пузыря;
- обеспечивает безопасность и простоту в установке и извлечении в домашних условиях самими больным катетера;
- исключает подтекание мочи из резервуара («сухая» стома) при удалении из него катетера;
- расположение стомы позволяет пациентам самостоятельно ухаживать за резервуаром;
- формирование передней стенки мочевого неоцистиса (резервуара) происходит ассиметрично, что приводит к изменению формы мочевого неоцистиса (резервуара) из цилиндрической в шаровидную в достаточно ранние сроки послеоперационного периода, данный процесс обусловлен растяжением стенок;
- создание уретеро-кишечных анастомозов на проксимальном недетубуляризированном участке кишечного мочевого неоцистиса (резервуара) исключает необходимость протяженного выделения мочеточников, поскольку при этом происходит подведение «участка» мочевого пузыря;
- отсутствие выделения излишне большого участка мочеточников, перед выполнением неоуретероцистоанастомозов, позволяет снизить трофические нарушения стенки мочеточника, что снижает риск такого осложнения как несостоятельность уретеро-кишечных анастомозов.
Клинический пример 1
Больной Б. (73 лет), поступил на лечение в онкоурологическое отделение ГБУЗ МО «МООД» 10.09.2014 г. с жалобами на общую слабость, дизурию, макрогематурию.
Из анамнеза известно, что считает себя больным с января 2014 г, когда впервые отметил примесь крови в моче. Обследован по месту жительства. Находился с 04.04.2014 г. по 14.04.2014 г. онкоурологическом отделении ГБУЗ МО «МООД». Пациенту планировалось проведение специального лечения в виде неоадъювантной химиотерапии. Учитывая общее состояние, клинические данные и низкие гематологические показатели, характеризующие анемию средней степени тяжести, принято решение отложить проведение химиотерапии до восстановления и стабилизации гематологических показателей, а также улучшения общего состояния. Проведена гемостимулирующая терапия, трансфузия эритроцитарной массы и плазмы крови, терапия эритропоэтинами, общеукрепляющая терапия.
В последующем находился на стационарном лечении с 23.05.2014 г. по 10.06.2014 г. онкоурологическом отделении ГБУЗ МО «МООД», где с 03.06.2014 г. по 10.06.2014 г.: проводился 1 курс ПХТ по схеме GP.
Расчет дозы препаратов на S-тела 2,0 м2 (рост - 178 см, вес - 78 кг) ИМТ 24,6 кг/м2
Креатинин 92 мкмоль/л Клиренс креатинина 80,15 мл/мин
Снижения дозы нефротоксичных препаратов не требуется
Гемцитабин 1000 мг/м2 × 2,0 м2 = 2000 мг внутривенно капельно в 1 и 8 дни
Получить по требованию 4000 мг для 2-х введений
Цисплатин 50 мг/м2 × 2,0 м2 = 100 мг внутривенно капельно в 1 день
Антиэметогенная терапия.
10.09.2014 г. Направлен в онкоурологическое отделение ГБУЗ МО «МООД» с целью дообследования и определения дальнейшее тактики лечения.
Цистоскопия (по месту жительства): 2/3 мочевого пузыря занимает грубо ворсинчатое образование, исходящее из левой боковой стенки. Произведена биопсия.
Патолого-гистологическое исследование ГБУЗ МО «МООД» №12580 от 02.04.2014 г.: Уротелиальная карцинома низкой степени злокачественности.
УЗИ от 09.04.2014 г.: В области левой боковой стенки мочевого пузыря определяется опухолевидное образование размером 67 × 48 × 49 мм, с неровным контуром. Гидрокаликоз левой почки. Аденома предстательной железы.
Rg - скопия органов грудной клетки (1,9 мЗв) от 09.04.2014 г.: Легочная тень прозрачна. Легочный рисунок усилен, деформирован. Корни не расширены. Диафрагма расположена обычно. Синусы свободны. Аорта расширена. Сердце расширено влево.
УЗИ от 09.04.2014 г.: Очаговые и диффузные изменения печени не обнаружены. Предстательная железа с ровными четкими контурами, V - 35,2 см3, В области левой боковой стенки мочевого пузыря определяется опухолевидное образование размерами 67 × 48 × 49 мм с неровными контурами. Гидрокаликоз левой почки. Рак мочевого пузыря.
Динамическая нефросцинтиграфия от 10.04.2014 г.: Умеренное нарушение перфузии правой почки. Нарушение легкой степени скорости клубочковой фильтрации обеими почками. Умеренное нарушение фильтрационной функции обеих почек. Нарушение эвакуаторной функции левой почки по обструктивному типу. Умеренное нарушение эвакуаторной функции правой почки.
ЭхоКГ от 18.04.2014 г.: ФВ ЛЖ 62,4%
МРТ органов малого таза от 06.06.2014 г.: MP картина новообразования мочевого пузыря с инвазией в паравезикальную клетчатку и прорастанием устья левого мочеточника, с возможным вовлечением устья правого мочеточника, двухстороннее увеличение паховых и подвздошных лимфоузлов.
УЗИ от 26.05.2014 г.: В области левой боковой стенки мочевого пузыря определяется опухоль с размерами 81×47×49 мм. Диффузные изменения печени и поджелудочной железы. Гидрокаликоз левой почки.
Ренография от 26.05.2014 г.: Нарушение уродинамики обеих почек по обструктивному типу (справа частичная обструкция).
Диагноз клинический: Рак мочевого пузыря III ст., T3N0M0 Состояние в процессе химиотерапии, после 1 курса ПХТ по схеме GP.
Осложнения: Анемия I.
Сопутствующие заболевания: ИБС. АКС. Гидрокаликоз левой почки. Аденома предстательной железы.
Больной поступил с клинической картины макрогематурии. Проведение гемостатической терапии в течении 2 дней без эффекта (Гемоглобин крови 69 г/л). Учитывая возраст больного, продолжающуюся гематурию, стадию заболевания 12.09.2014 г. выполнено оперативное лечение в объеме радикальной цистпростатэктомии, аппендэктомии, расширенной подвздошно-тазовой лимфаденэктомии, формирование гетеротопической тонкокишечной пластики мочевого неоцистиса по предложенной методике.
Предварительно интубированные мочеточники имплантированы по антирефлюксной методике. Послеоперационный период протекал без осложнений. Швы сняты на 9 сутки, рана зажила первичным натяжением. На 14-е сутки после оперативного вмешательства выполнена резервуарограмма, по результатам которой определено, что кишечный мочевой резервуар герметичен, затеков контрастного вещества не выявлено.
По данным патологогистологического заключения удаленного мочевого пузыря, предстательной железы и семенных пузырьков: В стенке мочевого пузыря и ткани из области шейки рост уротелиального рака низкого потенциала злокачественности с инвазией в стенки. В стенке ушитого участка семенных пузырьков и края резекции мочеточников опухолевого роста не обнаружено.
Диагноз после оперативного лечения: Рак мочевого пузыря III ст., T3N0M0. Состояние после химиотерапии, после 1 курса ПХТ по схеме GP.
Осложнения: Анемия I.
Сопутствующие заболевания: ИБС. АКС. Гидрокаликоз левой почки. Аденома предстательной железы.
Удаление мочеточникового интубатора слева осуществлялось на 13-е сутки, удаление мочеточникового интубатора справа на 14-е сутки. Спустя 15 суток после операции больной самостоятельно осуществлял тренировку мочевого резервуара. С 18 суток после оперативного вмешательства катетер Фолея удален из мочевого неоцистиса(резервуара), в последующем больной выполнял аутокатетеризацию мочи до 100 мл, каждые 2 часа. В эти промежутки подтекание мочи на переднюю брюшную стенку не отмечено. Пациент был выписан на 26-е сутки после операции.
При плановом обследовании через 6 месяцев, емкость мочевого неоцистиса (резервуара) составила 350 мл, пациент самостоятельно выполнял аутокатетеризацию мочевого неоцистиса (резервуара). Периодически использовал мочеулавливатель, а также периодически за счет повышения внутрибрюшного давления осуществлял самостоятельное «мочеиспускание» через стому через 2-3 часа.
Данный клинический пример показывает, что континенция мочи позволяет адаптировать пациентов к повседневной жизни и улучшить ее качество, несмотря на отсутствие естественных механизмов акта мочеиспускания.
Клинический пример 2
Больной А. (74 года), поступил 26.05.2014 на лечение в III урологическое отделение ГКБ №50 с жалобами на периодическую примесь крови в моче.
Из анамнеза известно, что с 13.04.2014 г. по 25.04.2014 г. находился на лечении в ГКБ №20 в связи с гематурией. При поступлении гематурия была купирована, проводилась комплексная гемостатическая, антибактериальная, противовоспалительная кардиотропная терапия. 21.04.2014 г. выполнена цистокопия, биопсия мочевого пузыря. По результатам которой определяется умереннодифференцированный переходноклеточный рак с распадом, хронический активный железистый цистит с гнездами Брунна. Послеоперационный период протекал без особенностей, выписан с рекомендациями под наблюдение онкоурологом по месту жительства. Поступил в III урологическое отделение с целью дообследования и определения дальнейшее тактики лечения.
Данные дополнительных исследований:
RW, HBS, HCV, ВИЧ (14.04.2014 г.) - отрицат.
Гр. крови (14.04.2014): В (III) третья Rh (+) полож., Kell. отр.
ПСА общ. (14.04.2014): 1,49 нг/мг.
ЭКГ (13.04.2014): Синусовая тахикардия с ЧСС 104 уд. в мин. Нормальное положение ЭОС. Признаки перезагрузки правого предсердия. Гипертрофия левого желудочка с умеренными изменениями и недостаточностью кровоснабжения миокарда в боковой стенке левого желудочка.
УЗИ мочевого пузыря (15.04.2014): Мочевой пузырь туго наполнен (содержит около 300 мл мочи), обычной формы, симметричен. По правой боковой стенке (на 9 часах) визуализируется овоидной формы гипоэхогенное образование размерами около 21×14 мм с признаками инфильтративного роста, хорошо васкуляризированное в режиме ЦДК. Также по правой боковой стенке (7 часах) с переходом на заднюю стенку определяется гипоэхогенное образование размерами 20×19 мм, выбухающее в просвет, имеющее неоднородную структуру с единичными кальцификатами, хорошо васкуляризированное в режиме ЦДК. На остальных участках стенка пузыря тонкая, содержимое его гомогенное, на фоне которого в области верхушки определяется эхопозитивное образование наибольшим размером около 25 мм - вероятнее всего пузырьки газа. Заключение: УЗ-картина объемного образования мочевого пузыря.
МРТ органов малого таза с контрастированием (18.04.2014): По характеру кривых накопления контрастного препарата в определяемом объемном образовании по минимум четырем таргетным точкам можно сделать вывод об доброкачественной гиперплазии, которое необходимо коррелировать с данными гистологического исследования.
Обзорный снимок органов грудной клетки (13.04.2014): Пневмосклероз. Эмфизема легких.
Обзорный снимок органов мочевой системы (13.04.2014): Теней, подозрительных на конкремент, не выявлено.
Гистологическое заключение №46997-42 от 22.04.2014: 1. Умереннодифференцированный переходноклеточный рак с распадом. 2. Умеренно переходноклеточный рак. 3. Хронический активный железистый цистит с гнездами Брунна.
Пересмотр готовых гистологических препаратов №46997-47042/14: Фрагменты уротелиального рака мочевого пузыря 3 (из 3) степени клеточной анаплазии, высокой степени злокачественности, с инвазией в подслизистый и мышечный слои; отдельно присланы фрагменты ткани предстательной железы, в двух фрагментах определяются фокусы уротелиального рака. Врач Ковылина М.В. от 20.05.2014 г.
Терапевт (13.04.2014): ИБС. Атеросклеротический кардиосклероз. НК 1 ст. Артериальная гипертензия III ст., риск 4.
УЗИ мочевыделительной системы (26.05.2014): Расположение почек обычное. Паренхима правой почки 18 мм, с множественными кистами с максимальным диаметром 53 мм. Чашечки не расширены, лоханка не расширена. Левая паренхима почки 17 мм, с множественными кистами с максимальным диаметром 88 мм. Чашечки и лоханка не расширены. Мочевой пузырь содержит 60 мл мочи. Простата не видна. Заключение: Множественные кисты почек.
ЭГДС (28.05.2014): Смешанный гастрит.
Фиброцистоскопия (27.05.2014): Содержимое мочевого пузыря неоднородное. Слизистая диффузно гиперемирована, сосудистый рисунок усилен. Устья мочеточников щелевидные, ритмично сокращаются. По всей слизистой мочевого пузыря определяется множество бугристых, мелковорсинчатых образований. Картина тотального поражения слизистой мочевого пузыря.
Диагноз клинический: Рак мочевого пузыря T2bNxMx.
Сопутствующие заболевания: ИБС. Атеросклеротический кардиосклероз. НК 1 ст. Артериальная гипертензия III ст., риск 4. Смешанный гастрит. Кисты почек.
Учитывая множественный рост опухоли (тотальное поражение мочевого пузыря), высокий риск прорастания за пределы мочевого пузыря, метастазирование опухоли, а также возраст пациента, риск анестезиологического пособия, с целью избавление больного от опухоли мочевого пузыря, профилактики диссеменации процесса решено выполнить оперативное лечение в объеме радикальной цистпростатвезикулэктомии, аппендэктомии, расширенной подвздошно-тазовой лимфаденэктомии, формирование гетеротопической тонкокишечной пластики мочевого неоцистиса по предложенной методике.
Протокол операции. Под комбинированной анестезией, произведена средне-нижнесрединная лапаротомия. Обработка операционного поля. Произведена средне-нижнесрединная лапаротомия. При ревизии печень пальпаторно не изменена. Тонкая и толстая кишки - без особенностей. Выделены правый и левый мочеточники в нижней трети, визуально не расширены. Выполнена тазовая и подвздошная лимфаденэктомия с иссечением париетальной брюшины в области наружных подвздошных сосудов справа и слева. Выделены боковые поверхности мочевого пузыря, верхние пузырные артерии пережаты, пересечены, перевязаны. Гемостаз по ходу операции. Дорзальный венозный комплекс простаты прошит по общепринятой методике. Уретра пересечена дистальней предстательной железы. Гемостаз - сухо. Мочеточники пересечены в нижней трети. Выполнена цистпростатэктомия.
По уретре в полость малого таза установлен катетер Фолея №20 Fr/Ch, баллон раздут на 20 мл. Аппендикс визуально не изменен. Выполнена антеградная аппендэктомия с погружением культи в кисетный и Z-образные швы. В левый мочеточник по струне установлен стент №8 Fr/Ch. По стенту поступает светлая моча. В правый мочеточник по струне установлен стент №8 Fr/Ch. По стенту поступает светлая моча. Из петли подвздошной кишки длиной около 40 см (длинна полуокружности 3 см, планируемый объем резервуара 350 мл), предварительно резецированной на уровне 25 см от илеоцекального угла (обязательное сохранение a. ileocolica), с использованием сшивающего аппарата «NTLS», выкроен сегмент подвздошной кишки на сосудистой ножке. Непрерывность кишечника восстановлена посредством наложения тонкокишечного анастомоза «бок-в-бок» аппаратным швом. Проксимальный и дистальный концы трансплантата прошивают аппаратом «NTLS» и дополнительно накладывают кисетный шов.
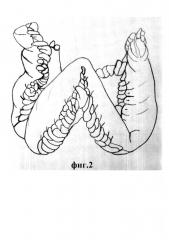
Выкроенный сегмент кишки сложен в виде буквы W, разделен на участки - в проксимальном и дистальном участках по 10 см каждый и между ними два участка по 20 см. Отступив в проксимальном и дистальном участках по 10 см, произведено вскрытие W-образного сегмента подвздошной кишки путем рассечения всех слоев кишки по противобрыжеечному краю.
Тонкокишечный (артифициальный) мочевой пузырь сформирован путем сшивания задних стенок рассеченной кишки однорядным узловым швом. В состоянии умеренного натяжения по длине и ширине рассеченные и обращенные друг к другу края обоих 2х колен сшиты непрерывным швом, рассасывающейся нитью. Сформированный кишечный лоскут сложен в большой резервуар, сшиты края кишечного лоскута, создана передняя стенка мочевого пузыря. Путем сшивания задних стенок рассеченной кишки, а затем сшиванием передней стенки, сформирован резервуар для мочи с низким давлением.
Мочеточники, после предварительной интубации, имплантированы по антирефлюксной методике на проксимальном недетубуляризированном участке кишечного мочевого неоцистиса (резервуара).
Далее при формировании стомы проксимальный конец недетубуляризированного участка мочевого пузыря выводится через разрез в левой подвздошной области. Через стому в резервуар устанавливается дренаж, который промывается с эвакуацией всего содержимого. Через проколы в правой и левой подвздошных областях установлены силиконовые дренажные трубки. Гемостаз - сухо. Кровопотеря 700 мл. Операционная рана ушита наглухо. Асептическая повязка.
Патолого-гистологическое исследование №209992-210016/14 от 09.06.14:
1) Мочевой пузырь с простатой.
Мочевой пузырь: Край резекции правого мочеточника без признаков дисплазии и опухолевого роста. Край резекции левого мочеточника без признаков дисплазии и опухолевого роста. В области шейки мочевого пузыря определяется рост уротелиального рака 3 (из 3) степени клеточной анаплазии инвазией в подслизистый слой, на отдельных участках уротелия определяется рост карциномы in situ.
В области передней стенки мочевого пузыря определяется рост уротелиального рака мочевого пузыря 3 (из 3) степени клеточной анаплазии с инвазией в подслизистый слой, выраженная десмопластическая реакция. В области дна и левой боковой стенки определяется инвазия. В области задней стенки определяется рост уротелиального рака 3 (из 3) степени клеточной анаплазии с инвазией в подслизистый слой. В паравезикальной клетчатке в области передней левой боковой стенки обнаружено 2 лимфатических узла диаметром 0,2 и 0,7 см. типичного гистологического строения без признаков опухолевого роста.
Простата: Простата с семенными пузырьками: в области нижней и средней части простаты с обеих сторон определяется рост ацинарной аденокарциномы. Степень дифференцировки по системе градации Глисона (3+3)-=6. Экстрапростатическая инвазия не определяется. Края резекции без признаков опухолевого роста. Дистальный край резекции(верхушка простаты) без признаков опухолевого роста.
2) Фрагменты жировой ткани без признаков опухолевого роста.
Гистологическое заключение: Уротелиальный рак мочевого пузыря 3 (из 3 степени) клеточной анаплазии с инвазией в подслизистый слой, мышечный слой, паравезикальную жировую клетчатку. Карцинома in citu мочевого пузыря. Аденокарцинома предстательной железы, степень дифференцировки по системе градации Глисона 3+3=6. Края резекции без признаков опухолевого роста. Врач-патоморфолог: Прилепская Е.А.
Диагноз после оперативного лечения: Рак мочевого пузыря T3bNoMo. Рак предстательной железы T2cNoMo.
Сопутствующие заболевания: ИБС. Атеросклеротический кардиосклероз. НК 1 ст. Артериальная гипертензия III ст., риск 4.
Фигуры 1-7 иллюстрируют заявляемый способ формирования кишечного трансплантата для создания мочевого неоцистиса:
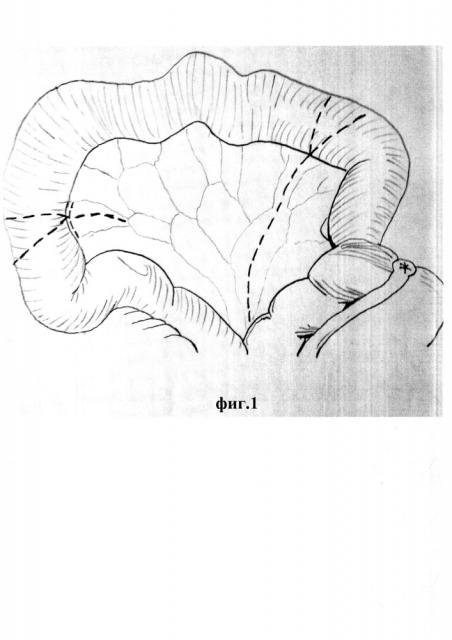
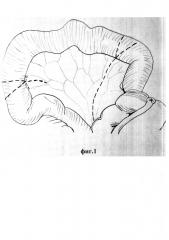
на фиг. 1 изображен выкроенный сегмент подвздошной кишки на сосудистой ножке;
на фиг. 2 изображен W-образный сегмента подвздошной кишки;
на фиг. 3 изображено вскрытие W-образного сегмента подвздошной кишки путем рассечения всех слоев кишки по противобрыжеечному краю;
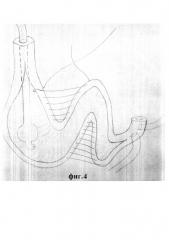
на фиг. 4 изображен сегмент подвздошной кишки в виде буквы W, рассеченной по противобрыжеечному краю, задние стенки кишки, обращенные друг к другу края обоих 2-х колен, сшитые непрерывным швом;
на фиг. 5 изображено сшивание краев кишечного лоскута для создания передней стенки мочевого неоцистиса;
на фиг. 6 изображена сформированная передняя стенка мочевого неоцистиса, проксимальный и дистальный участок передней стенки мочевого пузыря, ушитые однорядным узловым швом, с имплантированными мочеточниками;
на фиг. 7 изображен гетеротопический тонкокишечный мочевой неоцистис с имплантированными мочеточниками.
Способ гетеротопической тонкокишечной пластики мочевого неоцистиса имеет следующий положительный результат:
- повышение качества жизни больных за счет формирования мочевого пузыря достаточной емкости,
- уменьшение количества осложнений в отдаленном послеоперационном периоде за счет выполненной формы резервуара,
- устранение необходимости использования сшивающих аппаратов и синтетического материала при формировании клапана,
- низкая травматичность оперативного вмешательства при одновременном сокращении его длительности, а также за счет формирования антирефлюксного пузырно-мочеточникового анастомоза, предотвращающего пузырно-мочеточниковый рефлюкс.
Способ гетеротопической тонкокишечной пластики мочевого неоцистиса низкого внутрипросветного давления из изолированного сегмента подвздошной кишки, сложенного в виде буквы W, отличающийся тем, что проксимальный и дистальный участки сегмента оставляют недетубуляризированными по 10 см каждый, расположенные между ними два участка кишки по 20 см вскрывают путем рассечения кишки по противобрыжеечному краю; сшивают задние стенки кишки однородным узловым швом; формирование резервуара начинают со сшивания обращенных друг к другу краев рассеченной кишки в состоянии умеренного натяжения по длине и ширине непрерывным швом рассасывающейся нитью; формируют переднюю стенку резервуара с имплантацией мочеточников; для этого в дистальном недетубуляризированном участке подводят дистальные концы мочеточников с наложением антирефлюксных пузырномочеточниковых анастомозов, при формировании стомы конец проксимального недетубуляризированного участка выводят через разрез в левой подвздошной области.