Способ диагностики пищевода барретта у больных с осложненным течением гастроэзофагеальной рефлюксной болезни
Иллюстрации
Показать всеНастоящее изобретение относится к медицине и касается диагностики осложненного течения гастроэзофагеальной рефлюксной болезни (ГЭРБ), а именно формирования пищевода Барретта (ПБ). Сущность способа: у больных с ГЭРБ исследуют биоптат из измененной слизистой оболочки дистального отдела пищевода, определяя в нем методом протеомного профилирования такие белки, как: статмин 1, тиоредоксин, белок теплового шока 60-kDa, элонгационный фактор Тu, инорганическая пирофосфатаза, и при наличии паттерна, состоящего из всех 5 определяемых белков, диагностируют у пациента ПБ. Заявленный способ позволяет использовать минимальный объем исследуемого материала (1 фрагмент биопсии из зоны измененного эпителия пищевода), повысить точность диагностики ПБ у пациентов с осложненным течением ГЭРБ. 3 пр., 3 табл.
Реферат
Настоящее изобретение относится к медицине и найдет применение в гастроэнтерологии для диагностики осложненного течения гастроэзофагеальной рефлюксной болезни (ГЭРБ), а именно пищевода Барретта (ПБ).
В настоящее время ГЭРБ занимает ведущее место среди кислотозависимых заболеваний желудочно-кишечного тракта, имея рецидивирующее течение, высокую частоту формирования рефрактерных форм в ответ на кислотосупрессивную терапию и неблагоприятный медико-социальный прогноз (Ивашкин В.Т., Маев И.В., Трухманов А.С., 2011 г.). Медицинская значимость проблемы обусловлена высокой частотой осложненного течения ГЭРБ с формированием кишечной метаплазии эпителия дистального отдела пищевода, что в свою очередь сопряжено с высоким риском развития аденокарциномы пищевода [Ивашкин В.Т., 2010].
Распространенность ПБ среди взрослого населения составляет 8-10%. ПБ представляет собой заболевание, при котором выявляют метапластические изменения эпителия пищевода любой протяженности, характеризующейся присутствием цилиндрического эпителия (кишечной метаплазии). ПБ является облигатным предраковым состоянием пищевода. Хотя непосредственная причина метаплазии эпителия Барретта остается неясной, тем не менее, очевидным является тот факт, что она развивается на фоне ГЭРБ и связана с чрезмерным патологическим воздействием кислоты на слизистую оболочку (СО) пищевода. Исследования с использованием 24-часового pH-мониторирования показали, что у пациентов с кишечной метаплазией эпителия пищевода Барретта значительно увеличена частота гастроэзофагеальных рефлюксов и продолжительность пищеводного клиренса. Это может быть связано с нарушением пропульсивной сократительной функции мышц пищевода, развивающимся вследствие тяжелого эзофагита, а также с нарушением функции замыкательного аппарата кардии (http://heartburn.surgery.ru/barrett_esophagus/). Диагноз ПБ устанавливается только с учетом гистологического исследования биоптатов СО пищевода, полученных при проведении диагностической эзофагогастродуоденоскопии. ПБ выявляют в 15 раз чаще при морфологическом (гистологическом) исследовании биоптатов СО пищевода, чем при эндоскопическом осмотре пищевода, однако при оценке биопсийного материала возникают трудности его интерпретации (http://gastrohelp.od.ua/bolezni-pischevoda-pischevod-barretta-diagnostika-lechenie-c-1315_232.html). Диагностика ПБ предполагает морфологическое подтверждение наличия специализированного, перестроенного по кишечному типу, эпителия в дистальном сегменте пищевода. Если при гистологическом исследовании выявляются только клетки фундального или кардиального типов, следует говорить лишь о цилиндроклеточной метаплазии пищевода, а не о ПБ, так как эти клетки не несут в себе риска возникновения аденокарциномы [Трухманов А.С. Определения и классификации пищевода Барретта. Что они дают практической канцерпревенции? // Материалы 4-й Интернет-сессии Национальной школы гастроэнтерологов, гепатологов].
Из этого определения следует, что два исследования - эндоскопическое и морфологическое - лежат в основе правильной диагностики указанного патологического состояния. От врача-эндоскописта, его знаний, методических навыков, правильности интерпретации выявленных изменений СО, технического оснащения зависит своевременная и отвечающая современным критериям диагностика ПБ, диспластических изменений СО и ранних форм аденокарциномы пищевода [С.В. Кашин, Ш. Зеевальд, И.О. Иваников, Е.Л. Никонов Пищевод Баррета: современные возможности диагностики, терапии и снижения риска развития рака, Доказательная гастроэнтерология, 2012; 2; 19-21].
С позиции эндоскопии точная диагностика ПБ связана с несколькими проблемами. Во-первых, определение ключевых ориентиров зоны ПЖС, Z-линии и границ сегмента цилиндроклеточной метаплазии. Во-вторых, это точность выполнения биопсии при очаговом распределении участков кишечной метаплазии и дисплазии в сегменте цилиндроклеточной метаплазии пищевода и трудности эндоскопической диагностики этих очагов [Кашин С.В., Иваников И.О. Пищевод Баррета: принципы эндоскопической диагностики и медикаментозной терапии. Рос. журн гастроэнтерол гепатол колопроктол 2006; 6: 73-78].
В связи вышеуказанным остаются открытыми вопросы использования дополнительных методов диагностики данного состояния.
Основные инструментальные методы диагностики ПБ:
- эндоскопия пищевода и желудка с множественной биопсией слизистой оболочки пищевода, а также желудка (в том числе для выявления короткого и длинного сегмента ПБ от Z-линии - границе перехода многослойного плоского эпителия пищевода в железистый эпителий желудка) при обычной эндоскопии и/или с использованием дополнительных методов улучшения визуализации (магнификация, осмотр в белом цвете с высокой контрастностью, узком спектре освещения);
- морфологическое заключение прицельно полученных биоптатов слизистой оболочки пищевода и желудка для подтверждения диагноза, в том числе «эпителия Барретта» или исключения злокачественной опухоли пищевода.
Известен способ диагностики ПБ (Патент РФ №2343839, опубл. 20.01.2009), основанный на выполнении эндоскопической ультрасонографии дистального отдела пищевода при несовпадении зубчатой линии и пищеводно-желудочного перехода при фиброгастродуоденоскопии. При выявлении очагового или многоочагового расширения второго гипоэхогенного слоя СО пищевода диагностируют ПБ.
Недостатками данного технического решения являются высокая затратность проводимых исследований, обусловленная использованием комбинированного эндоскопического и ультразвукового оборудования, а также специальных технических приемов эндоскопического исследования, включающих премедикацию лекарственными препаратами, относящимися с группе сильнодействующих средств, увеличивающих общую продолжительность исследования до 20 минут. Все вышеперечисленное ограничивает использование метода в широкой клинической практике.
Известен способ диагностики часто рецидивирующей ГЭРБ (заявка РФ №2012148425, опубл. 20.05.2014), состоящий из эндоскопического и морфологического исследования, отличающийся тем, что в биоптате СО пищевода определяются койлоциты, и при их обнаружении диагностируют ГЭРБ, возникшую на фоне вирусного поражения пищевода.
Недостатком указанного способа диагностики является его специфичность в выявлении изменений СО пищевода, характерных только для вирусного поражения, которое лежит в основе формирования ГЭРБ.
Известен способ диагностики ПБ (заявка РФ №201411054, опубл. 10.01.2016), включающий эндоскопическое исследование, отличающийся тем, что применяют последовательно узкоспектральную эндоскопию, с последующей конфокальной лазерной эндоскопией на протяжении 20-25 мин с периодическим увеличением поля зрения 1:10-1:15.
Недостатком указанного способа является его высокая стоимость, связанная с использованием специфических эндоскопических методик, дорогостоящего оборудования, сложностью интерпретации полученных результатов, что затрудняет широкое использование указанного диагностического метода в реальной клинической практике.
Наиболее близким к заявленному техническому решению является способ диагностики ГЭРБ у детей (заявка РФ №2014128849, опубл. 10.02.2016), включающий определение совокупности клинических проявлений болезни, отличающийся тем, что дополнительно исследуют сыворотку крови ребенка с использованием метода прямого протеомного профилирования и анализа полученного масс-спектра на предмет наличия пептида 909 Да или пептида 925 Да и при отсутствии таковых диагностируют у ребенка гастроэзофагеальную рефлюксную болезнь.
Недостатком метода является относительная невысокая чувствительность и специфичность указанных масс-спектров для диагностики ПБ.
Указанные недостатки устраняются в заявляемом техническом решении.
Задачей, на решение которой направлено заявляемое изобретение, является повышение точности диагностики формирования пищевода Барретта у больных с осложненным течением гастроэзофагеальной рефлюксной болезни.
Данная задача решается за счет того, что биоптат, полученный из слизистой оболочки дистального отдела пищевода, исследуют методом протеомного профилирования, определяют в нем паттерн, состоящий из белков: статмин 1, тиоредоксин, белок теплового шока 60-kDa, элонгационный фактор Тu, инорганическая пирофосфатаза, являющихся специфичными для ПБ, это позволяет с высокой точностью диагностировать данное заболевание.
Техническим результатом, обеспечиваемым приведенной совокупностью признаков, является повышение диагностической точности за счет определения в биоптате СО пищевода паттерна белков, состав которого зависит от активности воспалительного процесса.
Одной из теорий трансформации ГЭРБ в ПБ является изменение белковой экспрессии в СО пищевода. У пациентов с ПБ при сравнении групп контроля впервые был установлен комплекс белков, состоящий из 5 дифференциально экспрессированных белковых объектов: статмин 1, тиоредоксин, белок теплового шока 60-kDa,элонгационный фактор Тu, инорганическая пирофософотаза, связанных со специфическим этапом развития болезни. В ходе исследования была определена роль указанных белков в регуляции процессов воспаления, апоптоза, адгезии, транспорта ионов и других важных биологических процессах.
Статмин 1 (17.2 kDA, субклеточная локализация-цитоплазма) - белок-регулятор системы микротрубочек, регулятор митоза. Микротрубочки являются неотъемлемой частью цитоскелета, которая необходима для широкого спектра фундаментальных клеточных функций, включая поддержание дифференцировки клеток, их морфологии, подвижности и полярности. Статмин 1 играет проонкогенную роль в клеточных популяциях, увеличивая риск прогрессии заболевания и метастазирования опухолевого процесса [https://www.ncbi.nlm.nih.gov/gene/3925].
Тиоредоксин (11.5 kDА, субклеточная локализация-цитоплазма, ядро)-низкомолекулярный белок, активирующий редокс-чувствительные факторы транскрипции (ядерный фактор каппа бета (NF-κВ), р53 и активатор протеина-1 (АР-1). Тиоредоксин ингибирует апоптоз через сигнальные киназы-1 (АСК-1), а также вызывает повышенную продукцию белка 1, стимулирующего гипоксию, основной функцией которого является выработка фактора роста эндотелия сосудов, что приводит к опухолевому ангиогенезу и лекарственной устойчивости [http://www.uniprot.org/uniprot/P10599].
Белок теплового шока 60-kDa (57.9 kDA, субклеточная локализация митохондрии) - белок клеточного стресса с проапоптотической активностью. Основными функциями белка является регулирование АТФ-азной активности, связывание аполипопротеинов [http://www.uniprot.org/uniprot/P10809].
Элонгационный фактор Тu (45 kDA, субклеточная локализация-митохондрии) - регулятор ГТФазной активности, путем связывания аминоацил-тРНК к А-сайту во время биосинтеза белков. Регулятор процесса трансляции [http://www.uniprot.org/uniprot/P49411].
Инорганическая пирофосфатаза (32.6 kDA, субклеточная локализация-цитоплазма) - инициирует гидролиз пирофосфата в неорганический фосфат, играющего определяющую роль в метаболизме липидов, формировании костной ткани, синтезе коллагена, ДНК и факторов роста. Установлено, что опухолевые клетки обладают высокой пролиферативной активностью, свидетельствующие об их высокой потребности в фосфатах, в том числе и измененных. Таким образом, активный гидролиз пирофосфота приводит к снижению внутриклеточной концентрации фосфатов, обеспечивающей ингибирование метаболизма опухолевых клеток [https://www.ncbi.nlm.nih.gov/gene/27068].
Таким образом, предлагаемый метод позволяет получить качественное определение белков, отражающих динамику прогрессирования воспалительного процесса в СО пищевода и его трансформации в железистый эпителий Барретта. В исследовании больных с разными вариантами ГЭРБ и ПБ была определена и выделена специфическая группа, включающая 5 белков, встречающихся с частотой, превышающей 60%, профиль которой был характерен для пациентов с ПБ.
Подробное описание способа и примеры его клинического выполнения
При обращении пациентов на консультацию к врачу амбулаторно-поликлинического этапа с жалобами на изжогу больным назначался объем обследования, регламентированный стандартом введения больных с ГЭРБ. В процессе эндоскопического исследования пищевода проводился забор биоптатов из дистальной его части по стандартному протоколу для проведения морфологического и протеомного исследования [Sharma P., Dent J., Armstrong D. etal. The development and validation of an endoscopic grading system for Barrett'sesophagus: thePragueC&Mcriteria.Gastroenterology 2006; 131. - P. 1392-9; Spechler S.J., Sharma P., Souza R.F., et all. American Gastroenterological Association medical positionstatement on the management of Barrett's esophagus.Gastroenterology. 2011 Mar; 140(3) P. 1084-91]. Полученный материал подвергался дополнительно протеомному профилированию для определения в нем белков: статмин 1, тиоредоксин, белок теплового шока 60-kDa,элонгационный фактор Тu, инорганическая пирофософотаза.
Для предварительного фракционирования образцов СО пищевода использовались стандартные наборы для профилирования, содержащие магнитные микрочастицы с различными поверхностями MB-HIC С8, МВ-IMAC Сu, MB-WCX, согласно методике производителя (BrukerDaltonics, Германия). Подготовка к проведению масс-спектрометрического анализа заключалась в следующем: элюаты наносили на стальную мишень AnchorChipTM, после высушивания на воздухе образец покрывали раствором матрицы. В качестве матрицы использовали смесь 2,5-дигидроксибензойной и α-цианогидроксикоричной кислот в смеси метанол/ацетонитрил/вода (5:4:1). Масс-спектры получали с пользованием тандемного MALDI-TOF/TOF (matrix-assistedlaserdesorption/ ionizationtime-of-flightmassspectrometry)-мacc-cпeктpoмeтpa Ultraflex II (BrukerDaltonics, Германия). Спектры калибровали с помощью внешних стандартов, представляющих смесь белков и пептидов с известными массами (BrukerDaltonics, Германия). Каждый масс-спектр был проанализирован с помощью программ FlexAnalysis 3.0 и ClinProTools 2.1 (BrukerDaltonics, Германия). Идентификацию белков и пептидов проводили путем поиска соответствующих кандидатов в базах данных NCBI и SwissProt/UniProt с использованием программы MascotSearch (v 2.1, MatrixScience, Великобритания). При выявлении паттерна, состоящего из белков: статмин 1, тиоредоксин, белок теплового шока 60-kDa, элонгационный фактор Тu, инорганическая пирофософотаза пациенту выставляют диагноз пищевод Барретта. Результаты идентификации белков принимались как достоверные при уровне значимости не менее 95% и показателе сиквенс-покрытия не менее 60%.
Работоспособность заявляемого способа подтверждается следующими клиническими примерами.
Клинический пример №1
Больная П-ва, 27 лет, обратилась на консультацию к гастроэнтерологу в амбулаторно-поликлинический департамент ФГБОУ ВО РостГМУ 2.06.2015 г. с диагнозом: ГЭРБ с рефлюкс-эзофагитом градации А. Скользящая хиатальная грыжа.
Сопутствующий: хронический гастродуоденит, Hp-негативный, в стадии неполной ремиссии.
Жалобы при обращении: на частую сухость и першение в глотке, ощущение кома за грудиной, тяжесть и ноющего характера боли в эпигастрии, а также отрыжку воздухом и кислым содержимым после еды. Из анамнеза: считает себя больной в течение 7 лет, когда после родов стала отмечать появление изжоги и кислого вкуса во рту. Лечилась самостоятельно с кратковременным эффектом от использования дробной диеты и приема антацидов. Ухудшение состояния в течение последних 10 недель с усиления симптоматики. Для верификации диагноза больной было назначено дополнительное обследование.
Фиброэзофагогастродуоденоскопия: заключение - эрозивный рефлюкс-эзофагит 1 ст. (градация А). Пищевод Барретта? Поверхностный гастродуоденит (Hp-негативный). Катаральный бульбит.
Суточная внутрипищеводная 24-часовая pH-импедансометрия - данные, характерные для высокого слабокислого рефлюкса.
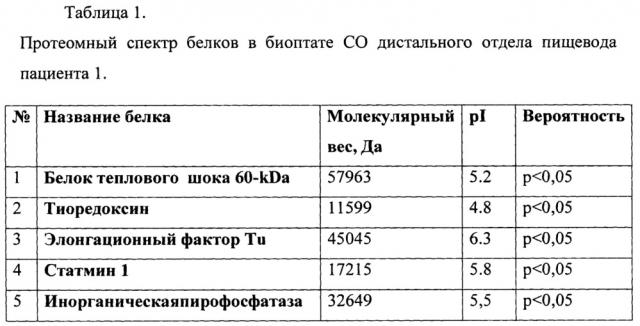
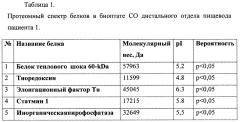
Результаты протеомного профилирования СО дистальной части пищевода представлены в таблице №1.
Таким образом, методом протеомного профилирования у данной пациентки определены в биоптате СО пищевода такие белки, как: статмин 1, тиоредоксин, белок теплового шока 60-kDa, элонгационный фактор Тu, инорганическая пирофософотаза и наличие паттерна, состоящего из всех 5 определяемых белков, позволяет с высокой точностью диагностировать у пациента пищевод Барретта.
Патогистологическое исследование: фрагмент кардиоэзофагеального соединения с хроническим слабо выраженным воспалением без активности. Признаки рефлюкс-эзофагита низкой степени активности. Очаговая тонкокишечная метаплазия эпителия, в которой встречаются отдельные бокаловидные клетки с повышенным слизеообразованием (пищевод Барретта).
Заключение. Таким образом, диагноз ПБ верифицирован результатами эндоскопического и морфологического исследования биоптатов СО дистального отдела пищевода. Выявление 5 специфических белков в структуре протеомного пула, ранее охарактеризованных, как наиболее часто встречающихся при ПБ, подтверждены результатами эндоскопического и морфологического исследования, свидетельствующими о наличии ПБ и подтверждающими точность поставленного диагноза.
Клинический пример №2
Больной К-ев, 39 лет, обратился на консультацию к гастроэнтерологу в амбулаторно-поликлинический департамент ФГБОУ ВО РостГМУ 14.01.2016 г. с жалобами на периодическую изжогу, боль за грудиной после приема пищи и работе в наклон, кислый и горький вкус по рту после приема пищи и в ночное время.
Из анамнеза: в течение последних 6 лет отмечает эпизоды желудочной диспепсии, ацидизма, возникающие после погрешности в диете. 3 года назад при рентгенологическом исследовании желудочно-кишечного тракта была диагностирована рубцовая деформация луковицы 12-перстной кишки 1 степени и скользящая кардиофундальная грыжа. Лечился самостоятельно: соблюдал диету в режиме щадящего стола, принимал курсами по 2-3 недели фосфалюгель от 2 до 3 раз в день после еды и омепразол 20 мг в сутки. Ухудшение состояния в течение последних 3-х недель. Традиционный 3-х недельный курс лечения без положительного эффекта, что послужило поводом для обращения к специалисту-гастроэнтерологу.
Больному было назначено инструментальное обследование. Фиброэзофагогастродуоденоскопия. Заключение: Скользящая хиатальная кардиальная грыжа. ГПОД 1 ст. Эрозивный рефлюкс-эзофагит, градации В. Короткий пищевод Барретта? Хронический гастрит с эрозиями в антральном отделе. Рубцовая деформация луковицы 12-перстной кишки 1 степени. Катаральный бульбит.
24-часовая внутрипищеводная pH-импедансометрия. Заключение: полученные результаты свидетельствуют о наличии слабокислого высокого рефлюкса, снижении клиренса пищевода.
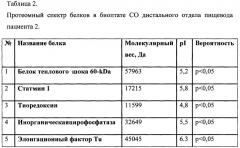
Результаты определения протеомного спектра белков в биоптате СО дистального отдела пищевода представлены в таблице №2.
Таким образом, методом протеомного профилирования у данного пациента определены в биоптате СО пищевода такие белки, как: статмин 1, тиоредоксин, белок теплового шока 60-kDa, элонгационный фактор Тu, инорганическая пирофософотаза и наличие паттерна, состоящего из всех 5 определяемых белков, позволяет с высокой точностью диагностировать у пациента пищевод Барретта.
Патогистологическое исследование. Заключение: хронический умеренно выраженный эзофагит, активность (+), очаговая тонкокишечная метаплазия многослойного плоского эпителия (пищевод Барретта).
Заключение. Таким образом, диагноз ПБ верифицирован результатами эндоскопического и морфологического исследования биоптатов СО дистального отдела пищевода. Выявление 5 специфических белков в структуре протеомного пула, ранее охарактеризованных, как наиболее часто встречающихся при ПБ, подтверждены результатами эндоскопического и морфологического исследования, свидетельствующими о наличии ПБ и подтверждающими точность поставленного диагноза.
Клинический пример №3
Больной В-ян, 52 лет, обратился на консультацию к гастроэнтерологу в амбулаторно-поликлинический департамент ФГБОУ ВО РостГМУ 27.05.2016 г. с диагнозом: ГЭРБ. Хиатальная скользящая кардиофундальная грыжа. Дистальный эрозивный рефлюкс-эзофагит, градации А. Пищевод Барретта. Сопутствующий: язвенная болезнь 12-перстной кишки в стадии ремиссии. Хронический гастрит, Hp-негативный (успешная эрадикация от 03.2013 г.), в стадии ремиссии. Рубцовая деформация луковицы 12-перстной кишки 1 степени.
Жалобы при обращении: на периодическую изжогу, часто возникающую после приема пищи и в ночное время, чувство «кома» за грудиной при быстрой еде и приеме жидкости, кислый и горький вкус во рту, чувство горечи во рту.
Из анамнеза: в течение длительного времени страдает язвенной болезнью 12-перстной кишки. Последнее обострение с эндоскопической верификацией рецидива в 2013 году. После курсовой эрадикационной терапии стойкая ремиссия в течение 2-х лет. Больному было назначено инструментальное обследование.
Результаты
Фиброэзофагогастродуоденоскопия. Заключение: скользящая грыжа пищеводного отверстия диафрагмы. Дистальный катаральный эзофагит. Дуоденогастроэзофагеальный рефлюкс. Короткий сегмент пищевода Барретта (С1М2). Поверхностный гастрит тела и антрального отдела желудка (Hp уреазный тест - отрицательный). Рубцовая деформация луковицы 12-перстной кишки 1 степени. Катаральный бульбит.
24 часовая внутрипищеводная рН-импедансометрия. Заключение: полученные данные свидетельствуют о наличии у больного низкого слабощелочного рефлюкса, снижении объемного клиренса пищевода.
Результаты определения протеомного спектра белков в биоптате СО дистального отдела пищевода представлены в таблице №3.
Таким образом, методом протеомного профилирования у данного пациента определен в биоптате СО пищевода только один белок из паттерна: инорганическая пирофосфатаза. В структуре протеомного пула отсутствуют другие специфические белки, наиболее часто встречающихся при ПБ, что позволяет исключить наличие такого осложнения ГЭРБ, как ПБ.
В соответствии с заявляемым способом можно сделать вывод об отсутствии у данного пациента ПБ.
Патогистологическое исследование. Заключение: фрагмент слизистой оболочки кардиоэзофагеального перехода с хроническим умеренно выраженным воспалением без активности, в нескольких фрагментах биопсийного материала изменения слизистой оболочки пищевода характерные для лейкоплакии пищевода.
Заключение: результаты комплексного обследования выявляют наличие ГЭРБ, осложненной скользящей хиатальной грыжей и пептическим эзофагитом, сопровождающейся низким слабощелочным рефлюксом и снижением объемного клиренса пищевода. Изменения СО дистального отдела пищевода, описываемые при эндоскопическом исследовании как эпителий пищевода, не находят своего подтверждения при морфологическом исследовании эзофагобиоптатов, что позволяет исключить наличие такого осложнения ГЭРБ как ПБ.
Заявленным способом обследовано 59 больных с осложненными формами ГЭРБ. Группа сравнения была представлена 20 здоровыми добровольцами. В ходе исследования было установлено, что у 18 пациентов с осложненными формами ГЭРБ регистрируется статистически значимая экспрессия определенных видов белков. Результаты исследования показали, что в протеомном пуле белков, полученных из биоптата СО пищевода зоны измененного эпителия Барретта, выявлено 5 белков с частотой встречаемости более 60%: статмин 1, тиоредоксин, белок теплового шока 60-kDa, элонгационный фактор Тu, инорганическая пирофосфатаза, послуживших маркерами ПБ, подтвержденными эндоскопическими и морфологическими методами.
Полученные данные обработаны с помощью программы вероятностно-статистических модулей программы STATISTICA 10.0 (Statsoft, USA). Достоверность различий между протеомными спектрами СО пищевода пациентов контрольной и основной групп определяли с помощью непараметрического Х2-критерия. Достоверными считались различия при р<0,05.
Преимущества заявленного метода состоят в том, что он позволяет:
- использовать минимальный объем исследуемого материала (1 фрагмент биопсии из зоны измененного эпителия пищевода),
- обладает высокой точностью и специфичностью диагностики ПБ у пациентов с осложненным течением ГЭРБ.
Заявляемый способ диагностики пищевода Барретта у больных с осложненным течением гастроэзофагеальной рефлюксной болезни апробирован на достаточном клиническом материале и может быть рекомендован для широкого применения в практическом здравоохранении.
Способ диагностики пищевода Барретта у больных с осложненным течением гастроэзофагеальной рефлюксной болезни путем протеомного исследования, отличающийся тем, что у больных с гастроэзофагеальной рефлюксной болезнью исследуют биоптат из измененной слизистой оболочки дистальной части пищевода, определяют в нем методом протеомного профилирования такие белки, как: статмин 1, тиоредоксин, белок теплового шока 60-kDa, элонгационный фактор Tu, инорганическая пирофосфатаза, и при наличии паттерна, состоящего из всех 5 определяемых белков, диагностируют у пациента пищевод Барретта.