Способ восстановления средней зоны лица после резекции или травматического повреждения
Иллюстрации
Показать всеИзобретение относится к медицине, а именно к реконструктивно-пластической хирургии. Удаляют поврежденные ткани и замещают образовавшейся дефект лоскутом из мобилизованной височной мышцы. При этом после выполнения основного этапа на место дефекта стенок глазницы устанавливают имплантат для протезирования стенок орбиты, выполненный из никелида титана. После этого из отдельного доступа в проекции границы височной и теменной костей выкраивают височную мышцу. Для этого осуществляют горизонтальный разрез мягких тканей от ушной раковины в сторону глазного яблока протяженностью 5 см. Через полученный доступ выделяют височную мышцу, далее формируют тоннель в подкожной клетчатке от разреза в височной области до разреза на лице. Далее разворачивают височную мышцу на 90° и проводят в сформированном тоннеле к зоне дефекта. После этого частью мышцы укрывают имплантат для протезирования стенок орбиты, выполненный из никелида титана, а остальную часть мышцы подшиваются к мягким тканям в области носа, также слизистую верхней губы сшивают с нижним краем мышцы. Способ позволяет устранить косметический дефект средней зоны лица с сохранением функций верхнего и нижнего века, глазного яблока за счет формирования устойчивого каркаса для удержания мягких тканей лица, снизить послеоперационные осложнения и повысить качество жизни пациентов. 1 пр., 7 ил.
Реферат
Изобретение относится к медицине, конкретно к онкологии и реконструктивно-пластической хирургии, и предназначено для восстановления средней зоны лица после резекции или травматического повреждения.
Особое место среди всех онкологических процессов занимают опухоли полости носа и придаточных пазух, которые находятся на 35 месте в структуре общей онкологической заболеваемости. Несмотря на относительно небольшой удельный вес, абсолютное число таких больных велико. Отмечается рост заболеваемости опухолями этой локализации, поскольку данный показатель возрос за последние 10 лет с 0,55 до 0,64 на 100000 населения (+13,31%). Разработанные в настоящее время комбинированные подходы к лечению опухолей полости носа и придаточных пазух позволили повысить результаты общей и безрецидивной выживаемости больных. Это связано с расширением возможностей хирургического лечения, а так же использованием современных методов лучевой терапии. Лечение местно-распространенных новообразований полости носа и околоносовых пазух требует выполнения комбинированных оперативных вмешательств. Но даже небольшое по объему оперативное вмешательство способно привести к глубокой инвалидизации пациента, изолировать его от жизни семьи и общества. Так как повреждение хотя бы одного из анатомических образований указанной зоны часто влечет за собой изменения в граничащих в ней структурах, что приводит к образованию выраженных косметических дефектов и стойкому нарушению таких важных функций, как жевание, глотание, речь и дыхание. [Развитие хирургической реабилитации как обязательного этапа лечения онкологических больных. Чойнзонов Е.Л., Новиков В.А., Коломиец Л.А. Мусабаева Л.И., Слонимская Е.М., Тузиков С.А., Анисеня А.А. // Бюллетень СО РАМН. - 2004. - С. 54]. Люди, вынужденные носить защитные повязки, испытывающие затруднения при контакте с окружающими и во время приема пищи, становятся раздражительными, часто замыкаются в себе. [Восстановительная хирургия мягких тканей челюстно-лицевой области / Ред. А.И. Неробеев, Н.А. Плотников. - Москва - Медицина, 1997 г. - С. 9]. В связи с этим реабилитация данной категории пациентов связана с успешным восстановлением органа после травматического повреждения, либо удаления опухоли.
Существует целый ряд хирургических вмешательств, разработанных с целью реконструкции костных структур и мягких тканей средней зоны лица, одним из которых является метод с использованием височной мышцы. Преимущества использования височной мышцы для пластических целей очевидны. Височная мышца, самая большая мышца головы, имеет собственное кровоснабжение от двух височных артерий. Расходящаяся форма мышцы при относительно узкой скуловой части, на уровне которой в нее входят питающие сосуды, дает возможность использовать ее в качестве артериализированного лоскута. Основные анатомические особенности данного донорского участка состоят в том, что мышца имеет двойное, взаимно перекрывающееся кровоснабжение, происходящее из разных источников, оси которых расположены одна над другой, что не сдерживает степень ротации. [Восстановительная хирургия мягких тканей челюстно-лицевой области / Ред. А.И. Неробеев, Н.А. Плотников. - Москва - Медицина, 1997 г. - С. 51-53.].
Наиболее близким к предлагаемому является способ одномоментного замещения комбинированного дефекта верхней челюсти и орбиты перемещенным лоскутом из височной мышцы [Пластика дефекта лица перемещенным лоскутом височной мышцы при операции по поводу местно-распространенного рака верхней челюсти / Марков Г.И. [и др.] // Вестник оториноларингологии. - 2003. - №4. - С. 63-64.]. В ходе хирургического вмешательства проводится разрез от латерального угла глаза с продолжением на височную область. После мобилизации кожных лоскутов выделяется височная мышца и мобилизируется ее ножка, прикрепляющаяся к венечному отростку нижней челюсти. Лоскут разворачивается внутрь на 100°, укладывается на дефект орбиты и верхней челюсти, послойно подшивается с предварительным рыхлым тампонированием операционной полости тампоном, пропитанным препаратом амбипор. Кожный лоскут перемещается на место дефекта верхней челюсти и глаза и подшивается обивным атравматичным швом с оставлением резиновых выпускников в области орбиты. Указанная методика позволяет сохранить положение глазного яблока и частично заполнить послеоперационный дефект лицевого скелета. Но в то же время методика не лишена недостатков, а именно:
1) в ходе хирургического вмешательства не учитывается сохранность верхних ветвей лицевого нерва, это приводит к параличу верхней половины лица и усиливает степень отрицательных косметических и функциональных результатов операции;
2) не создается необходимый поддерживающий каркас мягким тканям скуло-щечной области;
3) отсутствует возможность сохранения естественного положения и функции глазного яблока, так как при перемещении височной мышцы в зону орбиты без точного сохранения полости глазницы в прежнем объеме возможно смещение глазного яблока. Также происходит изменение линии напряжения глазодвигательных мышц, что приводит к ограничению подвижности глазного яблока в сочетании с энофтальмом;
4) недостаточная фиксация височной мышцы к сохраненным тканям щеки и верхней губы приводит к увеличению раневой поверхности и создает предпосылки для развития инфекции в зоне оперативного вмешательства и частичного некроза трансплантата.
В связи с этим актуален поиск новых методик реконструкции костных структур и мягких тканей средней зоны лица.
На основании анализа недостатков известного способа восстановления мягких тканей средней зоны лица, задача изобретения может быть сформулирована как использование оптимального метода забора трансплантата височной мышцы с сохранением ветвей лицевого нерва, и восстановления, в комбинации с имплантатом из никелида титана, мягких тканей и костных структур средней зоны лица.
Технический результат изобретения - устранение косметического дефекта средней зоны лица с сохранением функции верхнего и нижнего века и глазного яблока, за счет формирования устойчивого каркаса для удержания мягких тканей лица, снижение послеоперационных осложнений и повышение качества жизни пациентов
Для достижения нового технического результата в способе восстановления средней зоны лица после резекций и травматических повреждений, включающем удаление поврежденных тканей и замещение образовавшегося дефекта лоскутом из мобилизованной височной мышцы, после выполнения основного этапа, на место дефекта стенок глазницы устанавливают рамочный имплантат из никелида титана, после этого, из отдельного доступа в проекции границы височной и теменной костей выкраивают височную мышцу, для этого осуществляют горизонтальный разрез мягких тканей от ушной раковины в сторону глазного яблока протяженностью 5 см, через полученный доступ выделяют височную мышцу, далее формируют тоннель в подкожной клетчатке от разреза в височной области до разреза на лице, разворачивают височную мышцу на 90° и проводят в сформированном тоннеле к зоне дефекта, после этого частью мышцы укрывают рамочный имплантат из никелида титана, а остальную часть мышцы подшиваются к мягким тканям в области носа, также, слизистую верхней губы сшивают с нижним краем мышцы
Способ осуществляют следующим образом. Рассекают мягкие ткани лица от наружного угла глаза к внутреннему и далее через нижнюю губу. Отсепаровывают мягкотканый лоскут с верхней губой и мягкими тканями щеки. Удаляют опухоль верхнечелюстной пазухи с резекцией верхней челюсти, скуловой кости и стенок глазницы. На место дефекта стенок глазницы устанавливают рамочный имплантат из никелида титана. На втором этапе из отдельного доступа в проекции границы височной и теменной костей выкраивают височную мышцу. Осуществляют горизонтальный разрез мягких тканей от ушной раковины в сторону глазного яблока протяженностью 5 см. При этом сохраняется зона прохождения верхних ветвей лицевого нерва. Так же особенности доступу позволяют сохранить наружные и внутренние сосудистые пучки до места крепления к венечному отростку нижней челюсти. Через данный доступ выделяют височную мышцу. Мышца с помощью распатора отсоединяется от надкостницы с сохранением внутреннего и наружного питающих сосудистых пучков. Следующим этапом с использованием тонких ножниц формируется тоннель в подкожной жировой клетчатке, от медиального края разреза в височной области до латерального края разреза на лице. Мышца разворачивается на 90° и проводится в тоннеле на зону дефекта. Частью мышцы укрывают протез стенок глазницы из никелида титана, остальную часть мышцы подшивают к мягким тканям в области носа. Слизистую верхней губы сшивают с нижним краем мышцы.
Достижимость технического результата подтверждена клиническими примерами применения методики при лечении опухолей околоносовых пазух в клинике опухолей головы и шеи НИИ онкологии Томского НИМЦ.
Клинический пример.
Пациентка К., 1953 г.р. Находилась в ООГШ НИИ онкологии Томского НИМЦ с 09.08.16 по 27.10.16. Диагноз: Рак верхнечелюстной пазухи справа IV ст T4N0M0.
Гистологическое заключение: №3479к/16 от 19.08.16 - недифференцированная злокачественная опухоль.
Анамнез: В апреле 2016 в области лица справа появился отек, умеренная болезненность. За медицинской помощью обратилась в мае 2016 года к оториноларингологу по м/жительства, где выявлено образование правой гайморовой пазухи с деструкцией костной структуры, выполнена верификация процесса. Направлена в Томский НИМЦ.
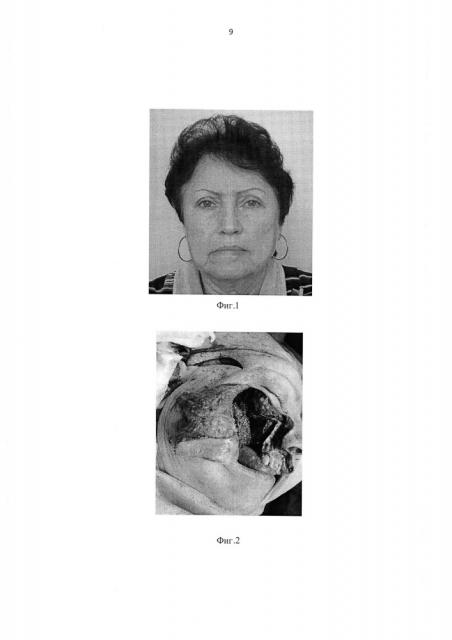
При поступлении (Фиг. 1) лимфатические узлы шеи пальпаторно не изменены. Опухоль занимает правую верхнечелюстную пазуху с разрушением всех стенок, инфильтрацией мягких тканей скуловой области.
По данным компьютерная томография с контрастированием от 07.09.2016 г. мягкотканый компонент опухоли располагается в пределах разрушенных костных структур. Разрушен альвеолярный отросток верхней челюсти на уровне зуба 1.6 с вовлечением апекса 1.5 и 1.7; передняя и латеральная стенки верхнечелюстного синуса неравномерно вздута и разрушена, частично вовлечена нижняя стенка орбиты с признаками вздутия и разрежения структуры стенки; деструкция тела и височного отростка скуловой кости. Пневматизация верхнечелюстных синусов сохранена. Содержимое глазниц не изменено. Клетчатка щечной области справа, подвисочной ямки умеренно уплотнена/инфильтрирована. Сохраняется вовлечение в патологический процесс жевательной мышцы.
Лечение от 20.09.16 операция №273. Операция: удаление опухоли с резекцией верхней челюсти, скуловой кости. Эндопротезирование стенок орбиты тонкопрофильным имплантатом из никелида титана. Реконструкция мягких тканей лица височной мышцей.
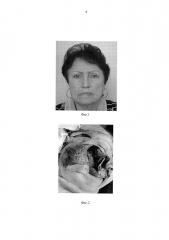
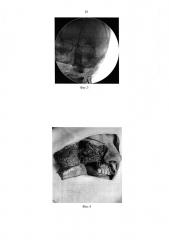
Разрез мягких тканей по Муру справа. Продлен через верхнюю губу. Отсепарована кожа средней зоны лица Опухоль в пределах костной ткани со вздутием последней. Поражены все стенки верхнечелюстной пазухи кроме медиальной. Поражена скуловая кость. Опухоль выделена и удалена в пределах здоровых тканей с резекцией верхней челюсти. Соскоб по линии резекции - клеток опухоли не получено. Гемостаз. Стенки орбиты восстановлены тонкопрофильным имплантатом из никелида титана (Фиг. 2). Контроль положения протеза с использованием С-дуги (Фиг. 3). Положение соответствует здоровой стороне. Уложен йодоформенный тампон в послеоперационную полость. Выделена височная мышца и перенесена на зону дефекта с сохранением верхних ветвей лицевого нерва. Пластика дефекта височной мышцей и кожным лоскутом (Фиг. 4). Послойно швы на рану, косметический шов на кожу. Швы в полости рта. Дренаж в височную область. Асептическая повязка (Фиг. 5).
Признаков повреждения ветвей лицевого нерва не обнаружено. Признаков расширения глазной щели, опущения и отставания нижнего века от яблока, невозможности полностью закрыть глаз, слезотечения не выявлено (Фиг. 6, 7).
Тампон из послеоперационной полости удален на 9 сутки. Эндоскопический осмотр послеоперационной полости ригидным эндоскопом 45°. Раневая поверхность полностью очистилась от некротических масс. Определяется активный рост грануляционной ткани. Сетчатая часть эндопротеза полностью покрыта грануляциями и тканями послеоперационной полости. Выступающие в рану участки никелидтитановой рамки частично не покрыты грануляциями на участках до 1,5-2 см.
В ходе наблюдения в сроки до 1 недели определялось дальнейшее гранулирование раны. Заживление без признаков воспаления.
Учитывая вышеизложенное, можно сделать вывод, что использование данной методики реконструкции костных структур глазницы с помощью рамочного протеза из никелида титана и мягких тканей средней зоны лица височной мышцей устраняет косметический дефект лица, дает возможность создать достаточно надежный каркас для удержания глазного яблока и сохранить верхние ветви лицевого нерва. Все эти факторы оказывают положительное влияние на качество жизни пациентов, позволяют большинству из них вернуться в общество и к обычному образу жизни.
ИСТОЧНИКИ ИНФОРМАЦИИ, ПРИНЯТЫЕ ВО ВНИМАНИЕ, ПРИ СОСТАВЛЕНИИ ОПИСАНИЯ:
1. Развитие хирургической реабилитации как обязательного этапа лечения онкологических больных. Чойнзонов Е.Л., Новиков В.А., Коломиец Л.А. Мусабаева Л.И., Слонимская Е.М., Тузиков С.А., Анисеня А.А. // Бюллетень СО РАМН. - 2004. - С. 56-61.
2. Восстановительная хирургия мягких тканей челюстно-лицевой области / Ред. А.И. Неробеев, Н.А. Плотников. - Москва - Медицина, 1997 г. - С. 9, 51-53.
Способ восстановления средней зоны лица после резекций и повреждений, включающий удаление поврежденных тканей и замещение образовавшегося дефекта лоскутом из мобилизованной височной мышцы, отличающийся тем, что после выполнения основного этапа на место дефекта стенок глазницы устанавливают имплантат для протезирования стенок орбиты, выполненный из никелида титана, после этого из отдельного доступа в проекции границы височной и теменной костей выкраивают височную мышцу, для этого осуществляют горизонтальный разрез мягких тканей от ушной раковины в сторону глазного яблока протяженностью 5 см, через полученный доступ выделяют височную мышцу, далее формируют тоннель в подкожной клетчатке от разреза в височной области до разреза на лице, далее разворачивают височную мышцу на 90° и проводят в сформированном тоннеле к зоне дефекта, после этого частью мышцы укрывают имплантат для протезирования стенок орбиты, выполненный из никелида титана, а остальную часть мышцы подшиваются к мягким тканям в области носа, также слизистую верхней губы сшивают с нижним краем мышцы.