Способ диагностики дисплазии соединительной ткани, как причины диссекции магистральных артерий головы с развитием ишемического инсульта
Иллюстрации
Показать всеИзобретение относится к области медицины, в частности к неврологии. Диагностику проводят по малым диагностическим признакам: тонкая, просвечивающаяся кожа - видны подкожные сосуды, носовые кровотечения, склонность к запорам, голубые склеры, арковидное небо, а также по большим диагностическим признакам: головная боль в анамнезе, артериальная гипотония, склонность к кровоподтекам, повышенная ранимость, широкие атрофические рубцы. При одновременном наличии 2 и более малых и 4 больших диагностических признаков диагностируют дисплазию соединительной ткани, как причину диссекции магистральных артерий головы с развитием ишемического инсульта. Способ позволяет повысить достоверность диагностики, что достигается за счет выявления признаков, обладающих высокой чувствительностью. 2 табл., 3 пр.
Реферат
Изобретение относится к области медицины, в частности к неврологии, и может быть использовано для выявления дисплазии соединительной ткани (ДСТ), как причины диссекции магистральных артерий головы (МАГ), приводящей к развитию ишемического инсульта (ИИ) (синоним - нарушение мозгового кровообращения (НМК) по ишемическому типу).
В последние годы отмечается рост частоты развития диссекции магистральных артерий головы, являющейся основной причиной (около всех случаев) ИИ в молодом и среднем возрасте, а также одной из малоизвестных причин острого изолированного цервико-цефалгического болевого синдрома. Ежегодная частота верифицированных случаев диссекции МАГ по данным W.I. Schievink (2001) составляет 2-3 на 100000 населения. По мнению большинства исследователей, она не отражает ее истинную частоту из-за недодиагностируемости данной патологии [Southerland А.М, Meschia J.F., Worrall В.В. Shared associations of nonatherosclerotic, large vessel, cerebrovascular arteriopathies: considering intracranial aneurysms, cervical artery dissection, moyamoya disease and fibromuscular dysplasia. Curr OpinNeurol 2013, 26:13-28].
Основной причиной развития диссекции является слабость артериальной стенки, обусловленная, согласно морфологическим исследованиям, ее дисплазией, которая по нашим данным соответствует фибромышечной дисплазии. Обнаружение дисплазии не только в расслоенной, но и в других артериях, кровоснабжающих головной мозг, свидетельствует о распространенном характере поражения, что позволяет обозначать ее как генерализованная церебральная артериопатия [Robertson J.J., Koyfman A. Cervical artery dissection: a review. J Emerg Med. 2016 Nov; 51(5):508-518; Калашникова Л.А., Добрынина Л.А Диссекция артерий головного мозга: ишемический инсульт и другие клинические проявления. Монография. - М., ВАКО, 2013, с. 46-122]. Клиническим подтверждением этого является развитие у каждого пятого больного диссекций нескольких магистральных артерий. Более того, обнаружение у большинства больных с диссекцией МАГ при электронной микроскопии биоптатов кожи, изменений, аналогичных таковым в артериальной стенке [Brandt Т., Hausser I., Orberk Е. et al. Ultrastructural connective tissue abnormalities in patients with spontaneous cervicocerebral artery dissections. Ann Neurol. 1998; 44:281-285], свидетельствуют о системном характере ДСТ. Несмотря на крайнюю редкость известных наследственных синдромов дисплазии соединительной ткани (синдромы Элерса-Данло IV типа, Марфана, несовершенного остеогенеза, фибромышечной дисплазии) среди больных с диссекцией МАГ, нельзя исключить наследственный характер ДСТ у больных с диссекцией, учитывая системный характер поражения [ S. Pathophysiology and risk factors for cervical artery dissection: what have we learned from large hospital-based cohorts? Curr Opin Neurol. 2014; 1: 20-28]. Системный характер ДСТ предполагает наличие ее клинических признаков, указывающих на поражение тканей и органов. Установление признаков ДСТ, ассоциированных с диссекцией МАГ, могли бы 1) наряду с типичными клиническими проявлениями диссекции стать опорными при уточнении причины ИИ у больных молодого и среднего возраста и изолированного острого цервико-цефалгического болевого синдрома при отсутствии возможности нейровизуализационной верификации диссекции; 2) подтвердить дисплазию, как причину диссекции, приведшей к ИИ.
Имеется значительное количество шкал по оценке признаков ДСТ при различных нозологиях. Наиболее известными из них являются шкалы для наследственной патологии соединительной ткани, каждая из которых включает от 5 до 16 признаков: Вилльфраншские критерии (синдрома Элерса-Данло), Гентские критерии (синдрома Марфана), Бейтонские критерии (гипермобильности суставов) и другие [Beighton P., De Раере A., Steinmann В. et al. Ehlers-Danlos syndromes: revised nosology, Villefranche, 1997. Am. J. Med. Genet. 1998; 77: 31-37. Loeys B.L., Dietz H.C., Braverman A.C. et al. The revised Ghent nosology for the Marfan syndrome. J Med Genet. 2010 Jul; 47(7): 476-85. Кадурина Т.И. Наследственные коллагенопатии. СПб: Невский Диалект; 2000. 270 с.].
Однако отличительные признаки ДСТ, характерные для известных наследственных заболеваний соединительной ткани, таких как синдром Элерса-Данло, Марфана и другие, нечасто встречаются у больных со спонтанной диссекцией. Это затрудняет их прямое использование при недифференцированной патологии соединительной ткани (недифференцированная дисплазия), характерной для диссекции артерий, кровоснабжающих мозг. Имеются единичные зарубежные исследования по оценке частоты встречаемости признаков недифференцированной дисплазии у больных с диссекцией МАГ.
Так, Dittrich R и соавторы (2007) предложили уточнять признаки ДСТ у больных с диссекцией сонной артерии по наличию гиперрастяжимости кожи, гипермобильности суставов, хрупкости капилляров и лицевых стигм [Dittrich R., Heidbreder A., Rohsbach D. et al. Connective tissue and vascular phenotype in patients with cervical artery dissection. Neurology. 2007 Jun 12; 68(24):2120-2124]. Недостатком данного исследования является отсутствие унифицированной шкалы, обеспечивающей точность выявления ДСТ и невозможность использования эмпирически выбранных критериев в качестве диагностических, поскольку работа носила исследовательский характер.
Giossi А. и соавторы (2014) предложили оценивать аномалию соединительной ткани у пациентов со спонтанной диссекцией сонной артерии на основе составленного экспертного протокола, включающего 68 признаков в том числе, голубые склеры, тонкую, кожу, через которую просвечивают сосуды, широкие атрофические рубцы и другие. Результаты исследования показали, что при спонтанной диссекции МАГ, проявившейся ишемическим инсультом, чаще, чем при ИИ другого генеза встречались головная боль, глазные, кожные и черепно-лицевые стигмы, сколиоз, гипермобильность суставов [Giossi A., Ritelli М., Costa P. et al. Connective tissue anomalies in patients with spontaneous cervical artery dissection. Neurology. 2014 Nov 25; 83(22):2032-7]. Недостатком данного способа также явлется отсутствие унифицированной шкалы, обеспечивающей высокую точность выявления дисплазии соединительной ткани и исследовательский характер работы.
Известен способ диагностики дисплазии соединительной ткани при диссекции МАГ у пациентов с ИИ путем микроскопического исследования биоптатов кожи и выявления диагностических признаков: гиперфлексии в суставах, плоскостопии, сколиоза, пролапса митрального клапана, тонкой кожи, склонности к образованию синяков, артериальной гипотонии и головной боли в анамнезе [Калашникова Л.А., Добрынина Л.А. Диссекция артерий головного мозга: ишемический инсульт и другие клинические проявления. Монография. - М., ВАКО, 2013, с. 46-122]. Недостатками способа являются трудоемкость проведения биопсии кожи с микроскопическим исследованием, отсутствие унифицированной шкалы оценки признаков ДСТ при диссекции МАГ с определением диагностической значимости предлагаемых критериев. Данный источник информации рассмотрен в качестве ближайшего аналога.
Поскольку детальное изучение всех признаков ДСТ, описанных при разных нозологиях чрезвычайно трудоемко и непригодно для практического применения, приоритет должен быть отдан тем из признаков дисплазии, которые имеют наибольшую частоту встречаемости при диссекции, а значит и наибольшую диагностическую значимость для диагностирования дисплазии соединительной ткани, как причины диссекции магистральных артерий головы и НМК по ишемическому типу.
Задачей настоящего технического решения была оценка признаков ДСТ, имеющихся у больных с диссекцией МАГ и развитием ИИ, для уточнения их диагностической точности в верификации ДСТ, как причины диссекции МАГ с развитием ИИ.
Технический результат заявленного изобретения заключается в повышении точности диагностики ДСТ, как причины диссекции МАГ у больных с ИИ, за счет создания унифицированной шкалы «Диагностические критерии ДСТ у больных с диссекцией МАГ», имеющей, согласно статистическому анализу, высокую предсказательную способность, специфичность и чувствительность.
Технический результат достигается тем, что диагностику дисплазии соединительной ткани, как причины диссекции магистральных артерий головы с развитием ишемического инсульта проводят путем определения по шкале малых диагностических признаков: тонкая, просвечивающейся кожа - видны подкожные сосуды, носовые кровотечения, склонность к запорам, голубые склеры, арковидное небо и больших диагностических признаков: головная боль в анамнезе, артериальная гипотония, склонность к кровоподтекам, повышенная ранимость, широкие атрофические рубцы и при одновременном наличие 2 и более малых и 4 больших диагностических признаков диагностируют дисплазию соединительной ткани, как причину диссекции магистральных артерий головы с развитием ишемического инсульта.
Способ осуществляется следующим образом.
Пациенту с ИИ проводят клиническое обследование в соответствии со шкалой «Диагностические критерии ДСТ, как причины диссекции МАГ», включающей большие (головная боли в анамнезе, артериальная гипотония, склонность к кровоподтекам и широкие атрофические рубцы) и малые (тонкая, просвечивающая кожа, через которую видны подкожные сосуды), голубые склеры, арковидное небо, носовые кровотечения и склонность к запорам) диагностические признаки ДСТ. Данное обследование включает в себя выяснение жалоб пациента и сбор анамнестических данных о наличии у него головной боли, артериальной гипотонии, носовых кровотечений, склонности к кровоподтекам и запорам, а также комплексное физикальное обследование с оценкой просвечивающейся кожи (видны подкожные сосуды), голубых склер, арковидного неба, широких атрофических рубцов. Диагностирование ДСТ, как причины диссекции МАГ с развитием ИИ, возможно при одновременном выявлении четырех больших и не менее двух малых диагностических признаков.
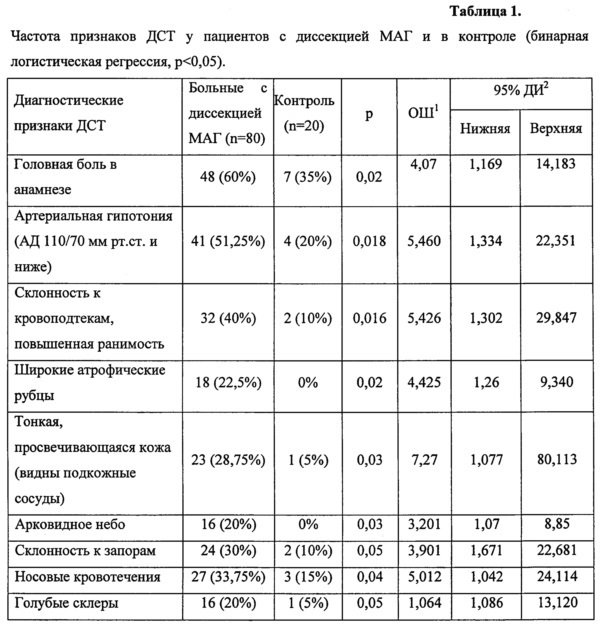
В исследование были включены 80 пациентов со спонтанной диссекцией МАГ, из них 49 (61,2%) женщины (средний возраст - 38,5±13,5 лет). Во всех случаях диссекция МАГ была верифицирована обнаружением МРТ признаков наличия интрамуральной (внутристеночной) гематомы (МРТ артерий шеи в режиме T1 fat-sat) и выявлении характерных ангиографических признаков при MP-ангиографии, таких как пролонгированный равномерный или неравномерный стеноз, конусообразное предокклюзионное сужение артерии, расслаивающая аневризма или формирование двойного просвета артерии. Группу контроля составили 20 здоровых добровольцев, сопоставимых по полу и возрасту. Результаты исследования по частоте встречаемости признаков ДСТ у больных с диссекцией МАГ по сравнению с контрольной группой, а также результаты бинарной логистической регрессии для данных признаков (р<0,05) приведены в Таблице 1.
ОШ - отношение шансов; ДИ2 - доверительный интервал
Как видно из Таблицы 1, у больных с диссекцией МАГ и ИИ по сравнению со «здоровым» контролем наиболее частыми признаками ДСТ были головная боль в анамнезе (60% против 35%, р=0,02); артериальная гипотония (АД 110/70 мм рт.ст. и ниже) (51,25% против 20%, р=0,018); склонность к кровоподтекам, повышенная ранимость (40% против 10%, р=0,016); широкие атрофические рубцы (22,5% против 0%, р=0,02); тонкая, просвечивающаяся кожа (видны подкожные сосуды) (28,75% против 5%, р=0,03); арковидное небо (20% против 0%, р=0,03); склонность к запорам (30% против 10%, р=0,05); носовые кровотечения (33,75% против 15%, р=0,04); голубые склеры (20% против 5%, р=0,05). По результатам бинарной логистической регрессии, выявление вышеописанных признаков ДСТ у больных с ИИ значимо повышало вероятность диагностирования диссекции. Отношение Шансов для этих признаков составило от 3 до 7. В соответствии со статистической значимостью исследованных признаков, они были разделены на большие (статистическая значимость от 0,01 до 0,02) и малые (статистическая значимость от 0,03 до 0,05) диагностические признаки (см. таблица 2). Внесение в логистическую регрессионную модель установленных признаков ДСТ, ассоциированных с диссекцией и ИИ обеспечивает совпадение предсказанного и реального распределения пациентов по группам с диссекцией и без нее до 75-77%. При одновременном наличии 4 больших и 2 малых диагностических признаков, достигается максимальная предсказательная способность регрессионной модели (ROC-анализ: площадь под кривой 0,90 (ДИ 0,84-0,96), чувствительность - 86%, специфичность - 85%) (см. рисунок 1). Таким образом, наличие 4 больших и 2 и более малых диагностических признаков позволяют диагностировать ДСТ, как причину диссекции МАГ с ИИ.
Таблица 2. Диагностические критерии ДСТ, как причины диссекции МАГ
Большие признаки:
1. Головная боль в анамнезе
2. Артериальная гипотония
3. Склонность к кровоподтекам, повышенная ранимость
4. Широкие атрофические рубцы (после операций или парезов)
Малые признаки:
1. Тонкая, просвечивающаяся кожа (видны подкожные сосуды)
2. Носовые кровотечения
3. Склонность к запорам
4. Голубые склеры
5. Арковидное небо
У больных с диссекцией МАГ и ИИ оценивались различные клинические признаки недифференцированной ДСТ и критерии степени выраженности ДСТ (по Т.Ю. Смольновой, 2003). Среди отобранных таким образом и оцененных у больных с диссекцией 48 признаков недифференцированной ДСТ, 9 имели достоверные отличия от группы контроля. Проведенный регрессионный анализ позволил выделить большие (головная боль в анамнезе, артериальная гипотония, склонность к кровоподтекам, повышенная ранимость, широкие атрофические рубцы) и малые (тонкая, просвечивающейся кожа (видны подкожные сосуды), носовые кровотечения, склонность к запорам, голубые склеры, арковидное небо) диагностические признаки ДСТ, как причины диссекции МАГ у больных с ИИ. При этом было выявлено, что наиболее высокая предсказательная способность регрессионной модели в отношении развития диссекции с ИИ достигается при одновременном присутствии 4 больших и 2 малых диагностических признаков.
Примеры осуществления способа.
Пример 1
Пациент М., 32 лет, находился на обследовании и лечении в ФГБНУ НЦН.
Из анамнеза известно, что всегда считал себя практически здоровым, отмечалась наклонность к артериальной гипотонии. С 20 лет до 31 года периодически беспокоили умеренные двухсторонние пульсирующие головные боли в висках или затылке, возникали нечастые эпизоды носовых кровотечений, отмечалась склонность к запорам.
В конце августа на фоне приема алкоголя стала беспокоить тянущая, сжимающая боль по задней поверхности шеи, в области надплечья и заушной области справа, усиливающиеся при поворотах головы. В сентябре во второй половине дня появилась тупая головная боль, усилилась боль в шее и надплечье. Вечером после неудобного положения головы на высокой подушке с наклоном ее к груди и поворотом влево при резком подъеме ощутил сильное головокружение, яркие «вспышки» перед глазами, появилось пошатывание, несколько раз возникала рвота. При поступлении в стационар отмечалась неточность при координаторных пробах, адиадохокинез справа и неустойчивость в позе Ромберга. При внешнем физикальном обследовании были выявлены следующие признаки: сколиоз, продольное плоскостопие, склонность к кровоподтекам, повышенная ранимость кожи, широкие послеоперационные атрофические рубцы на передней брюшной стенки (аппендэктомия) и после бытовых порезов на руках. В общем клиническом и биохимическом анализах крови отклонений от нормы не выявлено. МРТ головного мозга выявила инфаркт в правом полушарии мозжечка. Постепенно состояние улучшилось: через 3 недели мог ходить самостоятельно, не пошатываясь, хорошо выполнял координаторные пробы.
Таким образом, было предположено, что у больного молодого возраста развилась диссекция правой ПА, послужившая причиной инфаркта мозжечка. При оценке признаков дисплазии по шкале «Диагностические критерии ДСТ, как причины диссекции МАГ» у больного выявлено 4 больших (анамнестическая головная боль, артериальная гипотония, склонность к кровоподтекам, повышенная ранимость, широкие атрофические рубцы) и 2 малых (носовые кровотечения и склонность к запорам) признака, что свидетельствовало о вероятной дисплазии стенок церебральных артерий, как причины диссекции с развитием ишемического НМК. Данное предположение было подтверждено при проведении МРТ в режимах 3D TOF MP-ангиографии и Tlf-s, где в стенке правой позвоночной артерии (ПА) на участке V3 выявлена внутристеночная гематома неоднородно измененной интенсивности MP-сигнала (гипер- и изоинтенсивный), суживающая просвет артерии.
Диагноз: Нарушение мозгового кровообращения в вертебрально-базилярной системе с развитием инфаркта в правом полушарии мозжечка. Диссекция правой позвоночной артерии.
Пример 2
Пациентка Н., 34 лет, находилась на обследовании и лечении в ФГБНУ НЦН.
Из анамнеза известно, что всегда считала себя практически здоровой женщиной, за исключением тенденции к пониженному АД, наклонности к запорам и варикозной болезни нижних конечностей. С юности периодически беспокоили диффузные давящие, иногда пульсирующие головные боли, без фото- и фонофобии, без тошноты и рвоты. Отличалась повышенной гибкостью, в детстве занималась спортивной гимнастикой.
В мае перенесла ушиб головы - удар левой теменной областью о кафельный пол при падении. В августе через 5 часов после физических упражнений (старалась активно поддерживать физическую форму) появилась сжимающая боль в левой затылочно-теменной области, прошедшая после приема баралгина. В последующие дни боль повторялась, прием баралгина не приносил облегчения. В ночь с 16 на 17 августа проснулась от затылочной боли слева, которая усиливалась при движении. Утром при пробуждении заметила пелену перед левым глазом, которая в течение получаса интенсивно нарастала, практически до полной слепоты. Одновременно возникла легкая слабость в правых конечностях, нарушилась речь. По СМП была госпитализирована в ГКБ по месту жительства. При поступлении: Общее состояние удовлетворительное, выраженные речевые нарушения. Отклонение языка вправо при выведении из полости рта. Незначительная слабость в правых конечностях с повышением сухожильных и периостальных рефлексов. Через несколько часов зрение и сила в правых конечностях полностью восстановились, через 2-3 дня восстановилась речь. В августе проведены МРТ головного мозга, МРТ-ангиография и КТ-ангиография. Выявлены инфаркты в коре левой височной доли и в глубоких отделах белого вещества левой теменной доли, отсутствие сигнала от экстра- и интракраниальных отделов левой внутренней сонной артерии (ВСА), расцененные как ее тромбоз. Исследование коагулограммы, агрегации тромбоцитов и эритроцитов, антител к фосфолипидам, гомоцистеина не выявило патологических изменений. В этот же день обратилась в НЦН неврологии, при обследовании в научно-консультативном отделении объективно: общее состояние удовлетворительное. Поперечное плоскостопие, вальгусная деформация стоп. Отмечается тонкая и просвечивающаяся кожа (видны подкожные сосуды), склонность к кровоподтекам, широкие атрофические рубцы после удаления родинок. Гиперфлексия в лучезапястных суставах и суставах пальцев рук. АД 110/70 мм рт.ст. Синдром Горнера слева. Сглажена правая носогубная складка. Легкая неловкость в правой кисти. Сухожильные рефлексы без четкой асимметрии с обеих сторон. Речь не нарушена. В соответствии с шкалой «Диагностические критерии ДСТ, как причины диссекции МАГ» у больного выявлено 4 больших (анамнестическая головная боль, артериальная гипотония, склонность к кровоподтекам (повышенная ранимость), широкие атрофические рубцы) и 2 малых диагностических признака (тонкая, просвечивающейся кожа (видны подкожные сосуды) и склонность к запорам) ДСТ, что свидетельствовало о вероятной дисплазии стенки левой ВСА, как причины ее диссекции с развитием НМК. При повторном просмотре исходных данных ангионейровизуации выявлена окклюзия левой ВСА с симптомом пламени свечи в устье, что подтвердило предположение о диссекции ВСА, приведшей к окклюзии ее просвета.
Диагноз: Нарушение мозгового кровообращения ишемического характера в бассейне левой СМА. Диссекция левой ВСА на экстра-интракраниальном уровнях с окклюзией ее просвета.
Пример 3
Пациентка Е., 33 лет, обратилась в научно-консультативное отделение ФГБНУ НЦН.
Из анамнеза известно, что до инсульта считала себя практически здоровой, артериальное давление всегда было в пределах 90-100/60 мм рт.ст. С подросткового возраста часто беспокоили головные боли преимущественно в височно-лобной области тупого, реже пульсирующего характера с иррадиацией в оба глаза, иногда с фото- и фонофобией и легкой тошнотой, проходящие после приема цитрамона.
В январе при резком наклоне головы вперед возникла боль в левой затылочной области и шаткость в левую сторону, в течение 5 минут симптоматика регрессировала. Через час боль в левой затылочной области возобновилась, иррадиировала в левый глаз (ВАШ 8 баллов). Последующие дни каталась на лыжах, при этом сохранялась умеренная боль в левой затылочной области, периодически принимала Пенталгин. Во время поездки на машине возникло сильное головокружение, боль по задней поверхности шеи и в затылке, тошнота, неловкость в левой руке, онемение левой половины лица, при попытке встать шаткость в левую сторону. По СМП была госпитализирована в ГКБ с диагнозом: острое нарушение мозгового кровообращения в вертебрально-базилярной системе. При КТ головного мозга выявлен инфаркт в левом полушарии мозжечка. При КТ-ангиографии - полная окклюзия сегмента V3-V4 левой ПА. В общем клиническом и биохимическом анализах крови, коагулограмме отклонений от нормы не выявлено. Активно проводилось восстановительное лечение (массаж левых конечностей, ЛФК, механотерапия). В конце января во второй половине дня при физических упражнениях с резкими поворотами головы и туловища в сторону состояние ухудшилось, возобновилось головокружение, шаткость при ходьбе больше влево, онемение левой половины лица, появилось двоение в глазах, тошнота, рвота. При МРТ головного мозга определяется инфаркт в левом полушарии мозжечка, также выявлен острый очаг в левой половине продолговатого мозга. В феврале обратилась в научно-консультативное отделение НЦН. Объективно: общее состояние удовлетворительное. Сколиоз, ретрогнатия (заднее положение верхней челюсти в лицевой части черепа), характерные черты лица (тонкий нос и губы, слегка оттопыренные уши), голубые склеры, склонность к кровоподтекам, повышенная ранимость кожи, единичные широкие атрофические рубцы на коже, гипермобильность малых суставов кисти, арковидное небо и зубочелюстные аномалии, которые требовали ношения зубных брекетов. В неврологическом статусе отмечался нистагма, неустойчивость в позе Ромберга, легкая дисметрия при координаторных пробах слева и адиадохокинез слева. Парезов нет. Сухожильные рефлексы равномерные. Чувствительность не нарушена (субъективно - онемение левой половины лица). При оценке признаков дисплазии по шкале «Диагностические критерии ДСТ, как причины диссекции МАГ» выявлено 4 больших (анамнестическая головная боль, артериальная гипотония, склонность к кровоподтекам, повышенная ранимость кожи, широкие атрофические рубцы) и 2 малых признака (арковидное небо, голубые склеры), что свидетельствовало о вероятной дисплазии стенок левой ПА, как причины ее диссекции с развитием ишемического нарушения мозгового кровообращения. Проведенное МРТ в режимах 3D TOF MP-ангиография и T1 f-s подтвердило наличие внутристеночной гематомы в левой ПА на участке V3-V4, стенозирующей просвет артерии.
Диагноз: Нарушение мозгового кровообращения в вертебрально-базилярной системе с развитием инфаркта в левом полушарии мозжечка и левой половине продолговатого мозга. Диссекция левой позвоночной артерии.
В заключение следует еще раз отметить, что диссекция МАГ (ВСА и ПА) является главной причиной ИИ в молодом возрасте. Развитие диссекции согласно морфологическим данным обусловлено дисплазией сосудистой стенки. Проведенная нами оценка клинических признаков недифференцируемой дисплазии, входящих в критерии при известных нозологиях, у больных с диссекцией МАГ и ИИ позволило уточнить диагностически значимые для развития диссекции и создать шкалу «Диагностические критерии ДСТ, как причины диссекции МАГ». Вновь созданная диагностическая шкала позволяет проводить диагностику ДСТ, как причины диссекции МАГ с развитием ИИ на основании наличия больших (головная боль в анамнезе, артериальная гипотония, склонность к кровоподтекам, повышенная ранимость, широкие атрофические рубцы) и малых (тонкая, просвечивающейся кожа (видны подкожные сосуды), носовые кровотечения, склонность к запорам, голубые склеры, арковидное небо) диагностических признаков. При одновременном наличии 4 больших и 2 малых диагностических признаков предсказательная способность модели составляет 75-77%, чувствительность - 86%, специфичность - 85%. Таким образом, выявление данной комбинации клинических признаков позволяет с высокой вероятностью диагностировать дисплазию соединительной ткани, как причину диссекции МАГ с развитием ИИ. Уточнение ДСТ, как причины диссекции с развитием ИИ позволит улучшить диагностирование диссекции и проведение патогенетически оправданного лечения и профилактики.
Способ диагностики дисплазии соединительной ткани как причины диссекции магистральных артерий головы с развитием ишемического инсульта, включающей определение диагностических признаков, отличающийся тем, что диагностику осуществляют по малым диагностическим признакам: тонкая, просвечивающаяся кожа - видны подкожные сосуды, носовые кровотечения, склонность к запорам, голубые склеры, арковидное небо и большим диагностическим признакам: головная боль в анамнезе, артериальная гипотония, склонность к кровоподтекам, повышенная ранимость, широкие атрофические рубцы и при одновременном наличии 2 и более малых и 4 больших диагностических признаков диагностируют дисплазию соединительной ткани как причину диссекции магистральных артерий головы с развитием ишемического инсульта.