Способ обеспечения доступа при хирургическом лечении новообразований носо-, рото-, гортаноглотки и основания черепа
Иллюстрации
Показать всеИзобретение относится к медицине и может быть использовано в хирургии. Производят в подподбородочной области разрез зигзагообразно под углами зигзагов 40-45 градусов и шаге 1,0-1,5 см до уровня щитовидного хряща и в продолжении - до заднего края грудинно-ключично-сосцевидной мышцы. Способ позволяет обеспечить достаточный доступ к структурам носо-, рото-, гортаноглотки и основания черепа, осуществить радикальное удаление опухоли, создать условия для выполнения реконструкции и замещения объемных тканевых дефектов, не нарушать целостность мягкого неба, исключить линейный разрез в подподбородочной области, и, как следствие, добиться лучшего эстетического эффекта, исключения в послеоперационном периоде рубцовой контрактуры на коже данной области, ускорить сроки реабилитации больных за счет осуществления в подподбородочной области зигзагообразного разреза, мобилизации сложносоставного кожно-мышечного костного композитного лоскута. 14 ил., 3 пр.
Реферат
Предлагаемое изобретение относится к медицине и предназначено для использования в хирургии при лечении злокачественных и доброкачественных новообразований носо-, рото-, гортаноглотки и основания черепа.
В структуре заболеваемости злокачественные опухоли носо- и ротоглотки являются достаточно редкими и не превышают 1% [1, 2].
Несмотря на относительно низкую популяционную заболеваемость новообразованиями носо-, рото-, гортаноглотки и основания черепа проблема актуальна, что обусловлено ростом количества новых регистрируемых случаев, невозможностью оперативного лечения распространенных процессов ввиду труднодоступности данных анатомических областей и высокой опухоль-опосредованной смертностью. [3, 4]
Низкий уровень ранней диагностики, связанный с длительным бессимптомным течением, отсутствием четкой клинической картины и поздней манифестацией при значительной инвазии патологического процесса, обуславливает распространенную первичную запущенность, составляющую по данным литературы 55-90%. [5, 6, 7, 8].
Основными анатомическими структурами, в которые происходит непосредственное распространение патологического процесса, являются: подвисочная и крылонебная ямки, пирамида височной кости и основная кость.
До настоящего времени хирургический способ лечения новообразований носо-, рото-, гортаноглотки с распространением в область основания черепа остается ведущим, что объясняется возможностью обеспечить наибольшую радикальность и максимально улучшить послеоперационные результаты лечения. При этом сложность радикального хирургического лечения распространенных опухолевых процессов глотки и наружного основания черепа определяется сложностью нормальной анатомии указанных анатомических областей и чрезвычайно высокой вариабельностью патологической анатомии зоны оперативного вмешательства в условиях онкологического процесса, необходимостью замещения объемных тканевых дефектов после удаления новообразования.
Указанные операции, несомненно, требуют тщательного планирования и отлаженной организации работы мультидисциплинарной команды в составе челюстно-лицевого хирурга, оториноларинголога, нейрохирурга, реконструктивного хирурга, онколога и специалистов по реабилитации.
Учитывая эстетическую и функциональную значимость зоны оперативного вмешательства, большое внимание уделяют методикам кожного разреза и технологии остеотомии нижней челюсти [9, 10, 11].
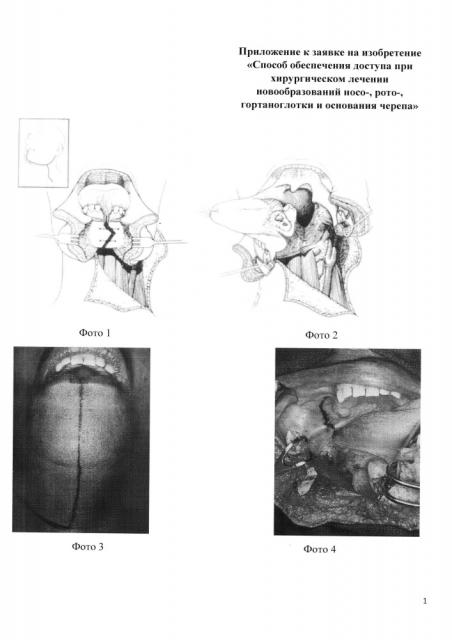
В качестве классического аналога предлагается способ, обеспечивающий доступ к анатомическим структурам носо-, рото-, гортаноглотки и наружному основанию черепа, описанный Ronald Н. Spiro [12], при котором производят разрез от сосцевидного отростка, окаймляя край нижней челюсти, через срединную линию подбородка и все слои нижней губы к слизистой оболочке преддверия рта и расширяют разрезом по переднему краю грудинно-ключично-сосцевидной мышцы. Распил нижней челюсти начинают вертикально по срединной линии подбородочного выступа, затем продолжают V-образно вниз. Разрез на слизистой оболочке полости рта проводят через межзубный промежуток центральных резцов по слизистой оболочке дна полости рта к зоне новообразования, (см. приложение к заявке, фото 1 - подбородок обнажен путем рассечения нижней губы, маркирована линия распила, фото 2 - после распила разрез продолжен по дну полости рта, рассечена челюстно-подъязычная мышца и переднее брюшко двубрюшной мышцы. Фрагменты нижней челюсти отведены латерально с целью обеспечения доступа к опухоли языка)
Однако известный способ обладает рядом недостатков и, предполагая рассечение подбородочного юнита, кожи подподбородочной области и шеи линейным разрезом и пересечение переднего брюшка двубрюшной мышцы, не позволяет получить доступ к глубоким областям рото-, носо-, гортаноглотки и основанию черепа.
Известен способ обеспечения доступа, описанный J. Shah [13] и принятый за ближайший аналог, при котором выполняют разрез красной каймы нижней кубы под углом 40-45 градусов, рассекают все ее слои, производят, окаймляя подбородок, разрез в подбородочной области и продолжают линейно через подподбородочную область до уровня подъязычной кости вертикально вниз, затем - к переднему краю грудинно-ключично-сосцевидной мышцы (фото 3 - линя разреза на лице и шее). Далее скелетируют нижнюю челюсть и, окаймляя подбородочный юнит, без повреждения места прикрепления переднего брюшка двубрюшной мышцы производят распил нижней челюсти, разводят костные фрагменты и пересекают челюстно-подъязычную мышцу, латеральную и медиальную крыловидные мышцы в подвисочной ямке. В полости рта разрез продолжают по слизистой оболочке дна полости рта к ретромолярному треугольнику с продолжением на мягкое небо (фото 4 - линия разреза мягкого неба).
Недостатком представленного способа является рассечение кожи и подлежащих мягкотканых структур, не позволяющее обеспечить достаточный доступ к глубоким структурам головы и шеи, предполагающий линейный разрез в подподбородочной области, который в процессе заживления вызывает рубцовую контрактуру кожи, что отрицательно сказывается на эстетическом и функциональном результате в зоне оперативного вмешательства
Задачи: обеспечить достаточный доступ глубоким структурам указанных анатомических областей с целью произведения реконструкции и замещения объемных тканевых дефектов, минимизировать функциональные, эстетические дефекты, ускорить сроки реабилитации больных с опухолями данных анатомических областей.
Сущностью изобретения является то, что в подподбородочной области разрез производят зигзагообразно под углами зигзагов 40-45 градусов и шаге 1,0-1,5 см, до уровня щитовидного хряща и в продолжении - до заднего края грудинно-ключично-сосцевидной мышцы.
Технический результат. Способ позволяет путем мобилизации сложносоставного кожно-мышечного костного композитного лоскута обеспечить достаточный доступ к структурам носо-, рото-, гортаноглотки и основания черепа с целью осуществления радикального удаления опухолей указанных анатомических областей, создания условий для выполнения реконструкции и замещения объемных тканевых дефектов, не нарушать целостность мягкого неба, исключить линейный разрез в подподбородочной области, и, как следствие, добиться лучшего эстетического эффекта путем исключения в послеоперационном периоде рубцовой контрактуры на коже данной области, ускорить сроки реабилитации больных.
Способ апробирован на двадцати шести больных со злокачественными и доброкачественными опухолями носоглотки, ротоглотки, гортаноглотки и основания черепа в течение 3 - летнего периода. При этом получено сокращение сроков реабилитации в сравнении с больными, перенесшими аналогичные объемы удаления пораженных тканей классическим трансмандибулярным доступом в среднем на 2 койко-дня за счет сокращения сроков снятия кожных швов, достижения лучшего эстетического и функционального результата благодаря сохранению естественной анатомии мягких тканей подподбородочной области, шеи и возможности восполнения пострезекционных тканевых дефектов на микрохирургическом этапе операции.
Способ осуществляют следующим образом. Вмешательство проводят в условиях операционной и под общим обезболиванием с ИВЛ посредством назо-трахеальной интубации.
После трехкратной обработки операционного поля раствором йодопирона, в полости рта - хлоргексидина биглюконата согласно предоперационной разметке, рассекая все слои, производят косой линейный разрез по красной кайме нижней губы под углом 40-45 градусов, продолжая в вертикальном направлении вниз по средней линии лица, затем, окаймляя подбородок, в зигзагообразный разрез, в подподбородочной области по срединной линии лица до уровня щитовидного хряща, рассекая кожу, подкожную жировую клетчатку, подкожную мышцу шеи. Далее разрез продолжают латерально по коже шеи до заднего края грудинно-ключично-сосцевидной мышцы. Производят скелетирование поверхности подбородочного юнита, распил нижней челюсти по срединной линии между центральными резцами вертикально, а затем - косо вниз под углом 40-45 градусов, окаймляя подбородок до места прикрепления к телу нижней челюсти переднего брюшка двубрюшной мышцы. Костные фрагменты разводят, рассекают челюстно-подъязычную мышцу и далее разрез продолжают по дну полости рта, окаймляя десну и немного отступя от нее, к ретромолярному треугольнику. Затем в подвисочной ямке рассекают латеральную и медиальную крыловидные мышцы. Далее выполняют резекцию опухоли по стандартной методике.
После удаления препарата и антисептической обработки зоны резекции выполняют, при необходимости, реконструктивный этап операции, ушивание слизистой дна полости рта, остеосинтез фрагментов нижней челюсти в функциональном и анатомическом соотношении. Структуры поверхностной мышечно-апоневротической системы ушивают узловыми сопоставляющими швами нитью викрил №3. Кожную рану лица, сопоставляющими узловыми или непрерывным внутридермальным швом нитью пролен №4, №5 снимаемым на 8 сутки.
Пример 1
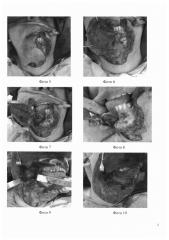
(Для лучшего понимания см. фото 5-10):
- фото 5 - рассечение губы, кожи подбородочной, подподбородочной областей и шеи
- фото 6 - скелетирование нижней челюсти во фронтальном отделе
- фото 7 - мандибулотомия по вышеуказанной схеме
- фото 8 - слизистая оболочка дна полости рта после рассечения челюстно-подъязычной мышцы
- фото 9 - визуализировано новообразование ротоглотки
- фото 10 - удаление препарата, пострезекционный дефект
Больная Е., 28 лет, поступила в отделение челюстно-лицевой хирургии 20.06.2017 с диагнозом: Доброкачественное новообразование ротоглотки.
Обследована.
22.06.2017 в плановом порядке произведено хирургическое лечение в объеме: Мандибулотомия. Иссечение опухоли ротоглотки. Доступ осуществлен предлагаемым способом.
Вмешательство проведено в условиях операционной и под общим обезболиванием с ИВЛ посредством назо-трахеальной интубации.
После трехкратной обработки операционного поля раствором йодопирона, в полости рта - хлоргексидина биглюконата согласно предоперационной разметке произвели косой линейный разрез по красной кайме нижней губы под углом 40-45 градусов, рассекли все ее слои, продолжили в вертикальном направлении вниз по средней линии лица, затем, окаймляя подбородок, в зигзагообразный разрез в подподбородочной области по средней шейной складке до уровня верхнего края щитовидного хряща, рассекая кожу, подкожную жировую клетчатку, подкожную мышцу шеи. Далее разрез продолжили латерально по коже шеи до заднего края грудинно-ключично-сосцевидной мышцы (фото 5). Произвели скелетирование поверхности подбородочного юнита (фото 6) и распил нижней челюсти по срединной линии между центральными резцами, окаймляя подбородок (фото 7). Развели костные фрагменты, рассекли челюстно-подъязычную мышцу (фото 8) и далее со стороны полости рта разрез продолжили по дну полости рта, окаймляя десну и несколько отступя от нее, к ретромолярному треугольнику. В подвисочной ямке рассекли латеральную, а затем медиальную крыловидные мышцы. Визуализировали опухоль (фото 9). Далее выполнили выделение и удаление опухоли (фото 10).
После удаления препарата и антисептической обработки зоны резекции выполнили репозицию фрагментов нижней челюсти, восстановили анатомические ориентиры, произвели остеосинтез подбородочного отдела нижней челюсти двумя линейными накостными титановыми мини пластинами на 8 винтов, 2 мм. Структуры поверхностной мышечно-апоневротической системы ушили узловыми сопоставляющими швами нитью викрил №3. Кожную рану лица - сопоставляющими узловыми или непрерывным внутридермальным швом нитью пролен №4, №5. Слизистую полости рта ушили узловыми сопоставляющими швами нитью викрил №4. Рану дренировали через контрапертуру по Редону. Наложили асептическую давящую повязку.
Послеоперационный период протекал стандартно, без осложнений. Выписана из Клиники на 5 сутки. В настоящее время пациент безрецидивно наблюдается.
Пример 2
Больной Y., 60 лет, поступил в отделение челюстно-лицевой хирургии 02.05.2017 с диагнозом: Рак левой небной миндалины слева. T2N0Mx
Обследован.
04.05.2017 в плановом порядке произвели хирургическое лечение в объеме: Мандибулотомия. Иссечение опухоли. Симультантное замещение дефекта микрососудистым лоскутом с предплечья. Селективная левосторонняя шейная супраомохиоидная лимфодиссекция.
Доступ осуществили описанным в 1 примере способом. Произвели стандартную селективную супраомохиоидную левостороннюю шейную лимфодиссекцию. Осуществили доступ к области левой небной миндалины, левой половины ротоглотки, фрагмента корня языка, левой половины гортаноглотки, произвели выделение опухоли. Удалили опухоль. Идентифицировали и выделили лицевую артерию и вену. Создали ложе для будущего транспланта. Оценили форму и размер дефекта, выбрали тактику, стандартно произвели забор свободного лоскута на сосудах с предплечья левой руки по размеру и форме соответствующий дефекту. Произвели анастомозирование сосудов предплечья с лицевой веной и артерией, запустили кровоток. Подшили лоскут к границам дефекта послойно нитью викрил №3. Произвели забор свободного кожного лоскута с внутренней поверхности левого плеча с целью закрытия дефекта донорского участка, перфорировали лоскут, перенесли и подшили его узловыми сопоставляющими швами нитью пролен №4. Провели репозицию отломков нижней челюсти, остеосинтез подбородочного отдела нижней челюсти и ушивание мягких тканей описанным в примере способом.
Послеоперационный период протекал стандартно, без осложнений. Выписана из Клиники на 9 сутки. В настоящее время пациент безрецидивно наблюдается.
Пример 3
(Для лучшего понимания см. фото 11-14):
- фото 11 - пространство между телом нижней челюсти и передним брюшком правой двубрюшной мышцы
- фото 12 - начало распила нижней челюсти, вертикальный отрезок
- фото 13 - фрагменты нижней челюсти разведены. Зигзагообразный разрез в подподбородочной области
- фото 14 - пострезекционный дефект. Внутренняя сонная артерия и зона опухолевого процесса
Больная G., 67 лет, поступила в отделение челюстно-лицевой хирургии 07.08.2017 с диагнозом: Гломусная опухоль задней черепной ямки справа.
Обследована.
09.08.2017 в плановом порядке произведено хирургическое лечение в объеме: Мандибулотомия. Иссечение опухоли задней черепной ямки.
Осуществили доступ к крылонебной ямке описанным в 1 примере способом (фото 11, 12, 13). Визуализировали опухоль диаметром 4 см, которая смещает кнаружи внутреннюю сонную артерию и располагается у основания черепа. Произвели выделение и удаление опухоли (фото 14). Провели репозицию отломков нижней челюсти, остеосинтез подбородочного отдела нижней челюсти и ушивание мягких тканей описанным в 1 примере способом. Рану дренировали с помощью пассивного дренажа через контрапертуру.
Послеоперационный период протекал стандартно, без осложнений. Выписана из Клиники на 8 сутки. В настоящее время пациент безрецидивно наблюдается.
Список используемой литературы
1. Кропотов М.А., Яковлева Л.П., Дронова Е.Л., Алиева С.Б., Аллахвердиева Г.Ф. Комплексный подход в лечении местно-распространенного рака ротоглотки // Опухоли головы и шеи. 2016. №2. С. 35-41.
2. Алиев Б.М., Гарин А.М., Чуприк-малиновская Т.П. Рак носоглотки: опыт лучевого и химиолучевого лечения // Вестн. РОНЦ им. Н.Н. Блохина РАМН. 1995. №1. С. 26-3.
3. Давыдов М.И., Аксель Е.М. Статистика злокачественных новообразований в России и странах СНГ в 2008 году. Вестник РОНЦ им. Н.Н. Блохина 2009;20(3):158.
4. Warnakulasuriya S. Global epidemiology of oral and oropharyngeal cancer // Oral oncology. - 2009. - T. 45. - №. 4. - C. 309-316
5. Мудунов A.M., Матякин Е.Г. Проблемы диагностика и лечения опухолей основания черепа и подвисочной ямки // Вестник Российского онкологического научного центра имени Н.Н. Блохина. 2006. Т. 17, №1. С. 20-27.
6. Сперанская А.А., Черемисин В.М. Компьютерно-томографическая диагностика новообразований глотки, челюстно-лицевой области и гортани. СПб.: ЭЛБИ-СПб, 2006. 118 с.
7. Crozier Е., Sumer B.D. Head and neck cancer // Med. Clin. North Am. 2010. Vol. 94 (5). P. 1031-1046.
8. Алиев Б.M., Гарин А.М., Чуприк-малиновская Т.П. Рак носоглотки: опыт лучевого и химиолучевого лечения // Вестн. РОНЦ им. Н.Н. Блохина РАМН. 1995. №1. С. 26-31.
9. Babin R., Calcaterra Т.С. The lip-splitting approach to resection of oropharyngeal cancer //Journal of surgical oncology. - 1976. - T. 8. - №. 5. - C. 433-436.
10. Alperin K.M. et al. Approach to and reconstruction for lesions of the posterior third of the tongue via midline labiomandibular glossotomy // Head & Neck. - 1984. - T. 6. - №. 3. - C. 744-750.
11. Dziegielewski P.T. et al. The mandibulotomy: friend or foe? Safety outcomes and literature review // The Laryngoscope. - 2009. - Т. 119. - №. 12. - C. 2369-2375.
12. Spiro R.H., Gerold F.P., Strong E.W. Mandibular "swing" approach for oral and oropharyngeal tumors // Head & Neck. - 1981. - T. 3. - №. 5. - C. 371-378.
13. Jatin Shah's Head and Neck Surgery and Oncology, 4th Edition, Mosby, 2013.
Способ обеспечения доступа при хирургическом лечении новообразований носо-, рото-, гортаноглотки и основания черепа, включающий рассечение всех слоев нижней губы под углом 40-45 градусов, выполнение разрезов, окаймляя подбородок, в подбородочной, подподбородочной областях и продолжение через межзубный промежуток центральных резцов нижней челюсти по слизистой оболочке дна полости рта - до ретромолярного треугольника, распиливание нижней челюсти, окаймляя подбородочный юнит, без повреждения места прикрепления переднего брюшка двубрюшной мышцы и разведение ее фрагментов с пересечением латеральной и медиальной крыловидных мышц, отличающийся тем, что в подподбородочной области разрез производят зигзагообразно под углами зигзагов 40-45 градусов и шаге 1,0-1,5 см, до уровня щитовидного хряща и в продолжении - до заднего края грудинно-ключично-сосцевидной мышцы.